Железодефицитная анемия у детей
Содержание:
Важность посещения врача
С ребенком любого возраста при подозрении на наличие анемии необходимо посещение врача и проведении е тщательного обследования. Это нужно в силу того, что только специалист может правильно оценить результаты не только общего анализа, но и всех стальных, которые могут указать на причину снижения гемоглобина (а это могут быть не только дефицит железа, но и многие иные причины). Если же определена ЖДА, специалист подберет оптимальное сочетание препаратов, в том числе и рецептурных, так как сегодня большинство из железо-содержащих средств при лечении анемии у детей продаются в аптеках строго по рецепту.
Важно не только подобрать вид препарата и режим его дозирования, но и скорректировать питание крохи, добавить в него компоненты и препараты, которые помогут в усвоении препаратов железа и снизят риски осложнений от лечения. Важно
Важно
Анемия не всегда относится к самостоятельной патологии и зачастую является симптомом определенных заболеваний, устранение которых поможет в коррекции уровня гемоглобина. Поэтому всегда нужно обращение к педиатру или гематологу при отклонениях в содержании гемоглобина.
Выявление первопричины анемии и ее лечение поможет в нормализации уровня гемоглобина порой даже без лекарств. Так, на фоне гастритов и энтеритов процесс всасывания железа затруднен, что грозит анемией, а на фоне дефицита белка или витаминов В9 или В12 страдает синтез гемоглобина и эритроцитов.
Существующие виды анемии
В зависимости о того, какие факторы влияют на появление анемии у ребенка, различают некоторые виды данной патологии. Исходя из этого, назначается соответствующее лечение.
Анемия железодефицитная
В подавляющем большинстве случаев анемия у ребенка развивается именно из-за поступления недостаточного количества железа. Это связано с постоянным развитием детского организма, который требует транспортировки в клетки увеличенных порций железа. При недостаточности потребления железосодержащих продуктов или препаратов, развивается железодефицит.
Вызванная снижением уровня порфиринов
 Сидероахрестическая анемия может быть вызвана нарушением синтеза одной из составляющих гемоглобина. Это происходит из-за недостаточного количества протопорфирина.
Сидероахрестическая анемия может быть вызвана нарушением синтеза одной из составляющих гемоглобина. Это происходит из-за недостаточного количества протопорфирина.
Развитие подобного вида малокровия связано с некоторыми факторами:
Наследственные.
Ввиду сложностей наследования врожденной сидероахрестической анемией болеет преимущественно мужской пол.
Приобретенные.
Развитие заболевания происходит из-за отравления свинцом либо продолжительном употреблении алкогольных продуктов или некоторых специфических препаратов. Из-за наличия избыточного количества металла, уровень порфиринов начинает снижаться. На появление анемии влияет фактор нахождения во вредных условиях, которые предусматривают работу с металлсодержащей пылью или частицами.
Излечение предусматривает полное выведение опасного металла из организма.
Недостаточность железа и витаминов
Диморфная анемия встречается довольно редко. Она имеет в себе признаки, свойственные как обычной железодефицитной анемии, так и перидоксиндефицитной. Это обусловлено наличием некоторых факторов и заболеваний, провоцирующих одновременное развитие железодефицита и нехватки витамина В12.
Следствие нарушения кроветворения
Гипопластическая, или апластическая, анемия имеет ряд отличительных от железодефицитной анемии характеристик:
- процесс костного кроветворения начинает резко угнетаться;
- количественный уровень жировой ткани намного выше содержания кроветворных клеток;
- возможное присутствие на коже геморрагического синдрома.
Обычно апластическая анемия провоцирует развитие различных инфекций, дающих серьезные осложнения течения заболевания.
Анемия из-за недостаточного количества витамина В12
Пиридоксиндефицитная анемия появляется ввиду недостаточного количества в детском организме витамина В12. Причиной тому могут служить патологии процесса кроветворения. С помощью клинического исследования в крови наблюдается не только снижение уровня витамина, но и повышение билирубина. Чтобы вовремя диагностировать сопутствующие заболевания внутренних органов, ребенку назначают прохождение дополнительных обследований.
Наследственная
Талассемия считается наследственным заболеванием, вызванным нарушениями структуры или процесса производства гемоглобина. Зачастую первые симптомы проявляются еще в раннем возрасте. Визуально заболевание можно распознать по квадратной голове, приплюснутой переносице, узким глазам и большой верхней челюсти.
При заболевании происходит разрушение эритроцитов, а железо начинает скапливаться в органах. Диагностику талассемии проводят еще в дородовом периоде. При наличии хотя бы у одного из родителей подобного заболевания, беременной женщине проводят ряд диагностических процедур с целью выявления наследственного заболевания у плода.
Анемия из-за разрушения эритроцитов
 Гемолитическая анемия может развиться из-за наличия у ребенка заболеваний, провоцирующих распад красных кровяных телец. Диагностика подобного вида малокровия намного сложнее обнаружения железодефицитной анемии.
Гемолитическая анемия может развиться из-за наличия у ребенка заболеваний, провоцирующих распад красных кровяных телец. Диагностика подобного вида малокровия намного сложнее обнаружения железодефицитной анемии.
У заболевания есть специфические симптомы, благодаря которым врачи могут с большей вероятностью выявить анемию и спасти ребенка.
Как правило, гемолитическая анемия развивается с раннего возраста. При врожденном заболевании присутствует поражение костного скелета. Кожные покровы имеют желтоватый оттенок.
Диагностические мероприятия
Диагностикой анемии у детей раннего возраста занимаются разные специалисты. Наряду с педиатром, осмотр проводит неонатолог, гематолог, детский гинеколог и гастроэнтеролог, другие специалисты.
Диагностика ЖДА предусматривает такие мероприятия:
- Осмотр. Врач оценивает бледность кожи и состояние слизистых. Определяет наличие внешних признаков – кругов под глазами, цианоз губ.
- Лабораторные исследования. Определяют степень ЖДА по анализу Hb (63) и ферритину сыворотки.
- Дополнительные исследования. Чтобы установить причины патологии, могут назначить пункцию костного мозга, колоноскопию, УЗМ брюшной полости и малого таза, рентген желудка, анализ на дисбактериоз и яйца гельминтов.
Анализ ЖДА ставится при таких показателях:
- снижение гемоглобина до 110 г/л или более;
- снижение сывороточного железа до 14,3 мкмоль/л и ниже;
- повышение способности сыворотки связывать Fe до 78 мкмоль/л и выше.
Диагностика
Лабораторная диагностика заключается в исследовании общего и биохимического анализа крови. В результатах общего анализа крови при МКБ 10: D50, отмечается низкий гемоглобин (с нормами, соответствующими возрасту ребенка, можно ознакомиться ниже) и снижение показателей MCH (среднее содержание гемоглобина в эритроцитах) и MCV (средний объем эритроцитов крови).
Биохимический анализ крови при МКБ 10: D 50 показывает низкое содержание ферритина в сыворотке крови и низкий показатель железа. При скрытых формах анемии железа в плазме крове может соответствовать норме или быть на нижней границе нормы. Именно поэтому для верной диагностики ЖДА обязательно должен быть исследован такой показатель, как ферритин – это запас железа в организме.

Кроме того, необходимо исследовать другие возможные причины ЖДА. Причиной может быть мальабсорция, например, вследствие целиакии – заболевания, связанного с нарушения пищеварения и повреждения ворсинок слизистой тонкой кишки из-за непереносимости глютена (белка, содержащегося в злаках и других пищевых продуктах).
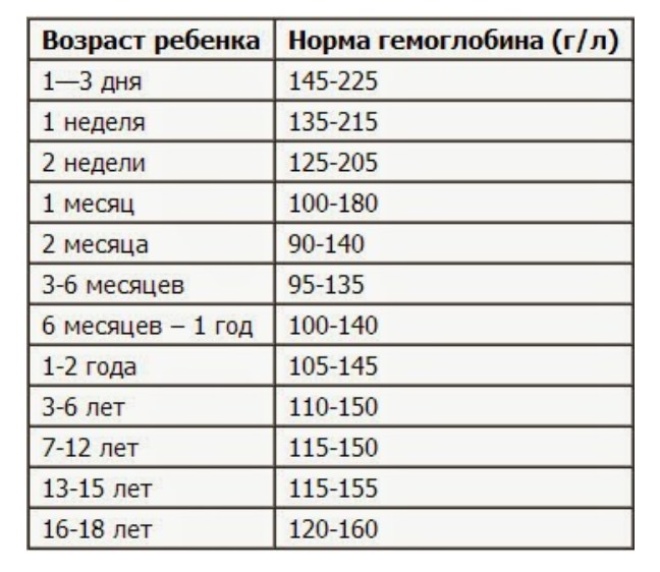
Нормальные показатели гемоглобина новорожденных детей в соответствии с возрастом
| Возраст ребенка (количество прожитых дней) | Норма гемоглобина (г/л) |
| 1 | 190-230 |
| 2 | 180-220 |
| 3 | 185-230 |
| 4 | 183-225 |
| 5 | 175-220 |
| 6 | 174-210 |
| 7 | 173-215 |
| 8 | 170-210 |
| 9 | 170-210 |
| 10-15 | 168-205 |
Далее, до трехмесячного возраста гемоглобин продолжает снижаться. Это норма. К трем месяцам показатели гемоглобина достигают физиологического минимума. У детей этого возраста показатель гемоглобина может опускаться до 90 г/л. Если гемоглобин не снижается ниже этой цифры, то лечение не требуется.
Затем, постепенно цифры гемоглобина начинают подниматься и к шести месяцам в норме этот показатель должен соответствовать 110-120 г/л. Но при интенсивном росте в этот период у некоторых детей развивается МКБ 10: D50 из-за повышенного расходования тканями кислорода, а соответственно и железа. В этом случае, необходимо обращение в педиатру, который назначит лечение.
Классификация
Все железодефицитные состояния по степени тяжести делятся на:
- Легкие. Диагностируются при уровне гемоглобина от 90 до 110 г/литр. Характеризуются появлением небольших клинических симптомов или могут долго оставаться неопознанными.
- Среднетяжелые. Уровень гемоглобина составляет от 70 до 90 г/литр.
- Тяжелые. Возникают при снижении гемоглобина ниже 70 г/литр. Требуют безотлагательного назначения лечения.
- Крайне тяжелые. Встречаются при снижении гемоглобина ниже 50 г/литр. Для лечения может потребоваться переливание крови или эритроцитарной массы.


Все дефициты железа могут быть:
- Ранними. Возникают у малышей сразу после рождения. Отказ от грудных кормлений или использование неправильно подобранных адаптированных смесей, недоразвитие органов кроветворения приводят к появлению анемических симптомов.
- Поздними. Встречаются у малышей в 3-4 месяца после рождения. Связаны с истощением резервного запаса железа и чрезмерным разрушением гемоглобина.

Лечение
Вылечить ЖДА диетой нельзя. Она лечится только препаратами железа.
Способы лечения ЖДА таковы.
- Приём препаратов железа внутрь.
- Введение препаратов железа внутривенно.
- Переливание эритроцитарной массы.

Приём препаратов железа
Основной – первый вариант. Переливание крови делается по жизненным показаниям. Парентеральное введение проводится только в стационаре при тяжёлых формах анемии, при операциях на ЖКТ и при невозможности приёма препаратов через рот.
Препараты железа для приёма внутрь делятся на две группы.
- Солевые (Актиферрин, Сорбифер, Ферлатум, Тардиферрон, Тотема).
- Содержащие железо-гидроксид-полимальтозный комплекс (Мальтофер, Феррум Лек).
Преимущества первой группы: быстро усваиваются и быстрее наступает ремиссия -через 3-4 мес. от начала терапии, более дешёвые.
Преимущества второй группы: высокая безопасность (опасность передозировки минимальна), лучшая переносимость, мало вступает в контакт с пищей.
Проводились сравнительные исследования этих групп и пришли к выводу: у детей первых 6 мес жизни, у детей с аллергическими заболеваниями, с патологией ЖКТ, с лёгкими формами анемии — предпочтительнее применять препараты с железо-гидроксид-полимальтозным комплексом.
В более старшем возрасте, при анемиях 2-3 степени более эффективны солевые препараты.
У детей с нарушением биоценоза кишечника при лечении анемии, наряду с препаратами железа надо использовать эубиотики и ферменты для снижения риска диспепсии из-за возможной активации условно-патогенной флоры на фоне терапии.
Правила терапии
- Постепенное наращивание дозы за 2-3 дня, начиная от 1-3 мг/кг у малышей и от 50 мг у подростков.
- Расчёт лечебной дозы зависит от степени тяжести и от массы тела.
- Курс лечения от нормализации гемоглобина продолжается в зависимости от тяжести от 3 мес. до 6 мес. на поддерживающей дозе для восполнения депо железа.
- Препараты железа принимают за 1-2 ч до еды, их нельзя сочетать с молоком, кофе, чаем и медикаментами.
Контроль эффективности терапии
- Через 10 дней повышается уровень ретикулоцитов.
- Через 3-4 недели подъём уровня гемоглобина на 10 г/л и гематокрита на 3%.
- Симптомы анемии исчезают через 1-2 мес.
- Восстановление до нормы сывороточного ферритина через 3-6 мес.
Диетотерапия

Детям, находящимся на грудном вскармливании – корректируют питание матери.
Первый прикорм вводят на 1 месяц раньше, начиная с овощей. В течение первого месяца также постепенно вводят говяжью печень, подмешивая в овощное пюре.
Со 2 месяца вводят фрукты и мясной фарш, далее каши (исключая манку и рис).
Детям на искусственном вскармливании подбирают адаптированные смеси, ограничивая или убирая коровье и козье молоко из рациона.
Белок коровьего молока вызывает усиление потери крови через кишечник. В козьем молоке очень мало фолиевой кислоты, что при вскармливании им приводит к её дефициту и развитию В12- и фолиево дефицитных анемий.
У старших детей повышают долю белка в пище на 10% за счёт продуктов животного происхождения.
Количество жиров ограничивают.
Увеличивают долю свежих фруктов, овощей, соков, вводят минеральные воды с повышенным содержанием железа.
Снижают усвоение железа следующие продукты: чай, кофе, пищевые консерванты, соль, бобовые, орехи, шпинат и баклажаны.
Витаминотерапия
Улучшают усвоение железа витамины: Аскорбиновая кислота и витамин Е. Их можно принимать одновременно с препаратами железа.
Также витамины группы В, минералы (марганец, цинк и медь).
Поливитаминные комплексы сложно подобрать, т.к там, как правило, содержится кальций (он снижает усвояемость железа) и дополнительное железо. Поэтому лучше принимать указанные группы витаминов по отдельности. Есть также комбинированные препараты железа с этими витаминами и минералами (Сорбифер, Фенюльс, Тотема). Выбор стоит за врачом, который учитывает возраст, вес ребенка и течение болезни.
Режим
- Длительное пребывание на свежем воздухе.
- Щадящий режим: ограничение физической нагрузки (для старших детей, освобождение от физкультуры и секций до выздоровления), дополнительные часы сна. Для школьников можно предоставить дополнительный день отдыха. Малышам, по возможности, ограничить посещения детского сада, беречь их от простудных заболеваний.

Являются вспомогательными средствами. Учитывают наличие аллергии у детей.
Используют следующее.
- Пчёлопродукты: особенно ценны пыльца, перга, мёд. Они богаты витаминами и аминокислотами.
- Фитосборы, в составе которых листья крапивы, череды, земляники и чёрной смородины.
- Отвар плодов шиповника.
2.1. Определение железодефицитной анемии.
АНЕМИЯ
— дословный перевод с греческого
-бескровие, малокровие (anaemia;»an»
— без, «haima»
— кровь), в клиническом понимании: Анемия
— патологическое состояние, характеризующееся
снижением содержания гемоглобина, часто
в сочетании с уменьшением количества
эритроцитов в единице объема крови.
|
Железодефицитная
патологическое
за |
Железодефицитные
анемии, в отличие от большинства других
анемий, чаще не сопровождаются снижением
содержания эритроцитов в единице объема
крови.
Согласно
рекомендациям ВОЗ (1973) нижней границей
Hb следует считать 110 г/л у детей в возрасте
до 6-ти лет и 120 г/л у детей старше 6-ти
лет
В то же время Г.Ф.Султанова (1992)
обращает внимание, что специалисты ВОЗ
определяли нормативные параметры
гемоглобина, анализируя пробы венозной
крови. В повседневной практике, в
основном, уровень гемоглобина определяется
при исследованиии капиллярной крови.
Содержание же Hb в капиллярной крови на
10-20% выше, чем в венозной (Тодоров И.,
1966)
Учитывая это в норме значения
гемоглобина в капиллярной крови не
должны быть ниже 121-132 г/л (Султанова
Г.Ф., 1992). Ю.Е.Малаховский (1981) также
считает, что оптимальным уровнем
гемоглобина для детей до 6 лет является
содержание его выше 120 г/л, а для детей
старше 6-ти лет — выше 130 г/л. Отсутствие
единых критериев в оценке нижнего уровня
нормальных значений гемоглобина нередко
приводит к ошибочным выводам в Диагностике
анемии (Басова Л.В., 1975; Волосянко Р.П.,
1972; Кыштобаева С., 1974; Мякишева Л.С., 1971;
Султанова Г.Ф., 1992).
Причины
Железодефицитная анемия у детей раннего возраста может возникать вследствие причин, которые можно разделить на две большие группы:
- антенатальные факторы: скрытый дефицит железа у матери во время беременности, токсикоз и инфекционные болезни женщины, угроза прерывания беременности, частичная отслойка плаценты, ранние роды, и прочая патология периода вынашивания плода;
- постнатальные факторы: недостаточное поступление железа в организм ребёнка с пищей в связи со вскармливанием неадаптированными смесями, введение прикормов на поздних сроках.
Помимо этого, факторами, способствующими развитию железодефицитной анемии в старшем возрасте могут быть:
- кровотечения — как внутренние, так и наружные, обильные менструации;
- патология, связанная с нарушением всасывания железа в кишечнике;
- аллергические заболевания;
- частые инфекционные заболевания.
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение:
- Устранение этиологических факторов;
- Рациональное лечебное питание (для новорожденных – грудное естественное вскармливание, а при отсутствии молока у матери – адаптированные молочные смеси, обогащенные железом. Своевременное введение прикорма, мяса, субпродуктов, гречневой и овсяной круп, фруктовых и овощных пюре, твердых сортов сыра; уменьшение приема фосфатов, танина, кальция, которые ухудшают всасывание железа).
Медикаментозное лечениеВ настоящее время в нашей стране используется терапевтический план лечения ЖДА пероральными препаратами железа, суточные дозы которых представлены в таблице.
Возрастные терапевтические дозы пероральных препаратов железа для лечения ЖДА у детей.
| Возраст ребенка | Суточная доза элементарного железа |
| Ионные железосодержащие препараты (солевые, полисахаридные соединения железа) | |
| Дети до 3-х лет | 3 мг/кг |
| Дети старше 3-х лет | 45-60 мг |
| Подростки | до 120 мг |
| Неионные соединения т.е. препараты, представленные гидроксид-полимальтозным комплексом трехвалентного железа | |
| Любой возраст | 5 мг/кг |
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Монокомпонентные препараты железа | |||
| Глюконат железа | Глюконат железа 300 мг | по 1–3 табл. в день | III C |
| Сульфат железа | Сульфат железа табл. 256.3 мг (80 мг железа), Сульфат железа 325 мг (105 мг иона (II) железа (Fe 2+ )) | Детям старше 6 лет до 15 лет назначают по 1 капсуле ежедневно. Подросткам с 15 лет в начале терапии обычно назначают по 1 капсуле 1-2 раза в сутки | III C |
| Комбинированные препараты | |||
| Железа (II) сульфат сухой + Аскорбиновая кислота 60 мг | Сульфат железа таб.320 мг+аскорбиновая кислота 60 мг | по 1 табл. 1–2 раза в день | III C |
| Препараты железа (III) валентные | |||
| Железа (III) гидроксид полимальтозат | Железа (III) гидроксид полимальтозат 400 мг (100 мг эл.железа) Таб. 375 мг (100 мг эл.железа) | По 100 — 300 мг железа (1 — 3 таблетки) ежедневно | IIB |
| Препараты железа для парентерального введения | |||
| Железа оксида сахарат | Железо III гидроксид сахарозный комплекс 540 мг (железа 20 мг); |
Железа (III) гидроксида сахарозного комплекса 333,0 мг (эквивалентно элементарному железу) 20,0 мг
Ампулы 5,0 развести 0,9% раствором натрия хлорида в соотношении 1:20, например — 1 мл (20 мг железа) в 20 мл 0,9% раствора натрия хлорида. Полученный раствор вводится со следующей скоростью: 100 мг железа — не менее чем за 15 мин; 200 мг железа — в течение 30 мин; 300 мг железа — в течение 1,5 ч; 400 мг железа — в течение 2,5 ч; 500 мг железа — в течение 3,5 ч
II B
Железа гидроксид и декстрана комплекс Железа III гидроксид-декстрановый комплекс 312,5 мг (50 мг железа) Ампулы 2,0 парентеральное введение – в/в капельно разводится в 0,9% растворе натрия хлорида или в 5% растворе глюкозы. Доза 100–200 мг железа (2–4 мл препарата) разводится в 100 мл растворителя. В/в медленно (0,2 мл/мин) в дозе 100–200 мг железа (2–4 мл), предпочтительно разведенного в 10–20 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы. Начальная доза препарата составляет 25 мг железа или 0,5 мл раствора, которая вводится в/в медленно в течение 1–2 мин II B
Особенности железодефицитной анемии у малышей
Этот вид анемического состояния наиболее распространен в детской практике. Он возникает в результате недостаточного поступления железа с пищей, а также в некоторых случаях при активном разрушении имеющихся в организме эритроцитов. К этому приводят различные заболевания желудочно-кишечного тракта.
распространена во всем мире. По данным европейских исследований у каждого второго ребенка, имеющего анемический синдром, регистрируется дефицит железа. В норме содержание этого микроэлемента в организме составляет около четырех граммов. Это количества вполне достаточно для выполнения базовых функций.
Практически 80% железа содержится в составе гемоглобина. Там он находится в активном состоянии, так как красные клетки крови постоянно осуществляют транспортную функцию по переносу кислорода и питательных веществ по всему организму.

Попадает железо в организм вместе с пищей. Для правильной работы кроветворных органов обычно достаточно 2 граммов этого вещества. Однако, если у ребенка есть хронические заболевания желудка или кишечника, то количество поступающего железа должно быть больше. Этому также способствует сопутствующая быстрая потеря эритроцитов в результате эрозий или язв, которые встречаются при болезнях желудочно-кишечного тракта.
Для лечения железодефицитной анемии у малышей требуется назначение специальной диеты. Соблюдать такое питание требуется достаточно долгое время до полного наступления стабилизации состояния.
Обычно для нормализации уровня железа в организме и стойкого закрепления результата может потребоваться 6 месяцев и более.
При тяжелом течении болезни требуется назначение специальных железосодержащих препаратов. Такие лекарства помогают восполнить дефицит железа в детском организме и приводят к нормализации состояния. Назначаются они, как правило, на длительный прием. В ходе лечения проводится обязательный контроль за содержанием гемоглобина в крови.


Анемия у детей Профилактика недостатка железа в организме
 Проблемы недостатка железа — это проблемы питания. Поэтому, в первую очередь, профилактика ЖДА — это сбалансированная диета человека любого возраста.
Проблемы недостатка железа — это проблемы питания. Поэтому, в первую очередь, профилактика ЖДА — это сбалансированная диета человека любого возраста.
Ежесуточные потребности взрослого в железе — 1-2 мг, ребеночка — 0,5-1,2 мг. Стандартный суточный рацион питания содержит от 5 до 15 мг железа. В ЖКТ усваивается 10-15% железа из пищи.
Главные пищевые источники железа — это продукты, содержащие гемовое железо: мясо (говядина, баранина, курятина), рыба, творог. Важнее не содержание железа в продукте, а его биодоступность. Негемовое железо, из растительных продуктов: овощей, фруктов, злаков обладает низкой биодоступностью, т.е. из этих продуктов железо хуже всасывается.
Для всасывания железа нужны некоторые условия: аскорбиновая кислота улучшает всасываемость железа, а танин, имеющийся в чае, или фитаты, которые есть в некоторых продуктах, уменьшают её. При ЖДА усвоение железа в 12-перстной кишке значительно увеличивается.
Важность лечения и осложнения при несвоевременной диагностике
Железо является элементом, который может выводиться из организма с калом, мочой, потом.

За сутки каждый ребенок теряет около 0,1-0,3 мг. В подростковом возрасте эта цифра может достигать 1 мг.
Для правильного развития детям до года необходимо не менее 1,5 мг в день, а с 1 до 3 лет более 10 мг.
В период активного роста и развития потребность в железе увеличивается, при его отсутствии возрастает склонность к инфекционным патологиям, болезням ЖКТ, дыхательных органов. При кислородном голодании организма ребенок отстает в психологическом и физическом развитии.
При несвоевременном лечении нарушается передача нервных импульсов. Детям диагностируют миокардит, развившаяся на этой почве аритмия или тахикардия значительно усложняет жизнь пациентам.
Профилактика железодефицитной анемии
Так как проблема недостатка железа в организме — это в большей степени проблема питания, основная мера профилактики патологии заключается в обеспечении сбалансированного рациона (вне зависимости от возраста человека).
Взрослым необходимо 1-2 мг железа в сутки, детям от 0,5 до 1,2. Необходимо отметить, что в кишечнике всасывается лишь часть потребляемого с пищей железа — примерно 10-15%.
Главный источник железа из пищи — продукты животного происхождения. Самыми ценными в этом плане являются говядина и баранина. В рыбе, курице и твороге содержание железа значительно меньше
Важно не только количество вещества в продукте, но и его биодоступность (то есть всасываемость)
В отличие от продуктов животного происхождения, растительная пища имеет более низкий уровень всасываемости железа. Для хорошей всасываемости необходимы определенные факторы.
Так, например, витамин C улучшает показатели всасываемости железа, а тининовая кислота (содержится в чае) или фитаты значительно снижают степень всасываемости микроэлемента.
Рассмотрим основные рекомендации по профилактике дефицита железа, опубликованные Американской академией педиатрии:
- У здорового доношенного ребенка в первые 4 месяца жизни имеется достаточный запас железа, и в употреблении железосодержащих лекарств нет необходимости. Затем ребенку на грудном вскармливании необходим дополнительный прием железа вплоть до введения прикорма. Дозировка препарата в этом возрасте должна составлять 1 мг на 1 кг веса в день.
- Если здоровый доношенный ребенок находится на смешанном типе вскармливания (материнское молоко составляет около 50%), ему необходим дополнительный прием железа в дозировке 1 мг на 1 кг веса в день. Длительность приема — до введения прикорма.
- При искусственном вскармливании рекомендуется давать ребенку смеси, обогащенные железом. В таком случае необходимость дополнительного приема препаратов не потребуется. При этом, цельное коровье молоко не рекомендуется давать детям в возрасте до года!
- Детям с 6 месяцев и до года необходимо употреблять около 11 мг железа в сутки. Чтобы обеспечить нормальное функционирование организма, в ранний прикорм следует вводить красное мясо и овощи, содержащие большое количество железа. При недостаточном потреблении таких продуктов ребенку назначаются железосодержащие капли или сиропы.
- От года до 3 лет суточная норма железа составляет 7 мг. При этом рекомендуется получать его из тех продуктов, которые содержат и железо, и витамин C.
- Дети, рожденные раньше срока, должны в обязательном порядке получать минимум 2 мг железа на 1 кг веса в сутки до наступления 12 месяцев.
Отметим, что содержание мяса в рационе является лишь профилактикой анемии, если у ребенка уже диагностировалась патология, с ней можно бороться исключительно препаратами железа! Однако если анемии на данный момент не выявлено, то пить железо в качестве профилактики нецелесообразно.
Анемия и недоношенные дети
 У детей, рожденных раньше времени, анемия встречается достаточно часто. Степень тяжести заболевания напрямую зависит от гестационного возраста ребенка. Ввиду некоторых особенностей у недоношенного ребенка кроветворение заканчивается уже будучи рожденным.
У детей, рожденных раньше времени, анемия встречается достаточно часто. Степень тяжести заболевания напрямую зависит от гестационного возраста ребенка. Ввиду некоторых особенностей у недоношенного ребенка кроветворение заканчивается уже будучи рожденным.
К тому же у детей, которые появились на свет раньше срока, отмечаются изменения формы красных кровяных телец и сокращение продолжительности их жизни.
Причин развития малокровия у недоношенного ребенка существует много. Это могут быть как ослабленность и неполное развитие организма, так и сложные роды или наследственный фактор.
Анемия у младенцев, рожденных раньше срока, начинает свое проявление в конце первого месяца жизни. К 4 месяцу наблюдается пик развития болезни. При своевременном прохождении лечения, ребенок выздоравливает к 6-7 месяцам.
Если диагностирована тяжелая стадия анемии, специалист может порекомендовать сделать переливание крови. Эта процедура поможет за минимальный период времени увеличить количество эритроцитов в крови.
Проявления заболевания
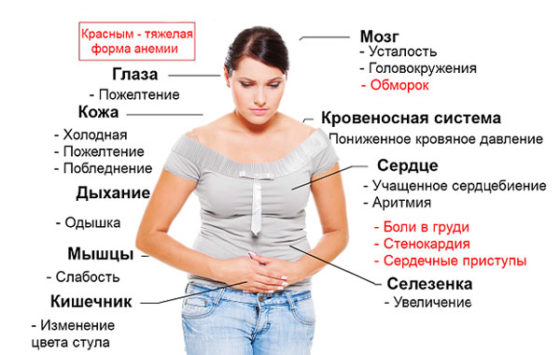
Для железодефицитной анемии при длительно существующем дефиците железа и уровне гемоглобина ниже 90 г/л характерен ряд синдромов (совокупности признаков):
- Эпителиальный синдром — бледность кожи и слизистых оболочек, ушных раковин, сухость, шелушение и пигментация кожи, дистрофия волос и ногтей. Типичными для этого синдрома являются малосимптомный кариес зубов, снижение аппетита, изменения обоняния и вкуса, стоматит, «заеды» в уголках рта, гастрит, дуоденит, различные нарушения процессов пищеварения и всасывания — изжоги, отрыжки, тошнота, рвота, неустойчивые опорожнения кишечника из-за нарушения процессов переваривания и всасывания, реже — скрытые кишечные кровотечения.
- Астеноневротический синдром характеризуется повышенной возбудимостью, раздражительностью, эмоциональной неустойчивостью; постепенным отставанием в психомоторном, речевом и физическом развитии; утомляемостью, вялостью, апатией, заторможенностью.
- Сердечно-сосудистый синдром сопровождается одышкой и сердцебиением, склонностью к гипотонии, приглушением тонов, функциональным систолическим шумом, выявляемыми при ЭКГ-исследовании гипоксическими и трофическими изменениями в сердечной мышце.
- Увеличение печени и селезенки, наблюдающееся при сопутствующем дефиците белков, витаминов, активном рахите, представляет собой гепатолиенальный синдром.
- Для мышечного синдрома характерна задержка физического развития, слабость сфинктера мочевого пузыря, что может проявиться энурезом (недержанием мочи).
- Синдром снижения местной иммунной защиты обусловливает поражение барьерных тканей и находит свое проявление в частых ОРВИ, раннем возникновении хронических очагов инфекции.
Проявление вышеперечисленных синдромов — от еле заметных до ярко выраженных — и определяет степень анемии легкую (с уровнем гемоглобина 110-91 г/л), среднетяжелую (90-71 г/л), тяжелую (менее 70 г/л) или сверхтяжелую (50 г/л и менее).
Проявления скрытого дефицита железа напоминают таковые при анемии, однако проявляются они гораздо реже.
При легкой степени анемии все указанные клинические синдромы могут отсутствовать, в то же время отсутствие своевременной диагностики и лечения приводит к увеличению дефицита железа и более тяжелым функциональным и обменным расстройствам. Бывают и парадоксальные ситуации, когда при анемии легкой степени симптоматика более выраженная, чем при более тяжелых вариантах течения. В связи с этим большое значение в диагностике анемии приобретают данные лабораторных исследований.
Причины железодефицитной анемии у детей
ЖДА у новорожденных
Как правило, здоровые младенцы, появившиеся в срок, получают достаточно железа от своих матерей в третьем триместре беременности, поэтому в первые 4-6 месяцев они не нуждаются в дополнительном приеме данного минерала.
Однако, если во время беременности женщина не получает свою норму железа, которая составляет 25 мл в день, у нее может развиться железодефицитная анемия, что может привести к:
- выкидышу;
- преждевременным родам;
- задержке развития плода;
- рождению ребенка с низким весом.
Малыши, родившиеся раньше установленного срока или с весом ниже нормы, при железодефицитной анемии у беременных, требуют особого ухода. Поскольку для них риск возникновения проблем со здоровьем или смерти в первый год жизни увеличивается.
ЖДА у детей раннего возраста (от 4 до 12 месяцев)
По истечению первых 4-6 месяцев жизни, согласно информации Американской академии педиатрии, риск появления дефицита железа у грудничков повышается. Это объясняется тем, что их организм развивается с большой скоростью и полученного с грудным молоком железа им становится недостаточно.
В зону риска также могут попасть младенцы, находящиеся на искусственном вскармливании, в том случае, если их смесь не обогащена железом.
Дети от 1 до 2 лет
Малыши после одного года могут столкнуться с проблемами дефицита железа, если они пьют слишком много коровьего молока (более 700 мл в день) и употребляют мало продуктов, обогащенных железом, таких как красное мясо и зеленые листовые овощи.

Все дело в том, что коровье молоко не является источником железа, а фактически затрудняет его усвоение организмом и может способствовать развитию ЖДА.
Дети, растущие в вегетарианских семьях, могут с большей вероятностью заболеть железодефицитной анемией. Поскольку в их рационе отсутствует еда животного происхождения, а найти альтернативные, подходящие для этого возраста продукты с высоким содержанием железа непросто.
ЖДА у подростков
У мальчиков-подростков иногда развивается дефицит железа во время активного роста и полового созревания. Однако у девочек он возникает чаще – это объясняется тем, что им необходимо больше железа, чтобы компенсировать потерю крови во время менструации.
Также ЖДА может появиться у молодых парней и девушек, активно занимающихся спортом.
Причины
 Причин развития малокровия в детском возрасте – множество:
Причин развития малокровия в детском возрасте – множество:
- нарушения в работе пищеварительной системы;
- болезни почек;
- патологические состояния печени;
- злокачественные процессы;
- инфекционные заболевания;
- анемия сопровождает резкие изменения гормонального уровня: интенсивный рост, половое созревание;
- значительная кровопотеря вследствие воздействия травматического фактора или после оперативного вмешательства.
Детский организм больше (по сравнению с взрослым) подвержен агрессивному влиянию окружающей среды и воздействию болезнетворных организмов. Система кровообразования ещё не полностью сформирована, пониженный уровень гемоглобина может быть реакцией на неправильное питание, глистную инвазию, инфекционные болезни.
Малокровие у детей нуждается в незамедлительном лечении, так как состояние развивается и прогрессирует, вызывая со временем нарушения обменных процессов организма и замедление физического и умственного развития.
У младенцев, находящихся на грудном вскармливании, реже диагностируется малокровие. Это связано с химическим составом и качеством усвоения материнского молока. В нём содержатся необходимые для нормального кроветворения минералы и микроэлементы: железо, медь, кобальт, марганец и т. д. Все эти вещества ребёнок получает при кормлении грудью, а их дефицит приводит к затруднённому (вплоть до полной остановки) кровообразованию.
Авитаминоз (в частности, недостаток витаминов группы В, С и Е) также является предпосылкой развития патологического состояния.