Неинвазивные методы исследования
Содержание:
Определение уровня сахара путем анализа слез
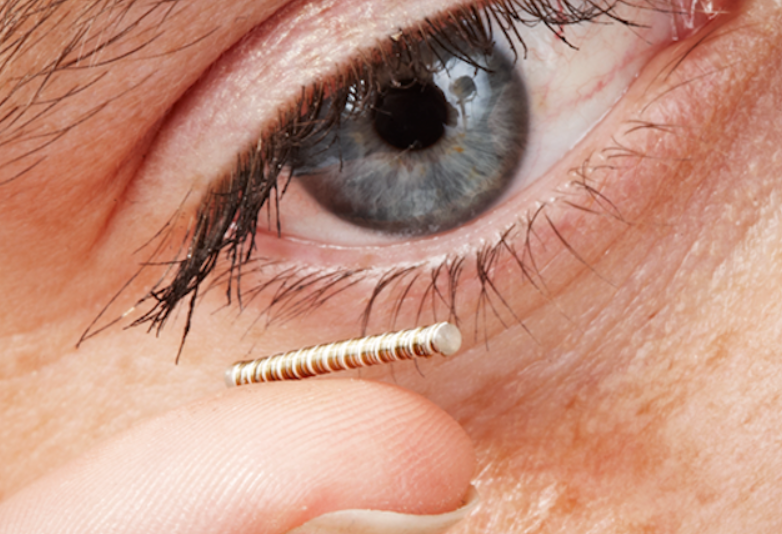 Голландская компания NovioSense разработала оригинальный монитор для контроля уровня сахара на основе анализа слезной жидкости. Он представляет собой миниатюрный гибкий сенсор, похожий на пружинку, который помещается в нижнее веко и передает все измеряемые данные в соответствующее приложение на смартфоне. Он имеет 2 см в длину, 1,5 мм в диаметре и покрыт мягким слоем гидрогеля. Гибкий форм-фактор сенсора позволяет ему точно прилегать к поверхности нижнего века и не беспокоить пациента. Для своей работы устройство использует высокочувствительную и малопотребляющую технологию, которая позволяет измерять минутные изменения уровня сахара в слезной жидкости, точно отображающие количество сахара в крови пациента. Для коммуникаций со смартфоном сенсор использует NFC-технологию, если она поддерживается телефоном пользователя.
Голландская компания NovioSense разработала оригинальный монитор для контроля уровня сахара на основе анализа слезной жидкости. Он представляет собой миниатюрный гибкий сенсор, похожий на пружинку, который помещается в нижнее веко и передает все измеряемые данные в соответствующее приложение на смартфоне. Он имеет 2 см в длину, 1,5 мм в диаметре и покрыт мягким слоем гидрогеля. Гибкий форм-фактор сенсора позволяет ему точно прилегать к поверхности нижнего века и не беспокоить пациента. Для своей работы устройство использует высокочувствительную и малопотребляющую технологию, которая позволяет измерять минутные изменения уровня сахара в слезной жидкости, точно отображающие количество сахара в крови пациента. Для коммуникаций со смартфоном сенсор использует NFC-технологию, если она поддерживается телефоном пользователя.
Как заявляют представители компании, это первое в своем роде «носимое в глазу» беспроводное устройство, не требующего для своей работы источника питания.
На рынок устройство выведут предположительно в 2019 году, а сейчас компания завершает очередную фазу клинических испытаний. Другой информации на сайте компании, к сожалению, нет, но судя по тому, что она недавно получила очередной транш инвестиций, дела у них идут неплохо.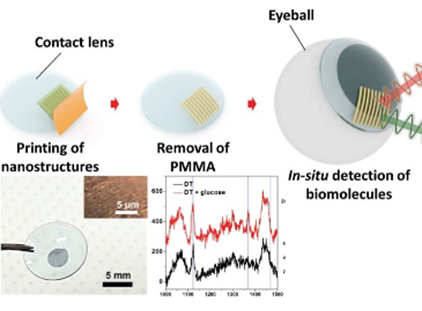
Слезную жидкость для контроля уровня сахара в крови решили использовать и ученые из Хьюстонского университета (США) и Корейского института науки и технологии. Они разрабатывают контактные линзы, которые будут работать в качестве сенсоров. Для измерения концентрации сахара используется спектроскопии комбинационного рассеяния (surface-enhanced Raman scattering spectroscopy), для чего на линзы наносится специальная наноструктура. Эта наноструктура состоит из напечатанных поверх золотой пленки золотых же нано-проводников, которые интегрированы в гибкий материал контактных линз.
Эти наноструктуры создают так называемые «горячие пятна», которые существенно увеличивают чувствительность спектроскопии для того, чтобы измерить концентрацию того, что под ними.
Пока ученые разработали только концептуальную модель, а любой будущий сенсор уровня сахара на основе этой технологии будет требовать внешнего источника света для освещения контактных линз и датчика на них для проведения измерений.
Кстати, технологию рамановской спектроскопии для контроля уровня сахара использует и глюкометр GlucoBeam, о котором мы писали выше, правда там не используется слезная жидкость.
Проведение процедуры
Инвазивные методы
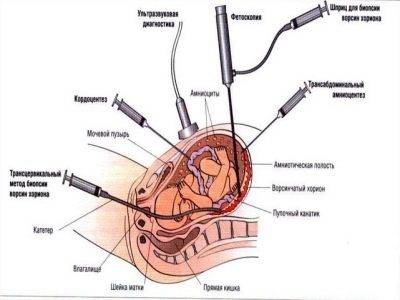
Инвазивные методы позволяют получать клетки и ткани плода и/или провизорных органов (хориона, плаценты). Забор материала производится трансабдоминально (через брюшную стенку) под контролем ультразвука.
Инвазивные методы подразделяют на:
хорионбиопсию — получение клеток, формирующих плаценту (срок беременности 10-13 недель);
Риск осложнений (самопроизвольное прерывание беременности) после биопсии хориона составляет 0,5%.
Преимуществами этого метода является срок проведения — до 12 недель и скорость получения ответа – в цитогенетической лаборатории ответ будет готов через 2 дня после забора материала. Поскольку исследование проводится в ранние сроки беременности, то в случае необходимости прерывание беременности можно провести также рано, что наиболее безопасно для организма женщины.
При проведении биопсии хориона есть риск ложноположительных или ложноотрицательных результатов, что объясняется явлением «плацентарного мозаицизма» — неидентичностью генома клеток эмбриона и хориона. Вопросы, связянные с «плацентарным мозаицизмом», могут решаться повторным вмешательством — проведение на более поздних сроках кордоцентеза или амниоцентеза (см. ниже). Существует также риск угрозы прерывания беременности, а также риск неблагоприятного течения беременности при резус-конфликте. При резус-конфликте в организме резус-отрицательной матери вырабатываются антитела, разрушающие эритроциты плода. Проведение биопсии хориона может стимулировать выработку антител.
Нужно отметить, что в целом риск всех перечисленных осложнений невелик: он составляет не более 1% и не превышают популяционный риск потери беременности, который составляет 15-25%.
плацентобиопсия — взятие для исследования пробы частиц плаценты, содержащих клетки плода, а значит, и весь его генетический материал. Плацентоцентез аналогичен биопсии хориона, т.к. плацента — это то, во что со временем развивается хорион, однако проводится в более поздние сроки — 14-20 недель беременности.
В лаборатории, с которой сотрудничает наша клиника анализ готовится 1-3 дня. Главная задача плацентоцентеза — получение плодного материала для выявления хромосомных заболеваний у плода. Под контролем ультразвукового исследования врач делает прокол иглой передней брюшной стенки женщины и аспирирует ворсинки плаценты для дальнейшего исследования. Поскольку исследование проводят во втором триместре беременности, то в случае обнаружения патологии прерывание беременности может быть более травматичным, чем на ранних сроках беременности. Осложнения при плацентобиопсии аналогичны таковым при хорионбиопсии.
амниоцентез — пункция околоплодного пузыря с забором небольшого количества околоплодных вод (срок беременности 16-18 недель). Под контролем УЗИ в амниотическую полость через переднюю брюшную стенку вводится игла, шприцом набирают амниотическую жидкость объемом 20-30 мл. Кроме самой околоплодной жидкости в шприц также попадает и небольшое количество клеток плода (слущенный эпителий), которые также подвергаются исследованию. Результат анализа после амниоцентеза будет готов через 2-3 недели (для выполнения требуются специальные питательные среды, так как полученных клеток мало и им необходимо размножиться при культивировании).
Среди возможных осложнений — угроза прерывания беременности, подтекание околоплодных вод, кровянистые выделения из половых путей, утяжеление течения резус-конфликта. Вероятность осложнений при этом исследовании меньше, чем при проведении биопсии хориона/плаценты.
кордоцентез — забор крови из пуповины плода .
Забор материала проводится путем прокола передней брюшной стенки беременной (под контролем УЗИ) и получения пуповинной крови. Исследование проводят с 18-й недели беременности. При кордоцентезе можно выполнить практически все анализы, которые можно сделать из обычного анализа крови (гормональные, иммулогические и биохимические показатели, инфекции и др.), а также, выявить хромосомные болезни. Данный метод используют не только как диагностическую процедуру, но и как лечебную — для введения лекарственных средств, внутриутробного переливания крови плоду, например, при тяжелом резус-конфликте. Осложнением процедуры также может стать прерывание беременности.
В цитогенентической лаборатории анализ выполняется 4-5 дней.
Хотим еще раз уточнить, что риск осложнений беременности (прерывание беременности или гибель плода) после инвазивной диагностики не превышает популяционный риск прерывания беременности. При исходном наличии врожденных нарушений развития плода риск осложнений возрастает.
Неинвазивный Пренатальный Генетический Тест
Неинвазивный пренатальный тестпренатальной диагностики
| Сроки выполнения | до 14 дней |
| Синонимы (rus) | Неинвазивный тест Prenetix, пренатальное неивазивное тестирование, неинвазивный анализ ДНК плода, ДОТ-тест |
| Cинонимы (eng) | NIPT, Non-invasive prenatal test |
| Методы | Тест цитогенетики, метод полногеномного массового параллельного секвенирования |
| Единицы измерения | Не существует. Результат показывает обнаруженный вариант хромосомного набора |
| Подготовка к исследованию | Соблюдение общих правил подготовки к анализам: забор биоматериала в утренние часы, обязательно натощак. |
| Перед забором анализа разрешается выпить стакан чая или воды. | |
| Специальных мероприятий подготовки не требуется. | |
| Тип биоматериала и способы его взятия | Пункция периферической вены с забором около 20 мл венозной крови |
Что это за исследование
Неинвазивный пренатальный тестдиагностики генетических заболеванийхромосомными нарушениями
- Абсолютной безопасности для матери и плода, так как не требует инвазивных способов забора биологического материала для исследования;
- Возможности диагностировать как грубые, так и мелкие нарушения хромосомного набора у эмбриона с ранних сроков беременности (после 10 недель);
- Высокой достоверности полученных результатов (не менее 99%).
внеклеточная ДНКгенетических заболеваний эмбриона
Диагностические возможности метода
хромосомные аномалиинаборе хромосоммоносомиятрисомияделеция
| Стандартный тест по идентификации изменений аутосом (хромосом, ответственных за формирование органов и систем, индивидуальных особенностей организма) | |
| Стандартный тест по идентификации патологии половых хромосом | |
| Расширенное пренатальное тестирование, проводимое дополнительно с целью обнаружения тонких хромосомных аберраций | |
генетическое отклонение
Этапы исследования – три простых шага
- Сдать кровь из вены в сроке от 10 до 22 недель гестации.
- Провести тестирование исследуемого биологического материала при помощи высокоточных электронных систем.
- Получить результаты исследования и правильно оценить их.
Показания и ограничения для неинвазивного пренатального тестирования
- Возрастной критерий – беременные в возрасте 35 лет и старше. Показание относительное, поскольку частота рождения детей с синдромом Дауна практически одинакова во всех возрастных группах женщин;
- Подтвержденное носительство хромосомных аномалий или высокий рисках носительства у одного или обоих супругов;
- Отягощенный семейный анамнез в виде рождения детей с хромосомными аномалиями или прерывания беременности по медицинским показаниям в связи с их наличием;
- Изменения показателей биохимических методов пренатального скрининга, настораживающие в отношении хромосомных аномалий.
- При многоплодной беременности;
- Беременности, достигнутой при помощи ЭКО методом суррогатного материнства и донорских яйцеклеток;
- Наличии в анамнезе пересадки стволовых клеток или трансплантации костного мозга.
Исследование буккального эпителия: инструкция по забору биоматериала
- За 30-40 минут до забор мазка исключается прием пищи;
- Перед забором анализа ротовая полость прополаскивается небольшим количеством чистой воды;
- Заполнить все пункты на направлении и на этикетке пробирки;
- Туба с тампоном вскрывается, снимается колпачок;
- Палочку с тампоном извлечь из пробирки и протереть внутреннюю поверхность щеки в течении минуты. Движения не должны вызывать боль;
- Установить палочку с тампоном в пробирку и дать возможность биоматериалу подсохнуть на ровной поверхности, не закрывая колпачок;
- Через 15 минут колпачок плотно закрывается. Пробирка отправляется в лабораторию.
Сравнительные характеристики амниоцентеза с неинвазивным пренатальным тестом
- Кордоцентез – забор крови из пуповинных сосудов плода (производится крайне редко);
- Амниоцентез – пункционный забор образцов околоплодных вод (производится наиболее часто).
| Критерий | Амниоцентез | Неинвазивныйпренатальный тест |
| Объект воздействия | Мать и плод | Только мать |
| Необходимость повреждения плодных структур | Есть | Нет |
| Материал для исследования | Околоплодная воды | Венозная кровь матери |
| Метод исследования | Цитогенетика | Цитогенетика |
| Риск исследования | Высокий для матери и плода | Отсутствует |
| Информативность и достоверность | 99.9% | 99,90% |
| Что формирует стоимость | Цитогенетический тест + набор для амниоцентеза | Только цитогенетический тест |
Методики пренатального воспитания
Результаты экспериментов воодушевляют: значит, можно во время беременности обучить ребенка музыке и литературе? Не стоит возлагать на таланты новорожденных чрезмерных надежд, однако даже в России разработали несколько методик пренатального воспитания, которые будущие мамы могут взять на вооружение.
Система МИРР (Методика Интеллектуального Развития Ребенка) Павла Викторович Тюленева
Негативные рекомендации оставим на совести автора, а пока поговорим о той самой системе «Сонатал», которую Павел Викторович горячо не рекомендует.
Система «Сонатал» Михаила Львовича Лазарева
В отличие от предыдущего автора, развивающего свою методику в рамках альтернативной педагогики, Михаил Лазарев – педиатр, доктор наук, работающий в системе минздрава РФ. Его предшкольный курс «Здравик» можно и сейчас приобрести в книжных магазинах. А вот выпущенная 10 лет назад книга «Мамалыш, или рождение до рождения» стала уже библиографической редкостью.
Не только врач, но и выпускник музучилища, Михаил Лазарев стал авторов более чем тысячи песенок в изобретенном им самим жанре «Для мамы и малыша». По заверению издателей, материал книги позволяет любой маме, не имеющей музыкального образования, в домашних условиях с первых дней беременности проводить развивающие занятия с пренатальным ребенком – мамалышом с помощью СД-дисков, на которых записано 367 песен и пять детских опер. Музыка записана и голосом и без (фонограммы).
Сам автор методик уверждает, что
Также в разделе
| Внутренние женские половые органы Внутренние женские половые органы локализуются в полости таза и включают влагалище, шейку и тело матки, маточные (фаллопиевы) трубы, или яйцеводы, яичники и… | |
| Оогенез, менструальный цикл Даже без стимуляции гонадотропинами примордиальные фолликулы могут развиваться в первичные (преантральные) фолликулы. Наличие ФСГ в овуляторном цикле приводит… | |
|
Спринцевание: Доказательства, подтверждающие риск или пользу для здоровья женщин Дженни Л. Мартино и Стен Х. Вермунд Факультет общественного здравоохранения и медицины, Университет Алабамы в Бирмингеме, Бирмингем, штат Алабама. Получено… |
|
| Нейроэндокринная регуляция репродуктивной системы Нейроэндокринная регуляция репродуктивной системы является чрезвычайно сложной. Все органы, привлеченные в репродуктивный процесс, имеют прямые и обратные… | |
| Антибиотики при воспалении придатков Антибиотики при воспалении придатков нужно давать пациенту сразу после того, как установлен точный диагноз. В это время могут проводиться исследования на… | |
| Эрозия шейки матки: причины Эрозия шейки матки — часто диагностируемая гинекологическая патология. В основном врачи обнаруживают у пациенток разного возраста псевдоэрозию. А ее… | |
| Доброкачественные заболевания молочной железы (фиброкистоз, фиброаденома) Доброкачественные заболевания молочной железы являются частыми и наблюдаются у 50% женщин, чаще — в молодом возрасте. Решение о выполнении биопсии при… | |
| Гипертензия у беременных, преэклампсия Артериальное давление (АД) при физиологической беременности обычно снижается. Вследствие уменьшения периферической сосудистой резистентности АД снижается во… | |
| Болезни беременных, ведение рожениц Болезни беременных могут иметь свое начало до зачатия, в период вынашивания и перед родами. Выше описанные заболевания требуют специфического ведения рожениц…. | |
|
Удвоение матки и влагалища Наиболее часто встречающиеся варианты удвоений:
удвоение матки и влагалища; |
Группы риска
Необходимость провести исследование генетического здоровья будущего ребенка может возникнуть даже у здоровых мамы и папы, если оба родителям или один из них входит в так называемую группу риска по генетическим патологиям. Безусловно, вопрос здоровья ребенка заботит любую беременную, и любая может сделать НИПТ по собственному желанию, для этого не нужно иметь направление от генетика или особые основания. Но есть категории будущих мам, которым такое тестирование наиболее желательно провести.

Если базовый обязательный скрининг показал у женщины высокие риски рождения малыша с синдромом Дауна, синдромом Патау или другими хромосомными патологиями, неинвазивные методы станут достойной альтернативой травматичным инвазивным способам установить истину. В случае получения результата отрицательного, женщина может не беспокоиться и не соглашаться ни на какие инвазивные методы.
В случае получения положительного результата анализа и если женщина хочет оставить «особенного» ребенка, также не нужно больше ничего проходить. А вот если супруги примут решение о прерывании беременности, инвазивный прокол сделать все-таки придется, ведь новейший способ пренатального исследования не является основанием для аборта или искусственных родов на большом сроке по медпоказаниям.
Неинвазивный тест желательно сделать женщинам, у которых прежняя беременность завершилась рождением ребенка с хромосомными отклонениями, выкидышем на раннем сроке, замиранием на любом сроке. С возрастом женщин стареют и яйцеклетки, ухудшается их репродуктивное качество, а потому риски рождения детей с генетическими аномалиями тем выше, чем выше возраст беременной. Всем женщинам старше 35 лет, которые собираются родить ребенка, желательно сделать такой тест.

Женщинам, которые не уверены в отцовстве, а также женщинам, которые состоят в близкородственном браке, тест не просто желателен, а необходим. Не будет лишним пройти обследование и в том случае, если в роду были случаи рождения детей с генетическими проблемами как со стороны мужчины, так и со стороны женщины.
Стоит провести подобную диагностику и тогда, когда у мамы или папы в анамнезе есть пусть даже пролеченная алкогольная или наркозависимость – длительные вредные привычки приводят к мутациям определенных генов, ухудшению качества яйцеклеток и сперматозоидов, что нередко приводит к развитию нарушений хромосомного набора ребенка.

Генетические анализы при подозрении наличия хромосомных аномалий
На основании заключения УЗИ или при неблагоприятных результатах биохимического скрининга генетик может предложить будущей маме пройти инвазивное исследование. В зависимости от срока это может быть биопсия хориона или плаценты, амниоцентез или кордоцентез. Такое исследование дает высокоточные результаты, но в 0,5% случаев такое вмешательство может стать причиной выкидыша.
Забор материала для генетического исследования проводят под местной анестезией и при УЗИ-контроле
Тонкой иглой врач делает прокол матки и осторожно берет генетический материал. В зависимости от срока беременности это могут быть частицы ворсин хориона или плаценты (биопсия хориона или плаценты), амниотическая жидкость (амниоцентез) или кровь из пуповиной вены (кордоцентез)
Полученный генетический материал оправляют на анализ, который позволит определить или исключить наличие многих хромосомных аномалий: синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера (точность – 99%) и синдром Клайнфельтера (точность — 98%).
Делать этот тест можно начиная с 10 недели беременности
Важно понимать, что этот тест пока мало распространен в России, его делают очень немногие клиники, и далеко не все врачи считаются с его результатами. Поэтому нужно быть готовыми к тому, что врач может настоятельно рекомендовать инвазивное обследование в случае высоких рисков по УЗИ или биохимическому скринингу
Как бы там ни было – решение всегда остается за будущими родителями.
В нашем городе неинвазивные пренатальные генетические тесты делают клиники:
-
«Авиценна». Тест Panorama. Неинвазивная пренатальная генетическая диагностика анеуплоидий 42 т.р. Неинвазивная пренатальная генетическая диагностика анеуплоидий и микроделеций — 52 т.р
-
«Алмита». Тест Panorama. Стоимость от 40 до 54 т.р. в зависимости от полноты исследования.
-
«УЗИ-студия». Тест Prenetix. Стоимость 38 т.р.
Проведение процедуры
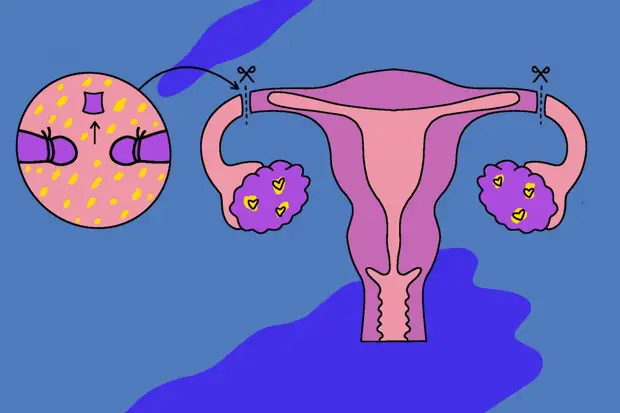
Способ прокола (трансцервикально или трансабдоминально) выбирают хирурги. Это зависит от того, где локализован относительно стенок матки хорион. В любом случае биопсию проводят при контроле УЗИ.
Женщина располагается лежа на спине. Выбранное место для прокола обязательно обезболивается местным воздействием. Прокол брюшной стенки, стенки миометрия производится таким образом, чтобы игла входила параллельно оболочке хориона. На УЗИ контролируется движение иглы. Шприцом производится забор тканей ворсин хориона, игла извлекается. При трансцервикальном способе женщину располагают на кресле как при обычном осмотре. Явно выраженных болезненных ощущений не ощущается. Шейка матки и стенки влагалища фиксируются специальными щипцами. Доступ обеспечивается катетером, при достижении им хорионической ткани присоединяется шприц и берется материал для анализа.
Пренатальная диагностика
Пациентки, которые являются носителями генетических заболеваний или имеют высокий риск анеуплоидии в связи с возрастом, или при наличии положительных скрининговых тестов подлежат осуществлению пренатальной диагностики как следующего шага обследования. Пренатальная диагностика состоит в получении клеток плода для определения его кариотипа и ДНК-тестов. Сегодня существует несколько методов пренатальной диагностики:
- амниоцентез;
- биопсия ворсин хориона;
- транскутанного кордоцентез;
- биопсия тканей плода под ультразвуковым контролем.
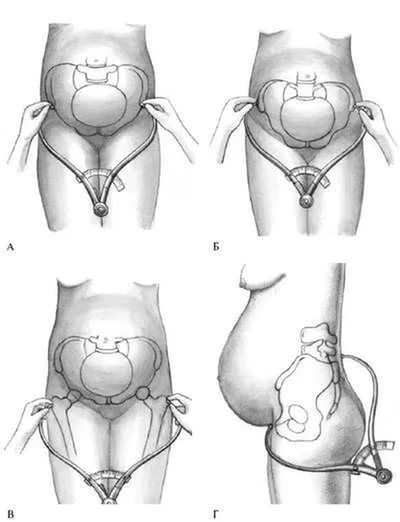
Амниоцентез
Амниоцентез выполняется после 15 нед гестации (оптимально в 16-18 нед), когда происходит слияние амниона и хориона, с целью исследования кариотипа плода, в том числе, когда возраст матери более 35 лет. Методика амниоцентеза заключается в трансабдоминальном введении иглы через матку в амниотическую полость (под ультразвуковым контролем) и взятии некоторого количества амниотической жидкости. Амниотическая жидкость содержит клетки плода, которые культивируют с целью определения кариотипа плода, проведение ДНК-тестов, исследования уровня АФП для скрининга пороков нервной трубки.
Культивация клеток длится 5-7 дней, тогда как новый метод молекулярной диагностики — РИ8Н-анализ — может выявить анеуплоидию в течение 24-48 час. Риск осложнений, связанных с амниоцентезом, составляет 1: 200-1: 300 и включает риск преждевременного разрыва плодных оболочек, преждевременных родов и, редко, травмы плода. Риск, связанный с амниоцентезом, оправдано не только тогда, когда риск заболевания плода превышает 1 200 (например, в случае синдрома Дауна, когда возраст матери составляет более 35 лет), но и в связи с разницей в последствиях (выкидыш или рождение ребенка с синдромом Дауна и т.д.).
Биопсия ворсин хориона
Биопсия ворсин хориона используется для определения кариотипа плода в более ранние сроки, чем амниоцентез (в промежутке между 10 и 12-й неделями беременности). Методика биопсии ворсин хориона заключается в трансабдоминальном или трансвагинальном введении катетера в полость матки и аспирации небольшого количества ворсин хориона из плаценты.
Риск осложнений биопсии хориона может быть больше, чем при амниоцентезе (1: 100). В связи с возможностью получения большего количества клеток, чем при амниоцентезе, диагноз можно получить быстрее. Недостатком этой методики является то, что исследуются клетки плаценты, а не плода, поэтому в редких случаях мозаицизма плаценты возможен ошибочный диагноз. Осложнения биопсии ворсин хориона включают преждевременные роды, преждевременный разрыв плодных оболочек, рождение нежизнеспособного плода, травмы плода.
При выполнении биопсии ворсин хориона в сроке менее 9-10 нед риск аномалий конечностей плода (вторично — вследствие прекращения кровоснабжения, вазоконстрикции, травмы сосудов). Недостатком также является невозможность определения АФП в амниотической жидкости.
Транскутанный кордоцентез
Методика транскутанного кордоцентеза заключается в трансабдоминальном введении иглы в матку через пупочный канатик во внутрипеченочную вену плода под ультразвуковым контролем. Перед процедурой выполняют медикаментозную иммобилизацию плода, определяют его гематокрит (особенно в случае резус-иммунизации, других возможных причин анемии или водянки плода). Транскутанный кордоцентез используется для быстрого анализа кариотипа плода (через 48 ч), так как количество полученных клеток является значительным, следовательно, они не нуждаются в культивации перед исследованием. Кроме того, можно провести анализ по внутриутробным инфекциям, гематологическим заболеваниям, иммунному статусу и кислотно-щелочному состоянию. Путем кордоцентеза можно проводить гемотрансфузии плода (в случае гемолитической болезни и анемии плода), выполнять лечение аритмии плода.
Недостатком транскутанного кордоцентеза опасность травмы, кровотечения и гибели плода (3-5 / 100 случаев).
Диагностика заболеваний

Пренатальная диагностика хромосомных заболеваний позволяет установить нижеследующие патологии.
Синдром Дауна
Наиболее распространенное хромосомное заболевание, встречается у одного из восьми сотен новорожденных. Человек с данной патологией имеет дополнительную 47 хромосому. Помимо характерного внешнего вида, у детей с синдромом Дауна часто диагностируют косоглазие, нарушения слуха, тяжелые патологии сердечной и желудочной систем, умственную отсталость.
Определить наличие патологии у плода можно по увеличению воротниковой зоны, отсутствию носовой косточки, при аномалиях некоторых отделов кишечника и патологических изменениях в анализе крови беременной. Окончательный диагноз ставят, учитывая совокупность результатов, полученных при использовании прямых и непрямых методов пренатальной диагностики.
Синдром Шерешевского-Тернера
Генетическое заболевание, возникающее при отсутствии или повреждении одной из Х-хромосом. Встречается только у женского пола. Симптомы болезни: задержка роста, короткая толстая шея, ушные раковины аномальной формы и тугоухость, задержка полового созревания, недоразвитие молочных желез, отсутствие менструаций (аменорея). Интеллектуальное развитие, как правило, не страдает. Взрослые женщины с синдромом Тернера бесплодны.
Подробнее в статье: Моносомия Х
Синдром Х-трисомии
Возникает только у представительниц женского пола. Заболевание развивается вследствие наличия в генотипе трех Х-хромосом. Симптомы болезни – глубокая умственная отсталость, недоразвитие половых органов, бесплодие.
Гемофилия
Наследственное заболевание, связанное с нарушениями свертываемости крови, которым болеют преимущественно мужчины. Носителем гена гемофилии являются женщины, которые передают заболевание своим сыновьям. Вероятность развития гемофилии возрастает при родственных связях родителей. Возможны кровотечения в суставы и внутренние органы, которые возникают в результате даже незначительной травмы. Причина патологии – мутация одного гена в Х-хромосоме.
Синдром Клайнфельтера
Патология хромосомного происхождения, при которой в мужском генотипе есть дополнительная женская хромосома. У больных отмечают задержку физического и речевого развития, диспропорциональное телосложение, недоразвитие половых органов, увеличение грудных желез, скудный рост волос на теле. У больных синдромом Клайнфельтера повышен риск заболеть эпилепсией, сахарным диабетом, гипертонией, шизофренией. У некоторых пациентов отмечают умеренную умственную отсталость, трудности в установлении контактов с другими людьми, склонность к алкоголизму.
Пренатальная диагностика врожденных патологий определяет:
- Нарушения в развитии черепа и головного мозга.
- Гидроцефалию – нарушение баланса между выработкой спинномозговой жидкости и ее усвоением, часто возникает из-за преждевременных родов, в результате гипоксии плода, перенесенных инфекционных заболеваний, курения матери во время беременности.
- Пороки сердца. Пренатальный скрининг позволяет с точностью установить аномалии в развитии сердца и сосудов будущего ребенка. На основании полученных данных принимается решение о необходимости хирургического вмешательства в первые дни, а иногда и часы после его рождения.
- Отсутствие почек или тяжелые нарушения их развития. Эта патология диагностируется на 13-17 неделе гестации. Среди возможных аномалий выделяют отсутствие почки, наличие третьего органа, удвоение почки. Патология сопровождается задержкой роста и общего развития плода, маловодием, нарушениями в формировании плаценты. Прерывание беременности обусловлено по медицинским показаниям, и по согласию с родителями должно осуществляться не позже 22 недели. Высок риск выкидыша и преждевременных родов.
- Аномалии в формировании конечностей.
Пренатальная диагностика УЗИ
Данный вид исследования относится к неинвазивному методу пренатальной диагностики. УЗИ на сегодняшний день является простым и удобным методом контроля за состоянием плода. Ультразвуковое исследование может быть двух видов – трансабдоминальным и трансвагинальным. При трансабдоминальном исследовании на живот беременной устанавливается датчик УЗИ аппарата, от которого исходят звуковые волны, содержащие информацию о состоянии плода и плаценты. Вся информация отображается на мониторе УЗИ аппарата в виде графических изображений, а все данные фиксируются в компьютере. Только опытный врач пренатальной диагностики, который специализируется на выполнении ультразвукового исследования, может дать полную и достоверную информацию об увиденном. При этом для многих обычных врачей, которые не имеют специализации по УЗИ, увиденное представлено в виде различных графиков. Таким образом, выполнять скрининговые ультразвуковые исследования может только опытный врач пренатальной диагностики. Именно такой доктор может увидеть даже мелкие движения плода, не говоря о генетической патологии. Также врач пренатальной диагностики, который специализируется на УЗИ, может дать такую информацию как:
- Количество эмбрионов;
- Маточная или внематочная беременность;
- Гестационный срок беременности;
- Визуализируемые аномалии развития и различные патологические дефекты (аномалии развития сердечно-сосудистой системы, почек, печени, кишечника, верхних и нижних конечностей и других внутренних органов);
- Пол будущего малыша;
- Предполагаемый вес плода;
- Определяется синдром задержки роста плода;
- Оценивается скорость кровотока в плацентарно-маточном русле беременной;
- Оценивается состояние плаценты и околоплодных вод;
- Предлежание плода (головное или ягодичное);
- Признаки угрозы самопроизвольного выкидыша или преждевременных родов.
Данный неивазивный метод пренатальной диагностики является абсолютно безопасным на всех сроках гестации и при этом занимает немного времени. Выполняются ультразвуковые скрининги два раза в течение всей беременности (в 12-13 недель и в 19-20 недель). Дополнительно беременной могут проводить УЗИ по строгим показаниям и в другие сроки гестации, чаще делают УЗИ на 31-32 неделе беременности, чтобы определиться с тактикой родоразрешения.