Панариций. причины, симптомы и лечение панариция в домашних условиях
Содержание:
Глубокие:
-
Костный
-
Суставной
-
Костно-суставной
-
Сухожильный
-
Пандактилит
-
Кожный
панариций
(рис.)
– чаще локализуется на ладонной
поверхности пальца. Характеризуется
скоплением гноя под эпидермисом,
окруженным ободком гиперемии. Иногда
кожный панариций служит одним из
проявлений подкожного панариция,
который протекает по типу «песочных
часов» или «запонки». Общие болезненные
явления при кожном панариции отсутствуют
и функция пальца страдает мало. -
Подногтевой
панариций
(рис.)
— может захватывать ограниченные
участки или распространяться под всей
ногтевой пластинкой. Гной виден через
ногтевую пластинку в виде желтоватого
пятна. -
Паронихия
(рис.)
– может протекать в виде двух форм:
поверхностной – субэпидермальной и
глубокой – в толще околоногтевого
валика. При осмотре видна припухлость
околоногтевого валика, гиперемия,
иногда из-под него выделяется гной. -
Подкожный
панариций
(рис.)
– самая распространенная форма
нагноительного процесса на пальцах.
При осмотре фаланга припухшая, гиперемия
обычно выражена слабо. Палец находится
в полусогнутом положении. Общее состояние
больного не страдает. Топический диагноз
ставится после пальпации пуговчатым
зондом. Осмотр в проходящем свете
позволяет выявить темно-серую овальную
тень в мягких тканях пальца. -
Костный
панариций
(рис.)
– в 95% случаев развивается вторично.
Чаще после запущенного или неправильного
лечения подкожного панариция, поэтому
клиническая картина сходна с последним.
Наличие ран и свищей на пальце значительно
уменьшает болевые ощущения.
Основным
диагностическим приемом является
рентгенологическое исследование, при
котором обнаруживается деструкция
костной ткани.
-
Суставный
панариций
(рис.)
– характеризуется вынужденным
полусогнутым положением пальца, наличием
припухлости в области сустава, что
ведет к изменению контуров пальца,
придавая ему веретенообразную форму.
Боли резко усиливаются при попытках
произвести активное или пассивное
движение пальцем. При исследовании
зондом область наибольшей болезненности
соответствует суставной щели. Осмотр
в проходящем свете дает тень в проекции
сустава. Умеренно выражены общие
явления: недомогание, повышение
температуры тела. -
Костно-суставный
панариций
(рис.)
– наиболее часто развивается вследствие
перехода гнойного процесса из полости
сустава на суставные поверхности с
деструкцией последних. Поэтому
клиническая картина во многом
соответствует суставному панарицию.
Однако, болевые ощущения при
костно-суставном панариции могут быть
выражены слабо или вообще отсутствовать
при наличии свищевого хода, обеспечивающего
частичный отток гноя из сустава. При
обследовании выявляется патологическая
боковая подвижность в суставе вследствие
разрушений суставной капсулы и связочного
аппарата и крепитация суставных
поверхностей. Рентгенологическое
исследование помогает уточнить диагноз. -
Сухожильный
панариций
(рис. )
– начинается остро. Боль носит острый,
мучительный характер. Палец в полусогнутом
положении, определяется выраженная
припухлость, особенно на тыльной
поверхности. Гиперемия мало заметна,
чаще кожа имеет цианотичный оттенок.
Активные движения невозможны, а пассивные
движения, особенно разгибание, вызывают
усиление боли. Ощупывание пуговчатым
зондом дает наибольшие болевые ощущения
по ходу всего сухожильного влагалища.
Тень при исследовании в проходящем
свете в период гнойного расплавления
прослеживается соответственно
синовиальному влагалищу. -
Пандактилит
(рис.
) – при
осмотре можно выявить выраженное
увеличение пальца в объеме, кожа его
напряжена, умеренно гиперемирована с
цианотичным оттенком. На поверхности
пальца несколько свищей с гнойным
отделяемым и избыточными грануляциями.
Выражены признаки общей интоксикации:
озноб, высокая температура. В крови
лейкоцитоз, сдвиг лейкоцитарной формулы
влево, повышение СОЭ. На рентгенограммах
– деструктивное изменение фаланг.
Как лечить панариций
Это связано с тем, что больной сам не может определить, когда необходимо вскрывать гнойник, а слишком раннее или наоборот, позднее вскрытие гнойного очага чревато распространением инфекции вглубь тканей с развитием пандактилита, флегмоны кисти, остеомиелита, тромбоза сосудов, сепсиса и т.д.
Также при самостоятельном вскрытии гнойника не учитываются анатомо-топографические образования кисти, поэтому возможно не только распространение инфекции, но и поражение веточек нервов.
Внимание! Лечение народными средствами, примочками, ванночками и т.д. указанное заболевание не проводится.
Панариций на пальце – лечение
Лечение панариция зависит от стадии воспалительного процесса.
В серозно-инфильтративную стадию показано проведение консервативной терапии. Пациенту может назначаться УВЧ терапия, электрофорез и другие процедуры, способствующие рассасыванию инфильтрата.
Дополнительно могут назначаться ванночки или компрессы с солевым раствором, компрессы с ихтиоловой мазью или мазью Вишневского. Также при панариции могут применяться мази и лосьоны с антисептиками и антибиотиками, аппликации с димексидом и т.д.
Для снятия болевого синдрома назначают нестероидные противовоспалительные препараты (нимесулид, диклофенак).
На стадии гнойно-некротического воспаления лечение заключается в своевременном вскрытии гнойной полости, ее дренировании, последующем промывании антисептическими и антибактериальными растворами и наложении антисептической повязки.
Внимание. Дополнительно проводится лечебная иммобилизация кисти и пораженного пальца с использованием специальных лангет.. Также показано назначение системных антибактериальных препаратов, с учетом чувствительности предполагаемого возбудителя к антибиотикам
Чаще всего назначают:
Также показано назначение системных антибактериальных препаратов, с учетом чувствительности предполагаемого возбудителя к антибиотикам. Чаще всего назначают:
- ингибиторозащищенные пенициллины (амоксициллин с клавулановой кислотой),
- цефалоспорины (цефалексин, цефазолин, цефуроксим, цефтриаксон и т.д.),
- макролиды (кларитромицин).
Панариций пальца на руке – лечение хирургическим путем
Вскрытие панариция проводится на основании клинической картины заболевания, после появления флюктуации в очаге воспаления. Разрезы проводятся строго с учетом анатомо-топографических особенностей и типа панариция.
При подкожных панарициях проводят иссечение отслоившегося эпидермиса. При паронихиях иссекают околоногтевой валик (при необходимости применяют клиновидный, П-образный или продольный парный разрез).
Справочно. Пациентам с подногтевыми панарициями показано клиновидное иссечение ногтевой пластины или ее полное удаление (показано пациентам с сильным отслоением ногтя). Регенерация ногтевой пластины в таком случае может занимать до четырех месяцев.
При подкожных панарициях показано проведение среднебоковых разрезов с иссечением некротизированных тканей и параллельным вскрытием фиброзных кожных тяжей (чем больше клетчаточных ячеек вскрывается, тем ниже риск развития осложнений).
При сухожильных воспалениях проводят среднебоковые разрезы, вскрытие сухожильных влагалищ и т.д.
https://youtube.com/watch?v=xWGYZeDv8Ec
Что такое панариций на руке, фото
Панариций — это острый воспалительный процесс тканей пальца, сопровождающийся нагноением, болью и повышением температуры тела. При отсутствии соответствующего лечения возможны ампутация фаланги, всего пальца или заражение крови, ведущее к летальному исходу.
При различных микротравмах кожи или обширных ранениях происходит инфицирование тканей золотистым стафилококком. Реже возбудителем является стрептококк, энтерококк, кишечная палочка или несколько бактерий одновременно. Воспаление от «ворот» инфекции распространяется в основном вглубь. Это обусловлено особым анатомическим строением человеческой кисти.
Заболеванию подвержены абсолютно все слои населения. И единственной профилактикой является содержание рук в чистоте, немедленная обработка ранений и поддержание иммунитета.
Разновидности
Кожный панариций. Код по МКБ 10 — L03.0. Этот же код также присущ подкожному и подногтевому панарицию. Гнойник формируется на тыльной стороне пальца на ноге или руке. Из-за патогенной активности микроорганизмов, под эпидермисом в этом месте начинает постепенно скапливаться гнойный экссудат.
Постепенно в месте поражения формируется пузырь, внутри которого находится жидкость жёлто-серого оттенка (это и есть гной). Иногда экссудат может содержать также и примесь крови. Кожный покров, располагающийся в непосредственной близости с патологическим образованием, гиперемирован и отечен. Место поражения очень сильно болит. Если пузырь начинает расти, то это верный признак того, что гнойный процесс распространился на ткани, расположенные глубже.
Подкожный панариций. В этом случае образование локализуется под эпидермисом пальцев рук со стороны ладонной поверхности. В этом месте кожа очень плотная и часто на ней образуются мозоли (из-за физического труда). Именно из-за них скопившийся гнойный экссудат при подкожном панариции не прорывает наружу, а проникает в более глубоко расположенные ткани. Если в срочном порядке не провести лечение панариция, то в патологический процесс будут вовлечены сухожилия, суставные сочленения и костные структуры.
Ногтевой или подногтевой панариций. Зона поражения – мягкие ткани, которые располагаются под ногтем. Чаще всего подногтевой панариций развивается после того, как под пластинку попала заноза и её несвоевременно вытащили. Или, наоборот, вытащили, но не провели полноценную дезинфекцию раны.
Околоногтевой панариций. В медицине такое болезненное состояние также именуют паронихий. Гнойный пузырь формируется в непосредственной близости с ногтевым валиком. Основная причина его прогрессирования – травматичный маникюр.
Суставной панариций. Это состояние в медицине также носит название гнойный артрит суставного сочленения, которое соединяет 2 пальца. Формирование суставного панариция происходит после травматизации руки, в результате которой в суставную полость проникли инфекционные агенты. Также эта форма может стать осложнением подкожной разновидности недуга, когда гной проникает в глубокие ткани. В случае неоказания квалифицированной помощи, подвижность суставного сочленения в дальнейшем может снизиться. Код по МКБ 10 — М00.0.
Костно-суставная форма. Это осложнение суставной формы, если её не диагностировали и не пролечили полностью. Гнойный процесс из суставного сочленения распространяется на костные структуры кисти.
Костный панариций. Данная форма может начать прогрессировать в виде осложнения суставной формы, но также не исключено её первичное развитие. Обычно костный панариций прогрессирует после перенесённого открытого перелома. Код по МКБ 10 — М86.1.
Сухожильный панариций. Это состояние также носит и другое название – тендовагинит. Гнойный процесс, который поразил сухожилия, на данный момент считается самой тяжёлой формой недуга. Излечить сухожильный панариций очень сложно, и даже после полноценного лечения нет уверенности в том, что двигательная функция кистей будет сохранена.
5 Лечение
Лечение панариция в домашних условиях может осуществляться, если нарыв расположен в кожном или подкожном слое. Следует придерживаться пошаговой инструкции:
- 1. Выявить причину, вызвавшую воспалительный процесс.
- 2. Тщательно обработать рану и весь палец обеззараживающим средством.
- 3. Сделать лечебную ванночку и повторять процедуру в течение дня.
- 4. На ночь наложить повязку с мазью или сделать компресс.
- 5. Продолжать лечить 3-4 дня, наблюдать за общим состоянием организма и воспалительным процессом.
- 6. Если терапия не дает результата, необходимо незамедлительно обратиться за медицинской помощью.
Существует множество методов для самостоятельной борьбы с нарывом на пальце. Из медицинских средств чаще всего используются мази:
| Название | Описание | Фото |
| Мазь Вишневского | Является одним из самых эффективных средств для вскрытия гнойника. Способствует быстрому выведению мутного экссудата |
 |
| Левомеколь | Уничтожает патогенные микроорганизмы. Способствует регенерации тканей и их очищению |
 |
| Тетрациклиновая мазь | Обладает широким спектром действия. Подавляет способность бактерий к росту и размножению | |
| Линкомицин | Применяется при гнойно-воспалительных заболеваниях кожи тяжелого течения. Имеет бактерицидное действие |
 |
Одним из эффективных антисептических препаратов является Димексид. Применяется для компрессов или примочек. Помогает снять воспаление. Если гнойный процесс развивается, необходимо применять антибиотики, такие как Амоксиклав, Левофлоксацин и Ципрофлоксацин.
Лечение панариция у детей должно проходить под строгим контролем врача. Распространение гнойного процесса способно вызвать не только поражение обширного участка, но и интоксикацию организма. Принцип лечения малышей такой же, как и у взрослых.
Также возможны эффективные народные способы борьбы с панарицием.
Виды заболевания [ править | править код ]
- Кожный возникает на тыле пальца. Гной скапливается под эпидермисом, в результате чего образуется пузырь, наполненный мутной, иногда кровянистой жидкостью. Кожа вокруг пузыря приобретает красный оттенок, иногда становится ярко-красной. Боли умеренные, часто совсем не сильные, иногда возникает ощущение жжения. Со временем пузырь увеличивается, это сигнал к тому, что воспаление переходит на более глубокие ткани и болезнь прогрессирует.
- Околоногтевой (паронихий), (от греческого: para — возле и onyx — ноготь). Воспаление околоногтевого валика. Паронихий часто возникает после некачественно сделанного маникюра. Воспаление начинается у края ногтевой пластинки, в коже ногтевого валика, вследствие различных повреждений кожи (мелкие трещинки, заусенцы, микроскопические порезы). При околоногтевом панариции возможно полное поражение валика и подлежащей клетчатки.
- Подногтевой — воспаление тканей под ногтем. Может возникать в случае проникновения гноя под ногтевую пластинку. Часто такой панариций развивается после укола или попадания занозы под ноготь.
- Подкожный возникает на ладонной поверхности пальца, под кожей. Вследствие того, что кожа на этой стороне пальца достаточно плотная, образующийся под ней гной долго не может вырваться наружу, и процесс распространяется вглубь. Часто подкожный панариций ведёт к дальнейшему поражению сухожилий, суставов и кости. Иногда поражает их одновременно.
- Костный — поражение кости пальца. Развивается либо при непосредственном попадании инфекции в костную ткань (например, при инфицированных открытых переломах), либо при распространении гнойного процесса на кость с прилежащих мягких тканей.
- Суставной — гнойный артрит межфалангового сустава. Развивается как при непосредственном попадании инфекции в полость сустава (например, при ранении), так и вследствие длительного гнойного процесса в мягких тканях пальца над суставом. Для суставного панариция характерно веретенообразное расширение, резкое ограничение движений в суставе, болезненность при пальпации и движениях. Чаще всего поражается сустав первой фаланги.
- Костно-суставной чаще всего развивается вследствие прогрессирования суставного панариция. При таком виде заболевания происходит вовлечение в гнойный процесс суставных концов межфаланговых суставов. Однако окружающие сустав сухожилия сохраняются.
- Сухожильный (тендовагинит). Один из наиболее тяжёлых видов панариция, приводит к длительному нарушению функции кисти. Для него характерно опухание пальца, нахождение его в согнутом положении, ограничение движений, сильные боли. Особенно сильные боли возникают при попытках разогнуть палец.
Лечение панариция
Выбор метода лечения панариция зависит от стадии заболевания и места локализации воспалительного процесса.
Консервативное лечение – показано на начальных этапах поверхностных видов панариция: кожного и околоногтевого. Назначают:
- Теплые ванночки с гипертоническим раствором натрия хлорида с концентрацией более 10%. Для его приготовления используют столовую соль: чайную ложку с горкой растворяют в 100 мл кипяченой воды. Поврежденный палец окунают в солевой раствор и держат не менее 15 минут. Гипертонический раствор соли обладает антисептическим действием, «вытягивает» из тканей гной и токсические вещества.
- Фукорцин – раствор с антисептическим и противогрибковым действиями. Его наносят на пораженные участки кожи до 4-х раз в день.
- Акридерм ГК – крем с тройным действием: антибактериальным, противовоспалительным и противогрибковым. В его состав входят антибиотик гентамицин, кортикостероид бетаметазон и противогрибковое средство клотримазол. Крем наносят на кожу два раза в сутки.
- Вулнузан – мазь, в состав которой входит маточный щелок Поморийского озера. Вулнузан снимает воспаление, оказывает противомикробное действие, улучшает заживление гнойных ран. Мазь наносят под повязку на целый день.
- Орошения и повязки с настойкой софоры ‒ настойка плодов софоры японской содержит комплекс биологически активных веществ, которые оказывают антисептическое действие при гнойных воспалительных процессах.
- Линимент бальзамический по Вишневскому – в его состав входят ксероформ, березовый деготь, рициновое масло. Препарат снимает воспаление, дезинфицирует. Линимент наносится на пораженные участки 2–3 раза в сутки или же накладывается на ночь под повязку из марли.
- УВЧ – воздействие на воспаленную область электрическим полем ультравысокой частоты.
Оперативное лечение – проводится на поздних стадиях поверхностных видов панариция, когда консервативная терапия уже неэффективна, а также применяется на всех стадиях глубоких видов панариция.
- После проведения местной анестезии при помощи растворов новокаина или лидокаина выполняют разрез, удаляют гной, отмершие ткани; устанавливают дренаж для удаления гнойного содержимого из раны, накладывают швы.
- После операции назначают: обработку швов антисептиками (растворами фурацилина, Бетадина), внутренний прием антибиотиков и обезболивающих средств, облучение ультрафиолетовыми лампами.
Классификация панариция на пальцах рук и ног
Существует несколько видов патологии, классификация основана на локализации очага размножения бактерий и воспаления, диагностируют:
- кожный;
- подкожный;
- околоногтевой;
- подногтевой;
- костный;
- суставный;
- сухожильный.
Каждый из видов стоит обсудить отдельно, так как они имеют разное происхождение, характерные симптомы и различия в лечении.
Кожный панариций
Кожный панариций является наиболее распространенной формой этого заболевания, развивается она при повреждении верхних слоев дермы. В травмированной области появляется одна или несколько пустул, заполненных мутным гнойным содержимым, иногда с примесями крови, кожа по контуру этого пузыря краснеет из-за воспаления тканей. В зоне очага инфекции появляется пульсирующая боль или жжение, со временем проявления могут стать ярче и болезненнее – это свидетельствует об углублении инфекции в ткани.
Вылечить кожный панариций легче всего, он редко дает осложнения, ведь большая часть повреждений припадает на эпидермис и верхний слой дермы. Если пациент пытается самостоятельно прокалывать пустулы, отказывает от медикаментозной терапии и не соблюдает правил гигиены воспаление усиливается, охватывая лимфатические сосуды.
Подкожный панариций
Подкожный панариций локализуется в средних слоях дермы, развивается на внутренней стороне ладоней и пальцев при более глубоких повреждениях. Так как кожа в этих местах более плотная из-за частого физического воздействия, нарыв развивается внутри, а воспалительный процесс уходи вглубь.
Подкожный панариций опасен тем, что из-за длительного пребывания очага воспаления в средних слоях дермы растет риск поражения сухожилий, суставов и костей.
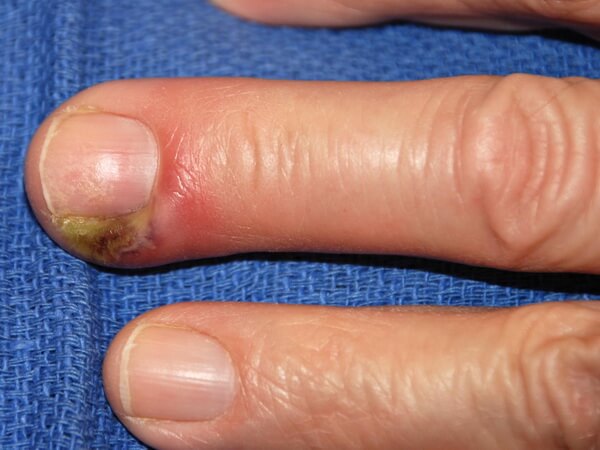
Околоногтевой панариций
Паронихий или околоногтевой гнойный панариций характеризуется инфицированием и воспалением валика кожи вокруг ногтевой пластины.
Подхватить эту форму заболевания можно в салонах красоты, если мастер перед маникюром не дезинфицирует свои инструменты, также мелкие трещины и заусенцы являются входными воротами для патогенов. При околоногтевой форме у больного воспаляется валик вокруг ногтя, кожа приобретает бурый оттенок, на поверхности могут появиться плотные гнойники.
Подногтевой панариций
Иногда при швейных работах или при обработке древесины под ноготь могут попасть игла или заноза, что спровоцирует подногтевой панариций. Эта форма опаснее предыдущей, иногда может стать ее осложнением, очаг инфекции перемещается под ногтевую пластину.
Гной оказывается «заперт» в тканях и не может выйти наружу, из-за чего подногтевой панариций провоцирует разрушение ногтя и распространение инфекции вглубь тканей.
Костный панариций
Костный панариций может развиться как самостоятельное заболевание при заражении открытых переломов пальца либо он появляется как осложнение подкожной или подногтевой формы. Инфекция постепенно разрушает твердые ткани, из-за чего пациент испытывает интенсивную пульсирующую боль.
Костный панариций вызывает сильный отек фаланги, кожа становится натянутой и гладкой, приобретает красный или фиолетовый оттенок. Двигательная активность пальца практически полностью прекращается из-за сильной боли. Костный панариций быстро дает не только местные, но и общие признаки инфицирования – лихорадка, озноб, слабость.
Суставный панариций
Проникающее повреждение суставных сумок, внутренние переломы в фалангах пальцев или распространение инфекции от мягких или костных тканей приводит к развитию панариция.
Суставная форма заболевания опасна тем, что нагноение внутри капсулы приводит к разрушению ее тканей, из-за чего полностью прекращается двигательная активность фаланги и ее необходимо ампутировать. При пальпации отмечают сильное напряжение сумки сустава, палец отекает и приобретает фиолетовый оттенок.
Сухожильный панариций
Сухожильный панариций или тендовагинит является одним из наиболее опасных видов данной патологии, связано это со строением сухожилий. Они представляют собой образования из фиброзной ткани, состоят из собранных в пучки коллагеновых волокон, окруженных влагалищем – оболочкой, облегчающей скольжение.
Сухожильный панариций приводит к быстрому распространению инфекции по этим структурам, патогены попадают в мягкие ткани мышц, в кости и суставы.
Сухожильный панариций сопровождается сильной лихорадкой, слабостью, пораженный палец отекает, остается в слегка согнутом состоянии, любые попытки пошевелить им приводят к сильной боли.
Провоцирующие факторы
Причиной воспалительного процесса являются патогенные микроорганизмы, проникающие под кожу в результате повреждений одного из следующих типов:

- Поверхностные – ссадины, царапины, трещины. В группу риска входят люди, имеющие невротичную привычку грызть ногти, откусывать заусенцы и злоупотребляющие обрезным маникюром в нестерильных условиях.
- Глубокие – колотые раны от ножа, занозы, швейной иголки, колючки растения или когтей животного.
- Химические – повреждение эпидермиса под влиянием агрессивных веществ (бытовая химия, косметические средства, мыло с высоким содержанием щёлочи).
- Медицинские – хронические кожные заболевания (красная волчанка, псориаз), сахарный диабет, авитаминоз, сосудистые заболевания конечностей, микоз, ожог, вросший ноготь.
Чаще всего провокатором панариция выступает стафилококк, однако это может быть:
- стрептококк;
- кишечная палочка;
- гнилостная инфекция и т. д.
Обратите внимание! Согласно медицинской статистике, 30% пациентов заболевают вследствие незначительных бытовых травм. В большинстве случаев инфекция локализуется на указательном, среднем или безымянном пальце правой руки
Основная группа риска – дошкольники и люди от 20 до 50 лет.
Лечение панариция в домашних условиях

Как лечить панариций консервативно, расскажет врач-хирург. Применение компрессов и ванночек хорошо сказывается на состоянии пациента.
После того, как процедура будет проведена, палец вынимают, аккуратно промакивают чистой салфеткой или бинтом. На пораженное место накладывают повязку с лечебной мазью (левомеколем, диоксидиновой или синтомициновой мазью). После чего палец не туго бинтуют.
Обычно выздоровление наступает не позднее, чем через неделю, в противном случае больного оперируют (производится вскрытие гнойника хирургом).
Поскольку панариций – гнойная болезнь, то нередко доктора прописывают больным антибактериальную терапию (соответственно, после проведения анализа на чувствительность микробов к антибиотикам). Чаще всего назначаются такие препараты, как Метронидазол, Амоксиклав, Доксициклин и пр. Если панариций развился по причине грибковой инфекции, то доктор прописывает наряду с антибиотиками еще и средства противогрибкового действия.
Как распознать панариций?
Постановка диагноза панариций для практикующего врача по совокупности анамнестических и клинических признаков обычно не представляет трудностей
Значительно сложнее и чрезвычайно важно на дооперационном этапе установить вид панариция, что в значительной мере определяет хирургическую тактику. В связи с этим оправдан следующий диагностический алгоритм при исследовании каждого клинического случая:
- тщательный сбор анамнеза (характер и давность первичной травмы или микротравмы, проводимое лечение, наличие сопутствующей патологии);
- оценка результатов объективного осмотра (вид поражённого пальца, изменение кожного покрова, локализация и выраженность болезненности при точечной пальпации пуговчатым зондом, наличие патологической подвижности в суставе или костной крепитации и др.);
- анализ данных рентгенографии поражённого пальца.
[]
Дифференциальная диагностика
Учитывая большую активность и контактность кисти, на пальцах могут формироваться фурункулы, карбункулы, сибиреязвенные карбункулы, которые не представляют трудности в дифференциальной диагностике. Чаще панариций приходится дифференцировать с эризипилоидом («свиной рожей»), вызываемым специфической палочкой. Заражаются при разделке сырого мяса (чаще свинины) или рыбы.
Отличительной особенностью является синюшная гиперемия, с четко очерченными границами.
2 Стадии поражения
Панариций имеет несколько стадий, сопровождающихся следующими симптомами:
- 1. Инфекция проникает в верхний слой эпидермиса. Кожный покров краснеет, появляется опухоль, боль и зуд.
- 2. Воспалительный процесс проникает в более глубокие слои кожи. Появляются полосы или пузыри, наполненные гноем.
- 3. Воспаление увеличивается, появляется отек. Палец теряет способность сгибаться, пораженный участок вокруг горячий и твердый на ощупь. Боль имеет пульсирующий и дергающий характер.
- 4. Возникает нагноение жировой клетчатки и сухожилий. Состояние больного резко ухудшается, поднимается температура.