Лечение выпадения прямой кишки в домашних условиях
Содержание:
Отличие геморроя от выпадения прямой кишки
Несмотря на схожие этиологические и клинические факторы, которые нередко мешают врачам поставить верный диагноз, и лечение проводится неправильное, – есть признаки, по которым можно отличать эти заболевания. В таблице 1 представлены основные дифференциально-диагностические критерии геморроя и ректального пролапса.
Таблица 1. Дифференциально-диагностические критерии геморроя и выпадения прямой кишки
| Геморрой | Выпадение прямой кишки | |
| Ведущая причина | Застой крови в малом тазу | Повышение внутрибрюшного давления, конституционально-анатомические особенности |
| Основные симптомы | Кровотечение, дискомфорт от увеличенных узлов | Дискомфорт, связанный с выпадением прямой кишки, недержание кишечного содержимого |
| Боль | Характерна | Наблюдается при остром течениии и при присоединении осложнений на поздних стадиях |
| Кровотечение | Значительное, наблюдается на всех стадиях заболевания | Незначительное, присоединяется по мере прогрессирования |
| Острая форма | Резкая боль, изменение цвета узлов, отек,температура | Резкая боль, выпадение кишки на 8-10см и более |
| Выпадение узлов или прямой кишки | Просматриваются продольные границы между узлами; зубчатая линия анального канала не выворачивается и не видна невооруженным глазом | Круговое кольцо кишки однородно; зубчатая линия анального канала выворачивается и видна невооруженным глазом. |
| Тонус сфинктера прямой кишки | Повышен | Снижен |
| Длина выпадающих участков | Не превышает 1.5-2 см | Может быть более 15-20 см |
| Лечение | Консервативное и оперативное | Только оперативное |
Как видно из таблицы 1, ведущей причиной геморроя является застой крови в малом тазу, вызванный разными факторами, тогда как в этиологии ректального пролапса важную роль играет повышение внутрибрюшного давления и анатомические особенности организма.
Кровотечение наблюдается на всех стадиях геморроя, при выпадении ректума оно возможно на 3-4 стадиях, незначительно.
Боль – основной симптом для всех стадий геморроя, на поздних стадиях ректального пролапса и острой формы обоих заболеваний.
Дискомфорт характерен при обоих заболеваниях – при геморрое – от увеличенных узлов, при выпадении – от выпячивания кишки. В обоих случаях ощущаются зуд, жжение, чувство инородного тела. Наблюдаются проблемы с вправлением.
При ректальном пролапсе частым симптомом является недержание содержимого кишечника, при геморрое это может наблюдаться в запущенных случаях и у пожилых пациентов.
Острая форма при геморрое обусловлена тромбозом сосудов и ущемлением узлов, а при другой патологии – чрезмерным внутрибрюшным давлением, провоцирующем резкое выпадение кишки.
Даже если не удается дифференцировать все вышеперечисленное, самый яркие признаки при выпадении содержимого: при геморрое видны продольные границы между узлами, зубчатая линия анального канала не выворачивается, длина выпадающих узлов – не более 1.5-2 см; а при выпадении – круговое кольцо кишки гладкое, выворот виден невооруженным глазом, длина кишки может достигать 15-20 см.
Диагностику проводят на основе осмотра проктолога, физикальных методов исследования (ректороманоскопия).
Классификация
По локализации I) анального
канала (10%), 2) ампулярный — 60%, 3) ректосигмоидный
— 39%.
По типу роста- экзофитный (20%), эндофитный
(30%), смешанный (53%).
Гистологически — чаще всего аденокарцинома,
редко слизистый, солидный и др.
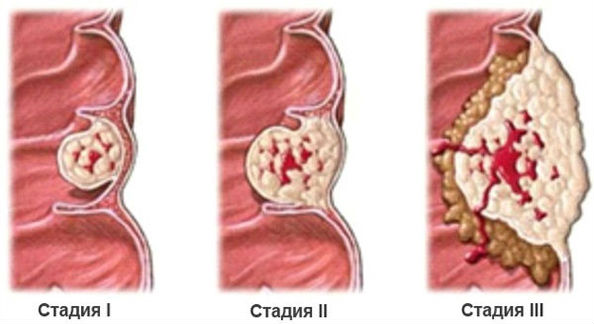
Выделяют 4 стадии
1 — опухоль диаметром < 2 см, не глубже
подслизистого слоя, метастазов нет.
2-а — не более полуокружности, прорастает
мышечный слой, метастазов нет.
2-б — не более полуокружности, еесть
метастазы в регионарные лимфоузлы.
3-а — более полуокружности, прорастает
всю толщу стенки, может быть сращена с
окружающими тканями,
3-б — более полуокружности, множество
метастазов в регионарные лимфоузлы.
4 стадия — обширная неподвижная опухоль,
прорастающая тазовые органы, с
множественными метастазами в регионарные
лимфоузлы или любая опухоль с отдаленными
метастазами.
Распространение по международной
классификации TNMP:
P-penetration-
глубина прорастания.
Т1-4- то же, что указано выше, но при Т3
есть симптомы непроходимости, но нет
прорастания в окружности.
N- до операцииNx;
после операцииNo- если
нетN+ если есть.
Мо — отсутствие отдаленных метастазов.
М+ есть отдаленные метастазы
Р — по результатам гистологического
исследования.
До операции Рх
Р1 — прорастает только слизистую
Р2 — подслизистый слой
Р3 — мышечный
Р4 — все слои и выходит за пределы стенки
Прорастание опухоли идет во влагалище,
матку, мочевой пузырь; мочеточники.
Отдаленные метастазы — чаще в печень.
Имплантацией обсеменяется брюшина.
Клиническая картина.
Заболевают чаще в возрасте 50-60 лет, но
встречается и у молодых.
Развивается постепенно, незаметно,
симптомы появляются поздно.
Болевые ощущения редки (лишь при анальном
раке), при другой локализации — только
при прорастании в окружающие органы.
Патологические выделения — кровь (до
83%) — необильно, постоянно (не после
дефекации), измененная.
Гной и слизь — при распадающейся опухоли.
Поносы, тенезмы — в результате
проктосигмоидита. В зависимости от
локализации:
При ректосигмоидной — непроходимость,
которой предшествуют запоры.
При ампулярной — учащенные позывы,
примеси; мало симптомов, появляются при
прорастании в мочевой пузырь и др.
органы. При анальной — ранние боли тупого
характера, лентовидный кал, при изъязвлении
— кровь, слизь, гной, при разрушении
сфинктера -недержание газов, кала.
Метастазы в паховые лимфоузлы.
Общие симптомы — анемия, слабость,
пожудение, появляются поздно Осложнения
— непроходимость, перфорация — при распаде
опухоли или выше опухоли — от перерастяжения
стенки.
Диагностические мероприятия
Обнаружить данную патологию для родителей не составляет труда, если они ответственно относятся к здоровью ребенка. В большинстве случаев именно родственники обращаются к врачу с подозрением на развитие ректального пролапса. Но несмотря на то что болезнь можно диагностировать самостоятельно, предпринимать попыток самолечения не рекомендуется.
Заключительное слово всегда остается за специалистом. Дело в том, что первые признаки выпадения прямой кишки неосведомленному в медицине человеку можно спутать с другой патологией. Кроме того, совместно с ректальным пролапсом у ребенка могут быть и другие проблемы, к примеру, полипы в прямой кишке.
При некоторых заболеваниях может потребоваться дополнительная ректальная диагностика. Она производится способом пальпации или с помощью применения специального медицинского оборудования.
Методы лечения ректального пролапса у детей
В отличие от взрослых пациентов, у детей патологический процесс в большинстве случаев можно устранить с помощью консервативного лечения. Это еще одна немаловажная причина, почему нужно обращаться к врачу, пока болезнь еще находится не в запущенной форме.
В зависимости от сложности ситуации, после диагностики доктор назначает способ лечения. Существует 3 вида методики избавления от ректального пролапса:
- консервативная терапия;
- склерозирующая методика;
- хирургическое лечение.
Консервативные методы в первую очередь подразумевают устранение проблемы, которая вызывает выпадение прямой кишки. Основной упор делается на правильном питании и нормализации характера стула.
Употребляемые ребенком продукты должны легко перевариваться и снабжать организм всеми необходимыми для нормального развития питательными веществами. Если причину запоров не удается устранить таким способом, ребенку назначают специальные препараты. Они способствуют нормальному процессу переваривания пищи и делают каловые массы менее твердыми, что упрощает дефекацию.
После нормализации стула тазовая мускулатура постепенно начнет восстанавливаться. В этот период не рекомендуется, чтобы ребенок опорожнял кишечник в привычном месте, то есть на унитазе или горшке. От их использования следует отказаться. Испражняться можно будет только в положении стоя или лежа на боку.
При наличии воспалительных процессов или формировании на слизистой микротрещин дополнительно прописываются ректальные свечи. Они обладают антибактериальным и противовоспалительным действием, что поможет избежать осложнения заболевания.
На начальном этапе кишка может выпадать, поэтому родителям нужно строго следить за этим, чтобы сразу вернуть выпавший орган на прежнее место.
Склерозирование подразумевает введение в околопрямокишечную клетчатку специального препарата. После инъекции наблюдается отечность тканей с последующим развитием некроза в клеточных элементах. По завершении искусственно созданного воспалительного процесса начинается второй этап развитие соединительной ткани. В проблемной области начинает образовываться рубцовая ткань. Она станет надежным фиксатором и не даст прямой кишке выйти наружу в будущем. Для успешного лечения может потребоваться несколько процедур.
Некоторые специалисты скептически относятся к такому методу решения проблемы ректального пролапса. Объясняется это тем, что в процессе терапии могут возникать другие осложнения. Иногда частые инъекции склерозирующего препарата оказывают такое побочное явление, как некроз стенки прямой кишки.
Хирургическая методика лечения базируется на:
- подшивании слизистой;
- пластике тазового дна и поддерживающих связок.
Иногда пациенту может быть показано комбинирование обеих хирургических методик. Лечение ректального пролапса, как правило, всегда имеет положительный прогноз при условии соблюдения всех рекомендаций врача. После успешно завершенной терапии родители должны всячески стараться предотвратить новое появление провокаторов патологии.
Часто маленький ребенок после дефекации начинает плакать и жаловаться на боль в анусе. При его осмотре родители обнаруживают небольшое выпячивание в области заднего прохода. Эта красноватая шишка говорит о том, что у малыша выпадение прямой кишки или ректальный пролапс. Давайте разберемся, отчего это происходит и как вылечить эту болезнь.
Диагностика выпадения прямой кишки
После изучения и предварительного сбора анамнеза, консультирующий врач-проктолог или гастроэнтеролог, дальнейшее обследование проводит в несколько этапов:
- Внешний осмотр пациента, чтобы дифференцировать диагностику с геморроем.
- Методом пальпации проводится изучение рельефности и мышечного сокращения.
- Инструментальная диагностика – колоноскопия и ректороманоскопия, позволяет визуализировать внутреннее состояние кишечника.
- Обязательно рентгенологическое сканирование прямой кишки и сфинктерометрия.
- В случае обнаружения опухоли в прямой кишке, лечащий врач назначает дополнительное гистологическое обследование.
Формы и симптомы
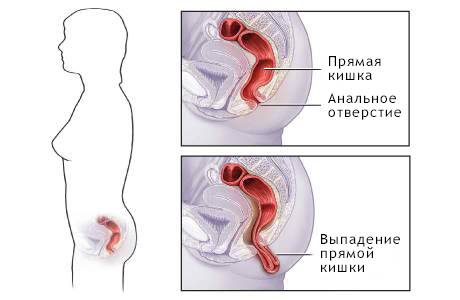
Выпадение прямой кишки может протекать в следующих формах:
- грыжевая – смещение передней стенки органа происходит из-за ослабленных тазовых мышц и высокого давления в брюшной полости;
- инвагинационная – такой вариант возможен при вдавливании сегмента сигмовидной или прямой кишки внутри слизистой анального отверстия, то есть патологический сегмент не выходит за пределы ануса.
Симптоматика патологии определяется ее стадией. Первая степень ректального пролапса характеризуется незначительным выворачиванием слизистой при опорожнении кишечника. После завершения дефекация выпавший сегмент самостоятельно возвращается в свое исходное положение. Эта стадия носит название компенсированная.
На второй субкомпенсированной стадии вывернутая прямая кишка после акта дефекации возвращается в нормальное положение гораздо медленнее, а процесс этот может сопровождаться выделением крови и болью. Декомпенсированная степень патологии уже характеризуется значительным выпадением сегмента прямой кишки, которая самостоятельно не вправляется. У больных возникают частые кровотечения, возможно недержание кала, непроизвольное испускание газов.
Глубокая декомпенсированная или постоянная стадия болезни характеризуется тем, что у больного ректальный пролапс может возникнуть даже при незначительной физической активности. Слизистая оболочка при этом подвергается некротическим процессам.
Описываемое заболевание может протекать остро или хронически. При острой форме недуга у больного патологические симптомы развиваются стремительно, а само выпадение фрагмента кишки сопровождается интенсивной болью. На начало развития болезни могут указывать такие признаки, как ощущение инородного предмета в заднем проходе, чувство дискомфорта, ложные позывы к опорожнению кишечника. Болевой синдром также присутствует, при этом его интенсивность возрастает при двигательной активности. После вправления выпавшего фрагмента кишки болевые ощущения быстро стихают.
Важно! Самостоятельное вправление прямой кишки при ее выпадении может грозить ущемлением. При таком состоянии у больного быстро нарастает отек и нарушается процесс кровоснабжение, что может привести к отмиранию тканей в проблемном участке. Основные симптомы выпадения прямой кишки при любой форме недуга обычно следующие:
Основные симптомы выпадения прямой кишки при любой форме недуга обычно следующие:
- болезненность в области живота, возникающая из-за натяжения брыжейки;
- выворачивание участка кишки (выпавшие фрагменты могут иметь различные размеры, к примеру, при остром течении болезни кишка выпадет в среднем на восемь-десять сантиметров);
- ощущение инородного тела в заднем проходе;
- слизистые или кровянистые выделения из заднепроходного отверстия появляются в том случае, если произошло травматическое повреждение прямой кишки;
- частые позывы к мочеиспусканию, прерывистая струя мочи. У женщин, у которых недуг сопровождается выпадением матки, часто возникает чувство неполного опорожнения мочевого пузыря;
- болезненные запоры, учащенные позывы к дефекации.
При возникновении первых же признаков ректального пролапса необходимо обратиться к врачу-проктологу.
Лечение опущения прямой кишки
Многие люди закрывают глаза на симптомы опущения прямой кишки и привыкают жить с ними. Это опасное отношение, чреватое большими проблемами в будущем: ведь если опущение началось, оно будет только прогрессировать и усугубляться и рано или поздно приведет к осложнениям, которые необратимо испортят ваше здоровье и качество жизни.
Опущение прямой кишки необходимо лечить. Как именно – определит ваш лечащий врач по результатам тщательной предварительной диагностики.
Лечение может быть консервативным и оперативным. Операцию назначают тогда, когда другие – неоперативные – методы лечения не дают результата.
Консервативное лечение
Бандаж
Специальное приспособление, которое удерживает органы малого таза, кишечник и прямую кишку в нормальном анатомическом положении. Бандаж подбирает лечащий врач исходя из степени опущения и ваших индивидуальных особенностей
Очень важно правильно пользоваться бандажом: надевать и снимать его следует только в лежачем положении.
Лечебный массаж
Проводится только специалистом. Помогает укрепить мышцы тазового дна и, как следствие, вернуть прямую кишку в нормальное положение.
Специальная гимнастика
Восстанавливает тонус тазовых мышц и возвращает опущенным органам нормальное положение. Проводится в домашних условиях
Важно пройти обучение у специалиста, который покажет, как делать упражнения.
Диета
Необходимо исключить пищу, которая вызывает газообразование и запоры. Диету, подходящую именно вам, подберёт диетолог, к которому вас направит ваш лечащий врач.
Лечебные препараты
Важно не только убрать причину заболевания, но и снять неприятные симптомы, которые портят качество жизни. В этом помогут различные обезболивающие и слабительные препараты, которые лечащий врач подберет индивидуально исходя из интенсивности их проявления, вашей непереносимости тех или иных лекарств и общего состояния вашего организма.. Когда эти методы лечения не помогают, и ваше состояние ухудшается, лечащий врач направит вас на операцию, с помощью которой хирурги зафиксируют прямую кишку в правильном анатомическом положении
Методика операции подбирается в зависимости от степени опущения, наличия или отсутствия опущения других органов, сопутствующих заболеваний, вашего общего состояния и ряда других факторов.
Когда эти методы лечения не помогают, и ваше состояние ухудшается, лечащий врач направит вас на операцию, с помощью которой хирурги зафиксируют прямую кишку в правильном анатомическом положении. Методика операции подбирается в зависимости от степени опущения, наличия или отсутствия опущения других органов, сопутствующих заболеваний, вашего общего состояния и ряда других факторов.
Выпадение прямой кишки у детей
Ректальный пролапс у детей наблюдается преимущественно в возрасте от одного до четырёх лет. Причины выпадения прямой кишки у детей обуславливаются проблемным состоянием в желудочно-кишечном тракте. Среди наиболее часто провоцируемых заболеваний:
- дизентерия;
- диспепсия;
- энтероколит;
- хронический запор у ребенка;
- пневмония;
- коклюш.
Кроме того, выпадение кишки может спровоцировать долгое пребывание ребенка на горшке, или ректальный пролапс возникает вследствие повышенного внутрибрюшного давления из-за длительного кашля при заболеваниях нижних дыхательных путей.
 Запор у детей – одна из причин ректального пролапса
Запор у детей – одна из причин ректального пролапса
Консервативное лечение выпадения прямой кишки у ребенка, основывается на основе проведения электростимуляции дистального отдела прямой кишки и замыкательного аппарата пищеварительной системы.
Для укрепления мышц тазового дня и сфинктера рекомендован массаж анальной области и ягодиц, лечебно-профилактическая физкультура и плавание.
Диагностика синдрома раздраженного кишечника
Синдром РК диагностируется путем исключения других нарушений ЖКТ, при наличии которых развиваются сходные симптомы. Для этого требуется консультация квалифицированного гастроэнтеролога или проктолога. Врач собирает полный подробный анамнез и проводит физическое обследование, чтобы определить продолжительность и частоту появления симптомов.
Чтобы поставить диагноз СРК, продолжительность симптомов должна длиться минимум шесть месяцев и должна происходить по крайней мере три раза в месяц.
Дифференциальная диагностика СРК проводится в отношении:
- кишечных инфекций (амебиаза, бактериальных);
- реакций на пищевые продукты (молочные, спиртосодержащие, кофеинсодержащие, трансгенные жиры, фрукты, черный хлеб и др.);
- реакций на чрезмерный прием пищи, на изменение привычек питания;
- реакций на принимаемые лекарственные препараты (антибактериальные, слабительные средства, препараты, содержащие железо или желчные кислоты);
- ВЗК (язвенного колита, болезни Крона);
- наличия нейроэндокринных опухолей (карциноидного синдрома, опухоли, зависимой от вазоинтестинального пептида);
- наличия эндокринных заболеваний (например, гипертиреоза);
- синдрома мальабсорбции (постгастрэктомического, панкреатического, энтерального);
- наличия психопатологических состояний;
- проктоанальных заболеваний, например, диссинергии мышц тазового дна;
- некоторых гинекологических заболеваний, например, эндометриоза;
- женских функциональных состояний – ПМС, беременности, климактерического периода.
Специалист назначит необходимые исследования, которые включают анализы крови, анализ кала, КТ (рентген сейчас назначается редко). Лабораторная диагностика (анализ крови) помогает определить некоторые формы СРК.
- Исследование кала. Проводится на наличие паразитов, чтобы исключить инфекции, и скрытой крови, для исключения других патологий ЖКТ – НЯК, дивертикулез, эрозивные поражения, скрытые кровотечения.
- Биохимическое и клиническое (СОЭ, лейкоциты, гемоглобин, тромбоциты) исследование крови. Необходимо для оценки общего состояния организма и исключения воспалительного или злокачественного процесса.
- Сигмоскопия, колоноскопия. Большинству пациентов назначают сигмоскопию. Если симптомы появляются впервые в более старшем возрасте (около 50 лет), необходима колоноскопия или ирригоскопия, чтобы исключить опухоли кишечника.
- Биопсия. Как последующее или дополнительное исследование, поможет исключить не только онкологию, но и некоторые формы колитов (лимфоцитарного, эозинофильного, коллагенового), а также амилоидоз. Эти патологии встречаются при наличии диареи и нормальном состоянии слизистой оболочки кишечника.
Колоноскопия
Биопсия
Несмотря на то что при помощи этих исследований не получают конкретных данных, которые могли бы подтвердить диагноз СРК, они необходимы, чтобы исключить многие другие проблемы ЖКТ, таким образом, определить наличие синдрома.
Симптомы ректального пролапса
Чаще всего прямая кишка выпадает постепенно, при этом отмечаются трудности с дефекацией, при которой самое частое явление — хронические запоры. При этом, как правило, слабительные препараты и клизмы не дают положительных результатов.
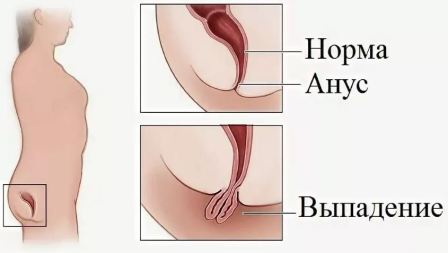
Постепенно сильное натуживание при дефекации приводит к повышению давления внутри брюшины. Постепенно прямая кишка все больше выходит за пределы ануса. В начале заболевания ее можно вправить самостоятельно, однако со временем она начинает выпадать даже при чихе или сильном кашле.
Еще одним симптомом заболевания является недержание кала и газов. Зачастую такое явление наблюдается у женщин. Причина этого – мышечная слабость тазового дна и слабые сфинктеры.
При внезапном выпадении прямой кишки у 50% больных наблюдаются боли внизу живота. Часто они нарастают при затрудненной дефекации, физических нагрузках и даже при ходьбе.
Иногда больные жалуются на ощущение чужеродного тела в прямой кишке, а так же на ложные позывы к дефекации. Если выпадение прямой кишки у женщины сочетается с выпадением матки, могут отмечаться дизурические расстройства в виде частого мочеиспускания.
Осложнением выпадения прямой кишки может быть ущемление выпавшего участка кишки и нарушение кровотока, что ведет в лучшем случае к отеку кишки, в худшем – к возникновению некроза и язв на пораженном участке.
Диагностика болезни
Часто методом диагностирования ректального пролапса является ректороманоскопия. С помощью нее можно оценить характер изменений слизистой оболочки прямой кишки.
Еще один эффективный диагностический метод – рентген с барием, который определяет наличие инвагината, присутствие петель тонкого кишечника в выпавшем брюшинном кармане, и дисфункции самого кишечника.
Также проводятся некоторые диагностические мероприятия с целью исследования замыкательного аппарата прямой кишки и активности мышц тазового дна.
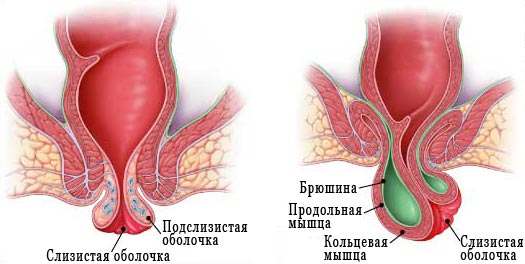
Лечение ректального пролапса
На сегодняшний день основной способ лечения выпадения прямой кишки – это хирургическое вмешательство.
При этом сам метод оперативного лечения зависит от многих факторов, которые приводят к изменениям со стороны отрезка прямой кишки, который выпал из заднепроходного отверстия, а так же от функциональных расстройств в толстой кишке. Кроме этого учитывается общее состояние больного.
Зачастую больному предлагают операцию Заренина-Кюммелля, суть которой сводится к фиксированию прямокишечной стенки к передней продольной связке позвоночника в районе крестца. Если анального сфинктера недостаточно для этой операции, то проводится сфинктеропластика, направленная на укрепление мышц тазового дна.
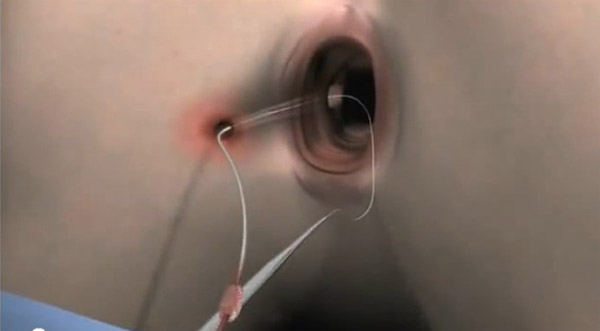
При небольшом участке выпадения прямой кишки и высокой вероятности осложнений проводится операция Тирша, во время которой больному вводится под кожу вокруг ануса имплант из серебряной проволоки или шелковой нити, либо лоскут ткани бедра, с целью стягивания анального канала.
Однако в детском возрасте достаточно провести консервативное лечение, которое должно быть направлено на профилактику функциональных расстройств кишечника. При этом во взрослом возрасте такая тактика, как правило, не дает никаких результатов.
Если на выпавшем участке кишки наблюдается некроз ткани, проводится иссечение пораженного отрезка прямой кишки с последующим наложением колостомы.
После лечения больному требуется некоторое время для восстановления всех функций кишечника. Как правило, результаты операции оцениваются в течение первого года.
Впоследствии больному необходимо следить за питанием, не допускать расстройств кишечника (запоров или поносов), сильного натуживания при дефекации. При успешном проведении оперативного вмешательства чаще всего у больного отмечается значительное улучшение состояния и облегчение течения болезни.
В реабилитационном периоде больному рекомендуется употребление в пищу большого количества грубой клетчатки, общеукрепляющая терапия, направленная на повышение защитных сил организма, укрепление заднепроходных мышц с помощью лечебной физкультуры, электростимуляции и физиотерапевтических методов.
Классификация, симптоматика, осложнение ректального пролапса
Выпадение прямой кишки у взрослых и детей может проявиться внезапно, но в части случаев её развитие происходит постепенно. Главный симптом — непосредственно выпадение части кишечника, что в подавляющем большинстве случаев происходит во время акта дефекации в результате сильных напряжений организма. Патология характеризуется такими клиническими проявлениями, как:
- недержание каловых масс — до восьмидесяти процентов случаев;
- нарушения стула в виде запоров — до пятидесяти процентов случаев;
- несущественные кровотечения;
- повреждения слизистой, сопровождающиеся некротизацией её тканей.
В зависимости от симптоматики специалисты выделают четыре стадии выпадения сфинктера.
|
Стадия |
Клинические проявления |
Лечение |
|
Первая |
В процессе дефекации слизистая оболочка немного выворачивается, но в обычном состоянии никаких симптомов не наблюдается. |
Применяют консервативные методики. Прямая кишка восстанавливает нормальное положение самостоятельно в течение недлительного периода времени. |
|
Вторая |
В процессе дефекации слизистая оболочка немного выворачивается, но в обычном состоянии никаких симптомов не наблюдается. |
Используют консервативные методики. Прямая кишка восстанавливает положение самостоятельно, но для этого требуется длительный период времени. |
|
Третья |
Слизистая выпадает не только при дефекации, но и при любом натуживании: во время кашля, поднятия тяжести, при чихании. Симтоматика заключается в следующем:
|
Лечение требует оперативного вмешательства. Прямая кишка не восстанавливает своё нормальное положение самостоятельно. Её нужно вправлять пальцами. |
|
Четвёртая |
Выпадение кишки из заднего прохода происходит без напряжения. Выпадать может не только прямая, но и сегменты сигмовидной кишки. Слизистая грубеет и некротизируется, в области ануса появляется сильный зуд. |
Лечение требует оперативного вмешательства. Прямая кишка не восстанавливает своё нормальное положение самостоятельно; сделать это можно лишь приложив немало усилий. |
В случае, если прямая кишка была вправлена неправильно, грубо или не вовремя, может развиться её ущемление, которое сопровождается следующими осложнениями:
- быстро развивающимся отёком;
- нарушение кровоснабжения тканей и их отмиранию;
- смещением тонкой кишки и развитием её острой непроходимости и перитонита.
Лечение ректального пролапса
В зависимости от степени и тяжести заболевания лечение выпадения прямой кишки осуществляется либо консервативной терапией, либо методом оперативного вмешательства.
При компенсированной и субкомпенсированной стадии болезни ректальный пролапс устраняется при помощи медикаментозных лекарственных средств, направленных на нормализацию акта дефекации и усиление мышечных стенок прямой кишки. В основном, это лекарственные формы слабительного (Дюфалак, Прелаксан, Сенаде), противомикробного, противовоспалительного и антидиарейного действия (Смекта, Ларемид, Имодиум), а также препараты, устраняющие основной провоцирующий фактор.
Смекта – противодиарейный препарат с адсорбирующим действием
Кроме того, дополнить комплексное лечение поможет народная медицина.
В терапевтическую схему лечения также входит оздоровительная программа по укреплению мышц тазового дна. Разработан целый комплекс лечебно-профилактических упражнений при выпадении прямой кишки, которые при регулярном выполнении значительно усилят мышечный тонус кишечного тракта.
Особое значение в комплексной терапии ректального пролапса играет правильное питание.
Хирургическое лечение выпадения прямой кишки
Клиницисты отмечают, что эффект комплексного терапевтического воздействия на кишечный тракт должен быть достигнут в течение 1,5-2 лет, при условии отсутствия осложняющих факторов и конструктивных изменений в анатомическом строении. В случае невыполнения этих условий, назначают хирургическое лечение ректального пролапса.
В зависимости от характера нарушений кишечного тракта и изменения в строении прямой кишки, подбирается наиболее эффективный способ хирургического воздействия:
- Пластическая коррекция тазового дна со сшиванием леваторов.
- Резекция прямой кишки.
- Внутрибрюшное оперативное вмешательство в область дистального отдела кишечника.
- Фиксация прямой кишки тефлоновой сеткой по методу Рипштейна.
Все эти радикальные меры оперативной коррекции проводятся по исключительным медицинским показаниям.
Однако, в большинстве случаев проводятся малоинвазивные операции при выпадении прямой кишки. Среди щадящих методов оперативного лечения, наиболее актуальной и эффективной формой хирургического вмешательства является лапароскопия прямой кишки, которая не требует длительной реабилитации.
Лечебное питание при выпадении прямой кишки
Правильно выбранная диета при ректальном пролапсе – это залог успешного выздоровления
Приоритетными являются продукты питания с высоким содержанием растительной клетчатки и грубых волокон.
Больному следует обратить внимание на следующие продукты и постоянно их употреблять в ежедневном рационе:
- Свежие овощи – тыква, морковь, белокочанная капуста, брокколи, горошек, любые виды зелени (укроп, петрушка, кинза, салат и т. д.).
- Свежие фрукты – клубника, персики, груша, банан, яблоко, абрикос и прочие.
- Грецкий орех, миндаль.
- Крупы – гречневая, кукурузная, овсяные хлопья, отруби.
Лечебный эффект при ежедневном употреблении этих продуктов наступает уже после 1-2 недель применения, при условии дополнения терапевтического лечения. Который назначит консультирующий врач.
Источник растительной клетчатки
Лечение выпадения прямой кишки в домашних условиях
Народные средства лечения ректального пролапса помогут избавиться от основной болевой симптоматики заболевания. Однако проблема выпадения прямой кишки все же решается на уровне официальной медицины.
Среди наиболее эффективных и действенных рецептов народной медицины можно выделить следующее лечение:
- Травяная ванна. Для осуществления лечебной процедуры понадобятся следующие ингредиенты, взятые по 1 ст. л.: спорыш, шалфей и лабазник. Сухие растительные компоненты смешиваются между собой и настаиваются в литре кипятка. После остывания до температуры комфорта можно проводить сидячие ванночки. Курс лечения определяется лечащим врачом.
- Водно-паровые ванночки с настоем ромашки. Из расчета одна чайная ложка на стакан кипятка, можно приготовить целебное домашнее средство. Отвар выливается в подходящую ёмкость, чтобы было удобно доставить пар к анальному отверстию.
- Для внутреннего употребления очень эффективно использовать лекарственный настой с манжетки обыкновенной. На одну чайную ложку сухого лекарственного продукта берется 500 мл кипяченой воды. Настаивается лекарство 1,5-2 часа, после чего принимается 3 раза в день по 100 мл.
При появлении рецидивов следует прекратить лечение и обратиться за помощью к врачу.
Геморрой и его отличительные черты
На слизистой оболочки прямой кишки расположено большое количество кровеносных сосудов. Вследствие определенных факторов происходит их повреждение и вены воспаляются, превращаясь в небольшие узелки. С такой проблемой чаще всего люди обращаются к проктологам. В группе риска все категории населения, ведущие малоподвижный образ жизни и неправильно питающиеся. При правильном местном лечении и нормализации режима в большинстве случаев воспаленные геморроидальные узлы проходят. Спровоцировать геморрой могут:
- запоры;
- пассивный образ жизни;
- плохая наследственность;
- повышенное давление внутри брюшной полости;
- гиподинамия;
- беременность и роды;
- неправильно проведенная хирургия.
Симптомы заболевания проявляются уже с первых этапов развития болезни. Скрытого периода течения у геморроя нет и это помогает своевременно начать лечение. Определить наличие геморроя можно при помощи таких показателей:
- болезненные ощущения при дефекации;
- каловые массы с примесью слизи и крови;
- зуд и жжение анального отверстия;
- припухлости вокруг сфинктера.
Диагностика стадии заболевания
Диагностировать геморрой, а также исключить вероятность наличия папилом или полипов в прямой кишке, можно посредством дифференциальной диагностики, провести которую может только врач. Для начала проктолог оценивает, как выгледит геморой (размер узлов, степень их выпадения, состояние кожного покрова и слизистой), выслушивает жалобы пациента. Для более детального обследования, когда есть подозрение на внутренний геморрой, может потребоваться аноскопия или ректороманоскопия. Некоторым пациентам также показано более углубелнное обследование толстой кишки — видеоколоноскопия. Делается это для исключения онкологии.
Посредством этих исследований врач может дифференцировать геморрой с анальной трещиной, выпадением прямой кишки, кондиломами, полипами и колитом.