Что значат пониженные нейтрофилы у ребенка
Содержание:
Нейтропения, пониженные нейтрофилы у детей
О нейтропении говорят, если падает абсолютное количество нейтрофильных клеток в крови ниже нормальных значений. Для детей до года границей между нормой и нарушением является показатель 1 тыс./мкл, у детей после года – 1,5 тыс./мкл.
Понижение нейтрофильных лейкоцитов может носить наследственный характер, врожденный или приобретенный.
Приобретенная форма носит преимущественно временный характер. У детей до 5 лет часто встречается доброкачественная форма нейтропении детского возраста.
Врожденные нарушения закладываются при внутриутробном развитии, как отклонение в развитии иммунной системы. Наследственные нарушения формируются на генетическом уровне, передаются по рецессивному типу, это значит, что у обоих родителей должна присутствовать одинаковая мутация определенного участка хромосомы.
Врожденные нарушения
Снижены нейтрофилы у ребенка в крови при наследственных нарушениях:
- доброкачественных формах — семейной нейтропении, циклической;
- злокачественных видов — тяжелой врожденной нейтропении, синдроме Швахмана-Даймонда.
Врожденные состояния, которые вызываются пониженными NEU, встречаются у детей чрезвычайно редко. Например, синдром Швахмана – Даймонда диагностируется у новорожденных с частотой, по разным оценкам, от 1 на 10 тыс. до 1 на 50 тыс. детей.
Нарушения уровня нейтрофильных лейкоцитов при этом заболевании выявляются у грудничков к 4 месяцам после введения прикорма, состоят в отставании в развитии, поносах, пониженном аппетите.
Значительно понижается абсолютное количество NEU (0,1 *109/мкл) при тяжелой врожденной форме — синдроме Костмана. Низкие сегментоядерные нейтрофилы в этом случае объясняются блокадой созревания их предшественников в костном мозге.
Приобретенная нейтропия
Приобретенное временное понижение нейтрофилов обнаруживается у детей после вирусного заболевания, приема некоторых лекарственных средств. Пониженные показатели NEU в детском возрасте могут объясняться естественными физиологическими особенностями развития иммунитета.
Низкий уровень нейтрофилов у ребенка в крови может наблюдаться после перенесенной инфекции, вызванной вирусами:
- гриппа;
- гепатита;
- краснухи;
- кори;
- Эпштейна-Барра;
- респираторно-синцитиального вируса.
У грудничков может быть нейтропения, возникающая после инфекционной болезни, когда нейтрофилы понижены еще 2 недели после болезни.
Понижены NEU при острых инфекционных заболеваниях. В этом случае отмечается понижение сегментоядерных зрелых нейтрофилов и увеличение палочкоядерных незрелых форм.
Причиной понижения может быть прием лекарственных средств:
- антибиотиков;
- противовирусных препаратов;
- противосудорожных средств;
- индукторов интерферона, иммуномодуляторов;
- противовоспалительных – ибупрофена, индометацина;
- анальгетиков.
Прием лекарственных препаратов влияет и на качественный состав популяции нейтрофильных лейкоцитов. Понижение у ребенка количества палочкоядерных нейтрофилов до 0 отмечается при приеме стимуляторов собственного интерферона.
Пониженные нейтрофилы в крови у ребенка отмечаются при нехватке витамина В12. Понижение показателей может провоцироваться у грудничков неонатальной нейтропенией – заболеванием, вызванным присутствием у ребенка материнских антинейтрофильных антител, поступающих с грудным молоком.
Самая частая причина пониженных нейтрофилов
Если у ребенка до года понижены нейтрофилы и их значение составляет менее чем 1 тыс./мкл, то чаще всего это изменение в крови говорит о доброкачественной детской нейтропении.
Это явление вызывается естественными индивидуальными особенностями развития, и не несет никакой опасности для здоровья малыша.
Для детей старше 1 года нижняя граница абсолютных нейтрофилов составляет 1,5 тыс./мкл. Диагноз подтверждается, если пониженные значения сохраняются в анализах более 3 месяцев.
Обнаруживается доброкачественная детская нейтропения чаще всего в возрасте 6 – 12 месяцев случайно при плановом обследовании, спонтанно разрешается к 5 годам. Показатели восстанавливаются до нормального уровня обычно в течение 2 лет.
Другие причины понижения нейтрофилов
Причиной, из-за которой в крови понижены палочкоядерные нейтрофилы у ребенка, может оказаться способ подсчета этих клеток. При автоматическом подсчете некоторые виды анализаторов не отличают сегментоядерные клетки от палочкоядерных.
В крови может быть мало нейтрофилов у ребенка и в случае неправильной подготовки к сдаче анализа. Если накануне анализа малыш плотно поел, или перевозбудился, испугался, активно двигался непосредственно перед проведением исследования, результаты анализа могут отклоняться от нормы.
Роль нейтрофилов
Эти белые клетки крови, которые вместе с базофилами и эозинофилами относят к гранулоцитам (в них содержатся гранулы с ферментами и антибиотическими белками), призваны захватывать вредоносные бактерии и другие частицы небольшого размера. Они способны перемещаться к местам повреждений и воспалений.
Когда нейтрофил поглощает чужеродную клетку или частицу, он погибает с выделением активных соединений, которые повреждают бактерии и усиливают воспаление, тем самым привлекая к месту инфекции другие иммунные клетки. Погибшие нейтрофильные лейкоциты вместе с тканями, которые разрушились при воспалительном процессе, а также микробами, ставшими причиной воспаления, образуют гнойную массу.
Лечение
Если выявлены причины, почему нейтрофилы низкие у ребенка, как их повысить?
Лечение нейтропении у ребенка следующее:
- Укрепление иммунитета при помощи витаминов и улучшенного питания.
- Полоскания рта при заболеваниях ротовой полости.
- Назначение антибиотиков.
- При тяжелой форме нейтропении – переливают кровь.
- Если уровень нейтрофилов меньше 500 на 1 л, то делают антибактериальную терапию вне зависимости от причины.
Если у ребенка нейтрофилы отклонились от нормы, это не значит, что есть заболевание. В случае повышения организм защищается от воспалений и инфекций. Снижение свидетельствует про упадок иммунитета. Тогда назначают еще одно обследование, дополнительное, так как постоянное отклонение уровня нейтрофилов у детей говорит о наличии тяжелых заболеваний.
Как повысить уровень нейтрофилов
Проводить лечение самостоятельно не рекомендуется, перед проведением любых терапевтических мероприятий надо показать малыша педиатру. Врач осмотрит ребенка и проведет дополнительное обследование.
Малыша направят на повторный анализ и проведут расширенную расшифровку лейкограммы, чтобы поставить более точный диагноз:
- Если повышены лимфоциты, а нейтрофилы понижены, это чаще всего признак туберкулеза;
- Повышенные моноциты и пониженные нейтрофилы наблюдаются при инфекционном мононуклеозе;
- Если лимфоциты и нейтрофилы понижены, то такое состояние характерно при длительных вирусных инфекциях;
- Если эозинофилы повышены умеренно, то это может свидетельствовать о развитии аллергических реакций.
- Если лейкоциты снижены и одновременно наблюдается понижение количества сегментоядерных нейтрофилов, это очень опасное состояние, свидетельствующее о развитии серьезной патологии.
Лечение нейтропении направлено на исключение причин, вызвавших повышение нейтрофилов. При правильно избранном курсе лечения показатели крови довольно быстро приходят в норму.
Для полноценного лечения нейтропении необходимо выяснить причину, которая вызвала повышение нейтрофилов
Как повысить нейтрофилы:
- Если причина нейтропении инфекционное заболевание, то терапия будет направлена на уничтожение инфекционного возбудителя. Дети должны принимать комплексы витаминов, щадящий режим, правильно сбалансированное питание, что значительно ускорят выздоровление.
- При бактериальных и грибковых возбудителях назначается курс антибиотиков, витаминов и пробиотиков.
- При заболевании Костмана ребенку назначается прием антибактериальных средств, а также препараты, стимулирующие выработку в костном мозге нейтрофилов.
- При доброкачественной нейтропении обычно не требуется дополнительных терапевтических средств. Ребенок находится на учете у педиатра, пока уровень нейтрофилов не придет в норму.
- При токсической нейтропении, т.е. вызванной побочными эффектами лекарств, препараты отменяют, при этом назначают принимать медикаменты, поддерживающие детский организм.
- При сопутствующих нейтропении инфекционных воспалениях в ротовой полости, назначают полоскания бактерицидными препаратами, отварами трав.
Отзывы врачей о повышении уровня нейтрофилов у детей свидетельствуют, что этот процесс не является поводом для паники у родителей. Такое состояние следует расценивать, как сигнал, что в организме ребенка не все в порядке. Доктор Комаровский указывает на то, что при изменении анализа крови у ребенка, необходимо провести дополнительное обследование, а ни в коем случае не заниматься самолечением и делать поспешные выводы, могущие лишь навредить ребенку.
Принципы лечения
Нейтрофилия не относится к самостоятельным патологиям, поэтому лечения повышенного количества клеток не существует. Прежде всего, педиатр определяет, чем вызвано отклонение и назначает повторное исследование.
Нередко основная причина — несоблюдение правил при сдаче крови. Например, мама не проследила, и ребенок перед анализом поел.
Также если перед сдачей крови дети перенесли эмоциональное потрясение или усиленно готовятся к спортивным соревнованиям, беспокоиться о результате анализа не стоит. Вероятнее всего, это и является фактором, повлиявшим на активное производство нейтрофилов костным мозгом. Однако проведение повторного анализа обязательно. В других случаях методы лечения зависят непосредственно от заболевания:
- при болезнях инфекционной природы, сопровождаемых высокой температурой тела и гнойными выделениями, назначаются антибиотики;
- при вирусах — противовирусные средства и мероприятия, направленные на повышение иммунитета;
- если на рост нейтрофилов повлияло несбалансированное питание малыша, необходима коррекция меню, а также прием витаминных комплексов;
- при грибках – противомикозные медикаменты;
- при патологиях костного мозга – препараты, угнетающие чрезмерное производство данных клеток;
- если причиной является прием определенных лекарств, меняется курс лечения;
- при инфаркте мозга, миокарда, легких или почек – реанимационные мероприятия.
Нейтрофилы: что это такое, зачем они нужны в организме?

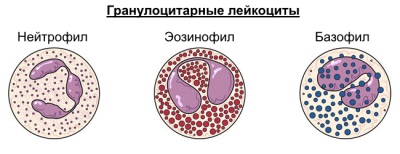
Данный вид лейкоцитов формируется в костном мозге. В крови человека содержится около 1% нейтрофилов, остальная часть сосредоточена в органах. Нейтрофилы или нейтрофильные гранулоциты делятся на две группы – палочкоядерные и сегментоядерные. У первых ядро до конца не сформированное, у вторых — полностью зрелое. Если у ребенка заболевание инфекционного или воспалительного характера, в крови нередко обнаруживают незрелые подвиды нейтрофильных гранулоцитов – бласты, миелоциты, миелобласты и метамиелоциты.
Задачей нейтрофилов является защита организма от микроорганизмов грибкового, вирусного, бактериального происхождения. Кроме уничтожения чужеродных агентов, они ликвидируют старые и отмершие клетки. Процесс поглощения нейтрофилом вредоносного микроорганизма и дальнейшая гибель клетки называется фагоцитозом.
Если в результате проведенного анализа есть пометка о сдвиге лейкоцитарной формулы влево, это говорит о росте процентного соотношения нейтрофилов и о том, что костный мозг активно вырабатывает иммунные клетки. Зачастую много нейтрофилов и недостаточный показатель лимфоцитов указывает на инфекционную или вирусную природу заболевания (инфекции дыхательной системы, тонзиллит, ожог, проблемы с мочеполовой системой).
Когда наблюдается сдвиг вправо, речь идет о завышенном количестве сегментоядерных клеток, при детальном изучении лаборант может отметить признаки старения нейтрофилов, которые характерны для пониженного гемоглобина и лейкемии.
Понижение нейтрофилов
Уменьшение количества клеток ряда называется нейтропенией. Уровень сегментоядерных нейтрофилов понижается в трех случаях механизма патологии:
- если слишком много клеток погибают в защитной реакции;
- если блокируется их продуцирование в костном мозге;
- при уничтожении клеток в ходе заболеваний органов кроветворения.
Подобные состояния у детей возможны:
- при выраженной анафилактической реакции;
- при вирусных инфекционных болезнях (кори, гриппе, краснухе, респираторных заболеваниях, эпидемическом паротите, вирусном гепатите), подавляющих общий иммунитет;
- при различных анемиях;
- после лучевой терапии;
- когда в лечении применяются болеутоляющие и противосудорожные лекарственные средства.
Понижение показателя наблюдается в случаях отравлений бытовыми химическими веществами.
Особое диагностическое значение придается состоянию, когда нейтрофилы понижены, а лимфоциты повышены. Клетки-лимфоциты реагируют на вирусную инфекцию. Подобное сочетание обнаруживают в крови ребенка:
- во время вирусного заболевания;
- при туберкулезе;
- если имеется гиперфункция щитовидной железы;
- у ВИЧ-инфицированных детей;
- при злокачественных болезнях крови (лимфолейкозе, саркоме).
Если такие отклонения держатся недолго и самостоятельно приходят в норму по мере выздоровления, можно думать о полном восстановлении иммунитета. Длительные изменения требуют повторных анализов и дополнительного обследования ребенка.
Стараемся поскорей вылечиться
Существует редкое генетическое заболевание крови, которое выявляется в детском возрасте — нейтропения Костмана. В организме полностью отсутствуют нейтрофилы. Ребенок, лишенный защиты, подвержен частым инфекциям, гнойничковым заболеваниям. Особенно опасен первый год жизни малыша. В дальнейшем защитная функция осуществляется компенсаторным ростом моноцитов и эозинофилов.
Специфика проведения анализа у детей
Для того чтобы определить процентное содержание нейтрофилов, малышу назначают общий развернутый анализ крови (ОАК).
Чаще всего у детей для ОАК берут кровь из пальца. Забор крови из вены осуществляется только в том случае, если обычный анализ показывает противоречивые результаты.
Причины такого подхода заключаются в том, что определенные манипуляции слишком сильно нервируют малыша.
Самое главное правило подготовки детей для исследования – это обеспечить проведение анализа натощак.
Для информативности анализ проводится не ранее 8 часов после последнего приема пищи. Наиболее точные показатели получаются, если после кормления прошло 12 часов.
Поэтому анализ назначается на утренние часы, и малыша советуют не кормить во время пробуждения. Можно предложить ребенку простую воду.
Нельзя пить чай, есть сладкое, давать детям небольшие перекусы. Лучше подготовиться к походу к доктору и захватить с собой бутерброды и чай, чтобы покормить малыша после проведения исследования.
При грудном вскармливании режим питания должен быть установлен на консультации с педиатром.
За несколько дней до анализа рацион ребенка избавляют от жареной и жирной еды, снижают уровень сладостей. Конфеты и печенье лучше заменить свежими фруктами.
За пару дней перед исследованием ребенку не стоит посещать утренники и дни рождения, где могут быть нежелательные продукты.
Если ребенок посещает детский сад, то следует предупредить воспитателя о вынужденной диете малыша.
Особо впечатлительных детей можно попытаться отвлечь от происходящего. Если ребенку уже приходилось проходить через процедуру забора крови, и она показалась ему болезненной, то малыш может реагировать на поход к доктору достаточно сильно.
Очень часто дети могут нервничать, когда видят других маленьких пациентов, выходящих из процедурного кабинета в слезах.
В этом случае целесообразно занять очередь и отойти в другую часть медицинского учреждения. Если на дворе лето, то можно выйти на улицу.
Важно, чтобы малыш сидел спокойно и занимался занятиями, которые позволят ему расслабиться. Необходимо ограничить физическую активность малыша перед исследованием
Если лаборатория находится на верхних этажах поликлиники, то лучше добираться до нее на лифте.
Дети не должны играть друг с другом и бегать по коридорам – это может исказить результаты исследований.
Видео:
3609
Определение и лечение нейтропении
Анализ крови помогает определить уменьшение числа нейтрофилов при попадании вирусной инфекции, протекающем воспалительном процессе, при проводимом облучении радиацией. При всех этих факторах отмечается проявление анемии. Пониженные показатели этих клеток будут выявлены при проживании ребёнка в неудовлетворительной экологической обстановке, при употреблении некоторых медикаментов (например, левомицетина, пенициллина и других).
Важно! Подходящей для всех случаев заболевания схемы лечения нейтропении нет, ведь эта болезнь характеризуется большим разнообразием симптомов и причин возникновения.
Лечение назначается только врачом на основе диагностических данных, именно врач сможет сравнить возраст малыша, количество нейтрофилов и лейкоцитов в его крови и обнаружить несовпадение с нормой, если такое есть. Терапевтические меры и их действенность зависимы от общего состояния детей, их возраста, вызвавшей воспаление флоры. После знакомства с результатами анализа крови, где обнаружено снижение клеток, устанавливают причину, спровоцировавшую уменьшение показателей, после этого принимают терапевтические меры по устранению этой причины. Дальше необходимо укрепить иммунитет ребёнка, который при сниженных показателях нейтрофилов практически всегда пребывает в ослаблении. Для этого деткам назначаются приём витаминных комплексов, специальный режим, обогащённое полезными веществами питание. Если сниженному уровню клеток сопутствуют стоматологические болезни (стоматиты, гингивиты), то нужно регулярно полоскать ротовую полость растворами и настоями трав с бактерицидным действием. Возможно применение антибиотиков. При очень низком содержании нейтрофилов они назначаются при разных причинах возникновения болезни. В тяжёлых формах могут даже переливать кровь.
Методы лечения этого заболевания зависят от тяжести воспаления.
Важно! При лёгких и средних проявлениях этой проблемы риск того, что инфекционное заболевание возникнет, минимален, поэтому можно занять выжидательную позицию. Часто нейтропения проходит самостоятельно.. При тяжёлой степени болезни с повышенной температурой назначается госпитализация с применением антибиотиков, которые обязаны действовать на анаэробную флору
При тяжёлой степени болезни с повышенной температурой назначается госпитализация с применением антибиотиков, которые обязаны действовать на анаэробную флору.

Классификация
У детей проявляют себя следующие виды нейтропении:
доброкачественная — состояние хронического характера (врачи-иммунологи относят эту нейтропению к факторам недостатка зрелости костного мозга), длится приблизительно два года без всяких симптомов и не требует лечения (выявляются сниженные показатели нейтрофилов, но остальные компоненты крови находятся в норме);
иммунная — заболевание, характеризующееся образованием белков (антител) разрушающего действия. Возникшая при приёме лекарств или вирусной инфекции иммунная нейтропения достаточно быстро вылечивается, нейтрофилы приходят в норму. Намного сложнее дело обстоит с тяжёлыми формами иммунодефицита, облучения. Также у новорожденного нейтропения может возникнуть в результате проникновения антител из крови мамы во время её беременности или из-за приёма ею лекарств. Фактором, способствующим уменьшению нейтрофилов, выступает патологическая наследственность — выявляется в первые месяцы жизни ребёнка с периодическими трёхмесячными перерывами;
лекарственная (аутоиммунная) нейтропения у детей возникает при приёме определённых медикаментов, с отменой провоцирующего препарата состояние крови и количество нейтрофилов постепенно нормализуются;
генетическая — состояние, которое проявляется у малышей с врождённой формой иммунодефицита. Фактором, способствующим снижению числа нейтрофилов, является патологическая наследственность — проявляется в первые месяцы жизни ребёнка и выявляет себя с периодическими трёхмесячными перерывами;
инфекционная — последствия острой вирусной инфекции, при лечении основного заболевания такая нейтропения проходит самостоятельно;
абсолютная — нейтропения у детей, причинами которой являются коклюш, брюшной тиф, острый лейкоз, мононуклеоз и другие серьёзные заболевания.
Знаете ли вы? После отмирания старых клеток им на смену приходят новые: каждый час у человека гибнет пять миллиардов лейкоцитов, два миллиарда тромбоцитов, один миллиард эритроцитов. 25 грамм крови в сутки обновляется.
Профилактические мероприятия и прогнозы
Специфические меры профилактики подобного нарушения отсутствуют. Неспецифическая профилактика заключается в оценки риска возникновения генетической мутации у будущего ребенка. Для этого необходимо обратиться за консультацией к врачу-генетику в специализированном центре. Беременным женщинам рекомендовано проведение следующих видов исследования:
- Кордоцентеза под контролем ультразвукового исследования – данная диагностическая дородовая методика является инвазивной, позволяющей исследовать пуповинную кровь. Для этого врач делает пункцию через область передней брюшной стенки. Данная методика не является обязательной и может быть задействована только в случае выявления комплекса факторов риска.
- Амниоцентеза – методика дородового инвазивного диагностирования, которая заключается в исследовании образца полученных околоплодных вод. Клетки жидкости подвергают биохимическим, ферментным и молекулярно-генетическим исследованиям.
- Хорио- или плацентоцентеза с последующим проведением кариотипирования.
Для того, чтобы предотвратить спонтанные мутации беременная женщинам должна воздерживаться от алкоголя, наркотические веществ, табака, химикатов, определенных групп лекарственных средств, ионизирующего излучения.
Прогнозы для пациентов с различными формами заболевания различны:
- При развитии синдрома Костмана прогноз неблагоприятен. Большая вероятность летального исхода при выявлении заболеваний, устойчивых к воздействию антибактериальных препаратов широкого спектра действия.
- Циклические формы и синдром «ленивых лейкоцитов» отличаются более благоприятным прогнозом: своевременная диагностика и подбор соответствующей схемы качественного лечения сводит к минимуму риск развития угрожающих жизни состояний.
Причины нейтропении
Снижение нейтрофилов вследствие их быстрого разрушения или недостаточной выработки происходит под воздействием следующих внутренних и внешних факторов:
- длительные инфекции различной этиологии и локализации (брюшной тиф, краснуха, паротит, ОРВИ, гепатит, пиелонефрит, бронхит, дифтерия, фурункулез). Когда ребенок заболевает, то по принципу иммунного ответа костный мозг увеличивает выработку таких клеток. Это помогает восполнить количество погибших элементов и предупредить развитие заболевания. Но постепенно ресурсы организма исчерпываются, мозг не воспринимает тревожные сигналы и снижает секрецию нейтрофилов. Выработанное количество клеток не успевает возмещать число погибших;
- инфекции мозга, при которых нарушается синтез лейкоцитов такого вида (менингит, энцефалит, полиомиелит);
- неинфекционные хронические заболевания (анемии различного типа, лейкоз, тиреотоксикоз, онкология, артрит, ревмокардит, болезни поджелудочной железы и патологии, сопровождающиеся гиперфункцией селезенки);
- врожденные аномалии, характеризующиеся нарушением кроветворения. При агранулоцитозе Костмана существует высокий риск смертности, так как миелоидная ткань не обладает способностью продуцировать нейтрофилы, и бактериальные инфекции протекают очень тяжело. Циклическая нейтропения характеризуется периодическим возникновением у ребенка бактериальной инфекции, источником которой являются микроорганизмы, не способствующие развитию патологии при нормальном иммунитете. Длится она от 3 до 10 дней, а затем уровень клеток начинает расти;
- анафилактический шок;
- прием медикаментов, блокирующих пролиферацию стволовых клеток в костном мозге. (цитоститики, иммунодепрессанты). Пониженные нейтрофилы у ребенка наблюдаются при лечении антибиотиками пенициллиновой группы (сульфаниламиды, Левомецитин) и антимикробными препаратами (Хлорамфеникол, Триметоприм);
- облучение радиацией;
- химиотерапия;
- травмы;
- отравление химическими веществами.
У ребенка до года могут выявить по клиническому анализу крови доброкачественную нейтропению. Ее отличие заключается в отсутствие дополнительных признаков заболевания. Таких детей ставят на диспансерный учет к гематологу. Химический состав крови приходит в норму, когда ребенку исполняется 2 года. При таком виде заболевания положительный прогноз составляет практически 100% случаев.
Важно!
Пониженные нейтрофилы на фоне повышенных лимфоцитов отмечают при развитии у детей состояний, характеризующихся воспалением.
О чем это говорит? Такое явление свидетельствует о постепенном выздоровлении ребенка.
Лечение
Недостаточно просто получить результат анализов, указывающий на патологию. Нужно узнать, что вызвало такие отклонения. Основной удар приходится на иммунную систему. Поэтому ребенку выписывают лекарства, повышающие иммунитет. Также врач назначает антибактериальные растворы и отвары для полоскания зубов и горла, так как снижение нейтрофильных клеток прежде всего вызывает болезни ротовой полости, горла и близких органов. Если проблема дошла до серьезной стадии, потребуется немедленная госпитализация и переливание крови в стационаре.
«Важно!» Если число клеток нейтрофилов менее 500/мкл, в обязательном порядке назначают антибактериальные препараты. Для повышения выработки нейтрофильных клеток врач может прописать диету, имеющую направленное действие
Малыш должен потреблять продукты с высоким содержанием витаминов группы B – шпинат, зерновой хлеб, различные каши, особенно гречу и геркулес. Если авитаминоз не проходит, стоит приобрести витамины в таблетках. Не стоит забывать, что есть и препараты, стимулирующие выработку нейтрофилов – Ленограстим, Нейпоген и прочие. Но принимать их можно только по назначению врача
Для повышения выработки нейтрофильных клеток врач может прописать диету, имеющую направленное действие. Малыш должен потреблять продукты с высоким содержанием витаминов группы B – шпинат, зерновой хлеб, различные каши, особенно гречу и геркулес. Если авитаминоз не проходит, стоит приобрести витамины в таблетках. Не стоит забывать, что есть и препараты, стимулирующие выработку нейтрофилов – Ленограстим, Нейпоген и прочие. Но принимать их можно только по назначению врача.
Лечение
Чтобы понять, какие необходимо использовать методы для повышения нейтрофилов в кровяном составе, необходимо сначала установить причину, спровоцировавшую данное состояние. Для этого нужно обратиться за помощью к гематологу.
При диагностировании легкой формы заболевания в лечении нет необходимости. Чаще всего показатель самостоятельно приходит в норму через какое-то время.
Здесь важно, чтобы уровень нейтрофилов был под контролем до того момента, пока не произойдет полное восстановление. Для этого пациенты регулярно делают клинический анализ крови
Медикаментозная терапия
На основании исследований и выявленной причины, по которой произошло снижение числа нейтрофилов, специалист назначает наиболее эффективное лечение:
- Если причиной стала бакфлора или истощение организма, то больному прописывают препараты антибактериальной группы.
- Когда поражение было осуществлено грибами или простейшими организмами, терапия проходит при помощи антимикотических и противопротозойных средств.
- Для борьбы с вирусными инфекциями назначают интерфероны и противовирусные препараты.
Дополнительно лечащий врач в обязательном порядке прописывает иммуностимуляторы и иммуномодуляторы. Они способствуют повышению уровня иммунных клеток, что ускоряет восстановление.
Народные средства
В нетрадиционной медицине также существует множество методов, которые способствуют быстрому восстановлению нормального содержания нейтрофилов в крови.
Среди наиболее распространенных и эффективных выделяют следующие рецепты:
- Настойка полыни. Способствует укреплению иммунитета человека. Употреблять ее рекомендуется перед едой. Разовая доза – один стакан.
- Отвар на основе овсяных хлопьев. Для приготовления необходимо две столовые ложки зерен залить 200 мл кипяченой воды. Полученный состав поставить на огонь и варить на протяжении четверти часа. Готовую массу настоять в течение четырех часов и процедить. Принимать отвар нужно утром, в обед и вечером перед приемом пищи. Для полного восстановления показателей необходимо пройти полный курс лечения, длительность которого составляет 30 дней.
- Маточное молочко. Предназначено для нормализации нейтрофильных показателей. Назначают по 20 грамм для приема внутрь утром и вечером на протяжении двух недель. Данный рецепт противопоказан в том случае, когда отклонение от нормы произошло по причине инфекционного поражения.
Для лечения взрослых также можно использовать следующий состав: три столовые ложки сметаны повышенной жирности смешать со стаканом разогретого пива. Пить рекомендуется один раз в день. Такое средство запрещено больным, которые находятся на медикаментозном лечении.
При снижении числа нейтрофилов необходимо сразу обращаться к специалисту. Одного анализа крови, как правило, недостаточно для диагностирования основного заболевания, развивающегося в организме, но он позволит определить наличие имеющегося патологического изменения.
Низкий показатель может указывать на опасные и тяжелые инфекционные процессы, которые требуют незамедлительных терапевтических действий.
Заболевания при которых наблюдается нейтропения
- Различные вирусные заболевания(корь, краснуха, эпидемический паротит, вирусные гепатиты и т.д.)
- При разного рода анемиях.
- При применении лучевой терапии.
- При сильно выраженных аллергических реакциях.
- Во время применения противосудорожных препаратов.
Выделяют несколько видов нейтропении:
- Первичная.
- Вторичная.
- Циклическая.
В нейтропении выделяют три степени тяжести:
- Легкая – более 1000 нейтрофилов в 1 мл крови.
- Средняя – от 500 до 1000 нейтрофилов в 1 мл крови.
- Тяжелая – менее 500 нейтрофилов в 1 мл.
Следует заметить,что опасной для человека считают только тяжелую степень заболевания, но следить за уровнем нейтрофилов все же стоит, ведь данная патология может перейти в хроническую форму.
Так же следует рассмотреть причины повышения уровня нейтрофилов у детей:
- Такие бактериальные инфекции как ангина, пневмония, отит, аппендицит и т.д.
- При ожогах средней и тяжелой степени тяжести.
- При лейкозах.
- При гемолитической анемии.
- При наличии флегмон, абсцессов и т.д.