Причины, признаки бесплодия у мужчины, лечение
Содержание:
Диагностика бесплодия у мужчин
После медицинского осмотра мужчине назначают анализ спермограммы, который повторяется от двух до трех раз. Перед этим рекомендуется воздержаться от полового контакта и мастурбации в течение двух-трех дней.
Норма объема эякулятора составляет от трех до пяти мл, но, если количество менее положенной нормы – это говорит о гипофункции яичек. При объеме спермы меньше двух мл, даже несмотря на положительную спермограмму, зачать ребенка маловероятно, так как объем спермы небольшой. Один миллилитр спермы должен содержать не меньше двадцати миллионов сперматозоидов, низкое их количество говорит об олигозооспермии, которая развивается на фоне гипофункции яичек или односторонней непроходимости выносящих семя путей. Это приводит к бесплодию мужчины.
При двухсторонней обтурации при отсутствии сперматозоидов в сперме разговор идет об азооспермии. Чтобы оплодотворить яйцеклетку, необходим лишь один сперматозоид, но при сниженном их количестве до одного миллиона зачатие делается невозможным. Во время эякуляции на шейку матки попадают двести миллионов сперматозоидов, большая половина которых преодолеет слизистую пробку цервикального канальца, но лишь маленькая часть сперматозоидов достигнет устья труб матки. В связи с тем, что яйцеклетка расположена только в одной из маточных труб, в нее попадет только половина сперматозоидов. Значит, чем меньше их в эякуляте, тем меньше шансов для зачатия. При критическом снижении нормы сперматозоидов ставится диагноз мужского бесплодия.
Основное количество сперматозоидов имеет прямолинейный характер движений или хаотичный. Сниженное количество подвижных сперматозоидов называется астенозооспермией, их отсутствие – некрозооспермией.
От частоты сексуальных контактов зависит как подвижность, так и количество в эякуляторе сперматозоидов. Поэтому пациенту при прохождении диагностики бесплодия рекомендуется воздержаться от полового контакта, чтобы получить достоверные результаты спермограммы. Совершая подряд половой акт, сперма утратит фертильность, и контрацепция не понадобится.
Если пары не воздерживаются от половых контактов перед зачатием, то они могут быть бесплодными, т.к. при частых актах в сперме увеличивается количество незрелых сперматозоидов, обладающих низкой жизнеспособностью, подвижностью. Наибольшее число зрелых, жизнеспособных сперматозоидов появляется в сперме только после нескольких дней воздержания.
Морфологический анализ оценивает процент нормальных сперматозоидов. Если большая их половина имеет полноценное строение – это считается нормой, сниженное количество называется тератозооспермией. У многих мужчин, проходящих обследование, обнаруживают иногда агглютинацию сперматозоидов, что противоречит нормальным показателям. В сперме не должны присутствовать участки скоплений сперматозоидов, так как выглядит данная сперма неоднородной, а участки обладают большой плотностью и насыщенным оттенком и также замедляют скорость движения сперматозоидов. Данное изменение спермы, приводящие к бесплодию, являются следствием воспалительного заболевания малого таза и гормональных нарушений в организме.
Большое число лейкоцитов предупреждает о воспалительных процессах в урогенитальном тракте.
Также при обследовании требуется консультация уролога для выявления следующих заболеваний: везикулита, простатита и эпидидимита.
Диагностика
Чтобы узнать, лечится ли мужское бесплодие, необходимо пройти полное обследование половой системы. После консультации с врачом и первичного осмотра пациент проходит обязательные диагностические тесты – спермограмму и анализ крови на гормоны. Дополнительные процедуры (УЗИ органов малого таза, дуплексное сканирование сосудов) назначают по мере необходимости.
Спермограмма – основной тест на фертильность. Для подтверждения достоверности ее следует повторить 2-3 раза, соблюдая обязательное требование к подготовке: воздержание от половых контактов и мастурбации на 2–3 дня (но не более 5 дней).
Базовые показатели:
- Объем – 2-5 мл (чайная ложка). Снижение значения говорит о гипофункции половых желез. Объем спермы менее 2 мл сводит вероятность зачатия к минимуму.
- Кислотно-щелочной баланс влияет на подвижность сперматозоидов. Нормальное значение – pH 7,2–8. В кислой среде спермии теряют подвижность и быстро погибают.
- Вязкость – не более 20,0 мм (в идеале – 5,0 мм). Слишком вязкая сперма не позволяет гаметам продвигаться в нужном направлении.
- Период разжижения – до 60 минут.
- Общее количество сперматозоидов в эякуляте – не менее 60 млн.
- Количество в 1 мл – не менее 20 млн.
Подвижность спермиев определяет их способность благополучно преодолеть цервикальный канал и достичь яйцеклетки. Для этого их движения должны быть достаточно быстрыми и направленными по прямой. Это свойственно далеко не всем сперматозоидам, поэтому при оценке подвижности принято использовать специальную градацию:
- Категория А – абсолютная норма: спермии движутся быстро и по прямой траектории.
- Категория В – движутся по прямой траектории, но с меньшей скоростью.
- Категория С – двигаются быстро, но не по прямой (совершают вращательные движения на месте или по кругу). Такие гаметы имеют мало шансов достичь яйцеклетки. Причина патологии в нарушении строения шейки или хвоста сперматозоида.
- Категория D – полностью неподвижные клетки.
В эякуляте здорового мужчины концентрация клеток категорий А и В должна составлять не менее 50%, из них категории А – не менее 25%. При снижении данного показателя ставят диагноз астенозооспермия (70% случаев мужского бесплодия). Если подвижные спермии отсутствуют, ставят диагноз некрозооспермии.
На заметку! С 2010 года ВОЗ использует альтернативную систему градации половых клеток: прогрессивно-подвижные сперматзоиды, непрогрессивно-подвижные (двигаются по кругу малого радиуса) и неподвижные. Согласно этой системе, в спермограмме здорового мужчины должно наблюдаться не менее 40% подвижных в целом и не менее 32% прогрессивно-подвижных сперматозоидов.
Морфология половых клеток:
- Уровень нормальных сперматозоидов – 50%. Снижение значения приводит к тератозооспермии.
- Незрелые спермии – не более 4% от общего числа. Их количество зависит от частоты половых контактов. При слишком активной половой жизни сперматогенез не успевает восполнять количество зрелых сперматозоидов, что приводит к снижению их общего количества и повышению процента незрелых спермиев.
- Лейкоциты – не более 1 млн в 1 мл и не более 1-2 в поле зрения микроскопа. Превышение значения свидетельствует о наличии воспалительного процесса.
- Эпителиальные клетки – допустимы единичные включения.
- Наличие агглютинации – в норме отсутствует. Наличие агглютинации резко снижает подвижность сперматозоидов и вероятность зачатия.
- Эритроциты – в норме отсутствуют.
Показатели спермограммы изменчивы. Для подтверждения их достоверности следует проводить 2–3 повторных тестирования с перерывом в 14 дней. Соответствующий диагноз будет установлен только после неоднократного подтверждения изменений.
Некоторые виды лечения и системные патологии
Определённые виды терапии негативно отражаются на мужской репродуктивной системе. В частности, бесплодие могут спровоцировать такие факторы:
- гормонтерапия;
- транквилизаторы;
- нитрофураны;
- лучевая терапия;
- анаболические стероиды;
- химиотерапия;
- сульфаниламиды;
- гипотензивные средства;
- наркотики.
Такие системные патологии, как бронхиальная астма, диабет, туберкулез, цирроз печени и т.д. также негативно влияют на мужскую фертильность.
Внешние причины бесплодия
К ним относят:
- употребление алкогольных напитков,
- курение,
- наркотические вещества,
- экологию,
- действие пестицидов,
- нехватку некоторых витаминов или минералов,
- частое посещение бани, общее перегревание организма,
- чрезмерно тяжелые физические нагрузки в ходе спортивны тренировок,
- хроническое отравление тяжёлыми металлами, вредными парами,
- ионизирующее облучение.
Лечение мужского бесплодия травами
Лечится ли бесплодие у мужчин травами? Травы могут быть рекомендованы врачом в составе комплексной терапии бесплодия. Широко используется с этой целью ятрышник. Клубни ятрышника растирают в порошок, на 10 г порошка берут 250 мл воды и кипятят 5-10 минут. Полученный отвар принимают по 1-2 ст. ложки 3-4 раза вдень.
Но чаще всего, лечение мужского бесплодия травами проводится в виде препаратов. Так, препарат растительного происхождения Спеман содержит: порошок клубней ятрышника мужского, семена астерканта, семена латука, экстракт плодов якорцев, экстракт корней аргиреи, порошок семян бобов бархатных. Препарат применяется по рекомендации врача.
Норма
Главная половая клетка мужчины – сперматозоид. Спермий несет в себе генетическую информацию отца. Она сосредоточена в головке сперматозоида. Хвостик помогает клетке двигаться, чтобы она могла достичь яйцеклетки.
Молодые сперматозоиды зарождаются в яичках. Этот процесс начинается в период полового созревания у мальчиков и продолжается на протяжении всей жизни представителя сильного пола. Из яичек молодые сперматозоиды попадают в семенные протоки – канальца, и в момент эякуляции зрелые клетки смешиваются с семенной жидкостью, с секретом предстательной железы и попадают в половые пути женщины.

Семенные канальца очень длинные. Практически неподвижным половым клеткам приходится проходить по ним долго: около 2-3 месяцев. За это время они успевают созреть. Завершающая стадия созревания половые клеток проходит в придатках яичек.
В эякуляте здорового мужчины всегда присутствуют и живые, и мертвые сперматозоиды, и подвижные, и малоподвижные клетки
Важно, чтобы соотношение здоровых и сильных сперматозоидов было достаточным для оплодотворения, ведь доберутся до яйцеклетки только самые выносливые экземпляры
Клеткам мало выработаться – им нужно еще созреть, проходя по канальцам, а также получить доступ к секреторным продуктам мужского организма. Мужское бесплодие обычно делится на три больших вида:
- секреторное – связано с нарушениями секреции на любом этапе сперматогенеза;
- обтурационное – связано с непроходимостью одного из участков семявыводящих путей;
- иные формы, связанные с иммунными, аутоиммунными процессами.
Методы лечения мужского бесплодия
В арсенале урологов-андрологов масса медикаментозных и хирургических методов, которые позволяют восстановить репродуктивную функцию у мужчины.
Хирургическое лечение
При обтурации семявыносящих каналов оценивается локализация и протяжённость спаек. Их удаляют хирургическим путём – либо иссекают непроходимый участок, либо формируют новый проток, накладывая анастомозы – соединения между каналами.
Операция при варикоцеле позволяет улучшить кровоснабжение яичек и, как правило, завершается восстановлением секреции сперматозоидов. Для коррекции врождённых аномалий, например, для формирования наружного отверстия, показана пластика головки члена.
Медикаментозное лечение
При нарушениях сперматогенеза на фоне половых инфекций назначается антибактериальная терапия. Лечение может занять несколько недель. Положительным результатом считается отсутствие инфекционных агентов в мазке, улучшение показателей спермы. Если прогресса не наступает, пациенту назначат гормоностимулирующие препараты
Отдельное внимание уделяется нормализации питания, режима работы. Продолжительность гормонотерапии не менее 9 месяцев
Искусственная инсеминация
Когда традиционные методы лечения мужского бесплодия заведомо неэффективны, рекомендуется прибегнуть к искусственной инсеминации. Такой способ зачатия показан не только при иммунологической несовместимости партнёров, но и при эректильной дисфункции, тяжёлых формах олигозооспермии – «дефиците» сперматозоидов в эякуляте.
К репродуктивным технологиям по искусственной инсеминации и оплодотворению обычно прибегают на финальном этапе лечения, когда другие методы не дали положительного результата.
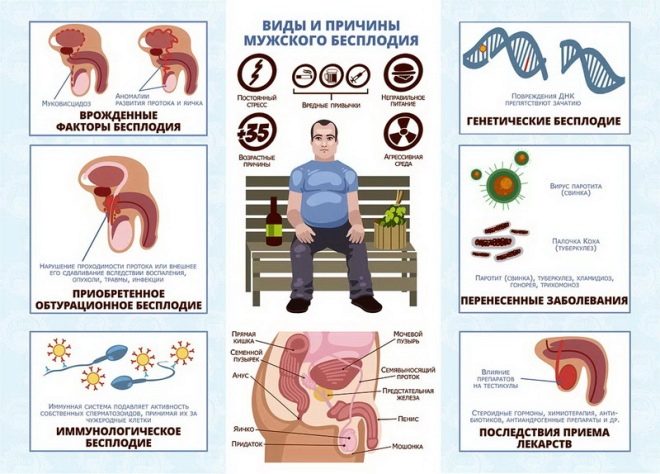
Причины мужского бесплодия
«Сегодня о бесплодии можно говорить, если беременность не наступила в течение двух лет регулярных сексуальных контактов без использования контрацептивов. По статистике, пара оказывается бесплодной чаще по вине мужчины, чем женщины. Показатели сперматогенеза у мужчин ухудшаются во всем мире, не только в России. За последние 50 лет концентрация сперматозоидов в семенной жидкости у здоровых мужчин снизилась в 2 раза.
Причин тому масса:
- ухудшение экологии;
- появление новых химических соединений, негативно влияющих на репродуктивную систему мужчины;
- работа на вредном производстве (в горячих цехах, с СВЧ-полями, источниками радиоактивного излучения);
- прием различных лекарственных препаратов (в том числе гормональных), наркотиков;
- лучевая терапия; отравление; недостаточное питание, ограничение потребления белков, незаменимых аминокислот, витаминов А, Е, С, групп В, Р;
- злоупотребление алкоголем;
- курение.
| Эндокринные нарушения | 19% случаев | Сбои в гормональном фоне — одна из самых частых причин гибели сперматозоидов и отказа семенников производить новые |
| Варикоцеле | 12% случаев | Расширение сосудов в яичках и семенном канатике приводит к повышению комфортной для развития сперматозоидов температуры 34°С. Это чревато повреждением и гибелью семени |
| Врожденные аномалии | 12% случаев | Генетические патологии, перекручивание и неопущение яичек приводят к нарушению развития детородной функции. Исправить ситуацию можно в первые недели после рождения мальчика |
| Инфекционные заболевания | 10% случаев | Заболевания, передающиеся половым путем (хламидиоз, гонорея, трихомониаз и др.), безусловно, на первом месте по уровню опасности. Но и другие инфекции, такие как бруцеллез, паротит (свинка), могут приводить к повреждениям производящих сперматозоиды клеток |
| Воспаления простаты и мочеточников | 9% случаев | |
| Причины сексуального характера | 5% случаев | преждевременная эякуляция, недостаточная эрекция или ее отсутствие. Для решения подобных проблем лучше обращаться не к андрологу, а к сексологу |
| Новообразования в яичках | 3% случаев | как доброкачественные, так и злокачественные, нарушают потенцию |
К менее распространенным причинам патологии могут относиться:
- снижение общего иммунитета
- прием антибиотиков и других лекарств
- психогенные факторы.
Тесное белье, любовь к горячей бане, активные занятия спортом также могут привести к потере жизнеспособности сперматозоидов.
Ведь строго говоря, бесплодие — это не болезнь, а результат аномалий развития, перенесенных заболеваний или воздействия факторов внутренней или внешней среды.
Если мужчина формально здоров, а качество спермы у него не очень, возникает вопрос, а все ли так хорошо, как кажется на первый взгляд. Ради будущего ребенка, по меньшей мере, стоит отказаться от вредных привычек, а возможно, поменять и образ жизни.
Первым шагом для мужчины, решившего выяснить, все ли у него в порядке с возможностью оплодотворения, должен стать:
- визит к андрологу
- и сдача семенной жидкости для специального исследования — спермограммы.
Квалифицированных специалистов, умеющих правильно оценить качественные параметры половых клеток, к сожалению, очень мало, поэтому надо найти хороший профильный медцентр.
Мужское бесплодие
Под мужским бесплодием принято понимать такое состояние мужского организма, при котором зачатие ребенка невозможно. Различают три разных вида мужского бесплодия: секреторное, обтурационное, иммунологическое. О бесплодии у мужчин речь идет тогда, если у женщины проблемы отсутствуют, а у мужчины имеют место нарушения оплодотворяющей способности спермы, или есть патология сексуальной функции либо функции семяизвержения.
Если у мужчины диагностируется секреторная форма бесплодия, то проблема состоит в том, что вследствие разных причин яички неспособны вырабатывать подвижные здоровые сперматозоиды, концентрация которых будет достаточной для того, чтобы оплодотворить яйцеклетку. Подобная патология возникает у мужчины из-за нарушений гормонального характера, перекрута яичка, генетических причин, водянки яичка. Также подобное явление могут спровоцировать хронические недуги, болезни половых органов и др. Кроме того, среди факторов, которые могут стать причиной данного вида бесплодия у мужчин, определяют авитаминоз, белковую недостаточность пищи, травмы яичек, некоторые профессиональные факторы.
При обтурационной форме мужского бесплодия в мужском организме присутствует препятствие, не позволяющее свободно попадать сперматозоиду из яичек в мочеиспускательный канал. В качестве такого препятствия могут выступать спайки после инфекции либо воспаления, послеоперационные рубцы, отсутствие или сужение участка семявыносящего тракта, наличие опухоли или кисты половых органов или тех органов, которые расположены рядом.
Если имеет место иммунологическая форма мужского бесплодия, то в данном случае ее развитию, как правило, предшествует травма яичка. В мужском организме происходит выработка антител к ткани яичек. После травмы ткань яичек и иммунная система человека соприкасаются, вследствие чего происходит восприятие яичек иммунитетом как чужеродных тел.
В процессе диагностики мужского бесплодия врач проводит общий осмотр и опрос пациента. После этого с помощью лабораторных анализов оценивается уровень гормонов в крови, проводится спермограмма (то есть анализ эякулята). Также в процессе диагностики мужчине назначается УЗИ половых органов, а в некоторых случаях назначается проведение МАР-теста.
Спермограмма позволяет определить следующие нарушения: низкую концентрацию сперматозоидов, отсутствие сперматозоидов в эякуляте, низкую подвижность сперматозоидов либо полное отсутствие подвижных сперматозоидов, уменьшение нормальных форм сперматозоидов.
Основные причины мужского бесплодия
Причины бесплодия мужчин относительно женских скудны. Но стоит отметить, что некоторые могут не подвергаться лечению.
Какие же выделяют причины бесплодия мужского населения.
Инфекционные заболевания
Венерические заболевания становятся главной причиной бесплодия мужского населения. Воспаление и патогенные микроорганизмы негативно влияют на функционирование половых органов и качество спермы.
Воспаление
Простатит и бесплодие связаны и появление одного практически всегда свидетельствует о наличие другого. Из-за воспалительного процесса снижается качество сперматозоидов. Их подвижность стремится к нулю, а скорость прямо пропорциональна количеству воспалительного инфильтрата. Снижение скорости значительно снижает шансы на зачатие.
Травмирование и опухолевый процесс
Повреждение яичек или наличие злокачественной опухоли в них ведет к бесплодию. Однако существуют причины, которые спустя время влияют на процесс оплодотворения. К таким симптомам можно отнести эпидемический паротит, который был перенесен в детстве.
Нарушения гормонального фона
Симптомы нарушения баланса гормонов в организме часто проявляются в возрасте. Особенно это выражено после 40 лет. Причиной бесплодия является снижение выработки тестостерона. Данный гормон отвечает за эрекцию, продукцию и выбрасывание спермы.
Патология половых органов
Патология может быть причиной как внутренней, когда нарушаются процессы образования спермы, ее выведение, так и внешней, когда патология не позволяет полноценно совершать половой акт. Для мужского населения эта проблема очень болезненная, и многие сами отказываются от секса. Внешняя патология связана с неправильным развитием внешних половых органов, а внутренняя – внутренних.
Употребление алкоголя и курение
Любые вредные привычки отрицательно сказываются на качестве спермы. Главным ухудшением будет снижение скорости передвижения сперматозоидов. Данный признак является главным в процессе оплодотворения.
Повышенная температура
Научно доказано, что повышенная температура окружающей среды отрицательно сказывается на процессе образования сперматозоидов. Поэтому стоит отказаться от бань и саун на период зачатия.
Стрессовые ситуации
Для мужского организма стресс является обыденным, однако даже он может быть причиной бесплодия. Поэтому стоит уменьшить влияние негативных эмоций и стрессовых факторов на период зачатия. Любому мужчине репродуктивного возраста стоит воздержаться от стресса, так как он способен отрицательно влиять на процессы и качество образования спермы.
Токсические вещества
К сожалению, сегодня окружающая среда сильно загрязнена. Поэтому стоит снизить количество поступаемых вредных веществ в организм через легкие и кожу. Для этого стоит избегать контактов с вредными факторами. К факторам также относится угарный газ, бензин.
Нарушения, которые приводят к бесплодию:
- нарушение выработки сперматозоидов;
- нарушение скорости движения сперматозоидов, то есть нарушается перемещение в матку;
- неспособность сперматозоидов проникнуть сквозь оболочки яйцеклетки и оплодотворить ее;
- другие факторы, оказывающие негативные влияния.
Результатом этого является невозможность оплодотворения, а значит, вынашивания женщиной ребенка.
Функционирование мужской репродуктивной системы
Спермий, или сперматозоид, – мужская половая клетка (гамета), которая несет генетическую информацию о мужчине. Формирование гамет происходит в тестикулах (яичках), откуда они проникают в придатки по извилистым канальцам. Именно там происходит дозревание спермиев. В момент семяизвержения они проникают во влагалище и движутся в направлении фаллопиевых (маточных) труб.
Мужской фактор бесплодия в половине случаев связан с изменениями в эякуляте (сперме). Иногда спермиев очень мало или они малоактивны, чтобы достичь яйцеклетки и оплодотворить ее. В 35% случаев семяизвержения не происходит из-за сужения семявыводящих канальцев.
Бесплодие у мужчин — симптомы
Как правило, при бесплодии у мужчин симптомы отсутствуют. Мужчина чувствует себя совершенно здоровым, он может вести половую жизнь и не подозревает о проблеме. Выясняется это случайно. Таким образом, основным симптомом бесплодия является отсутствие беременности у женщины при условии регулярной половой жизни в течение года.
При наличии далеко зашедших заболеваний наиболее явные объективные симптомы бесплодия у мужчин:
— проблемы во время полового акта;
— задержка или недостижение оргазма;
— боли в паху;
— отёк яичек;
— уменьшение волосяного покрова (свидетельствует о гормональных нарушениях, что тоже может быть причиной бесплодия).
Различают несколько видов бесплодия у мужчин:
— секреторное;
— обтурационное;
— иммунологическое;
— относительное.
1. Секреторное бесплодие — самая частая форма мужского бесплодия. В этом случае происходит недостаточная выработка яичками сперматозоидов, или они малоподвижны.
2. Обтурационное — может быть результатом кисты, рубца или опухоли, которые являются препятствием для выделения спермы.
3. Иммунологическое — вызывается развитием аутоиммунного процесса, причины могут быть любые, в том числе и травмы.
4. Относительное бесплодие — самая малоизученная форма. Этот диагноз выставляется, когда при обследовании не обнаружено никаких отклонений, но беременность не наступает. Считается, что наиболее вероятной причиной является стресс.
Проявления при разных патологиях
Гормональный дисбаланс
Сбой в гормональном фоне заключается или в патологически недостаточном для мужчины количестве гормонов: тестостерона, фолликулостимулирующих (ФСГ) и лютеинизирующих гормонов (ЛГ), или наоборот — в чрезмерном, на примере пролактина. Результат этому — бесплодие. Полноценная выработка сперматозоидов в этом случае становится невозможной, так как именно эти гормоны напрямую влияют на весь процесс сперматогенеза.
Аналогично пагубно на мужской фертильности отражаются гипотиреоз щитовидной железы и врождённая гиперплазия надпочечников.
Характерные признаки для мужского гормонального бесплодия такие:
- вторичные половые признаки полностью или частично отсутствуют;
- количество сперматозоидов по норме на 1 мл (от 15 млн.) недостаточное;
- сперматозоиды малоподвижны;
- значительно снизилось либидо;
- недоразвитые яички;
- гинекомастия (увеличение размера груди);
- импотенция.
Заболевания, передающиеся половым путём
Большое количество лейкоцитов, обнаруженных при спермограмме, говорит об инфекциях, передающихся половым путём (ИППП). Подразумеваются:
- Цитомегаловирус.
- Трихомониаз.
- Сифилис.
- Микоплазмоз.
- Хламидиоз.
- Гонорея.
- Инфекции мочевого канала.
Патогенные микроорганизмы провоцируют бесплодие таким образом:
- создают закупорку семявыводящих каналов;
- прикрепляются к сперматозоиду и существенно тормозят его передвижение;
- вызывают эпидидимит (воспаление придатка яичка);
- сужают семявыносящий проток и уретру.
В результате появляются такие симптомы:
- Образование сперматозоидов проходит в патологической форме.
- Блокируются семявыносящие пути.
- Бактериальная интоксикация своим пагубным влиянием изменяет форму, количество и подвижность сперматозоидов.
Эректильная дисфункция
Это та самая импотенция, которая не позволяет полноценно осуществить половой акт. Если даже либидо не утрачено, — эрекция нестабильная или очень слабая, или отсутствует полностью. Полноценный выброс эякулята, соответственно, невозможен, и прямая связь с бесплодием очевидна.
Причин для эректильной дисфункции множество: от психологических до органических. Поэтому восстановление фертильности всегда зависит от результатов лечения импотенции.
Предлагаем посмотреть видео с описанием эректильной дисфункции:
Воспалительные заболевания репродуктивных органов
Из этой группы наибольшую угрозу для развития бесплодия представляют:
- орхит (воспаление яичка);
- простатит (воспаление предстательной железы);
- везикулит (поражение семенных пузырьков);
- эпидидимит (воспаление придатка яичка).
На качестве спермы и фертильности мужчины эти заболевания отражаются следующим образом:
- Количество эякулята значительно сокращается.
- Сперматозоиды малоподвижные.
- Нарушена целостность и форма.
- Сильно сужаются семявыводящие протоки.
- Цвет спермы приобретает или жёлто-зеленоватый, или тёмно бурый оттенок.
- Происходит преждевременная эякуляция.
Как проверить мужчину на бесплодие
Мужчины с репродуктивными расстройствами обследуются в центрах планирования семьи. Диагностика и терапия бесплодия проводится урологом-андрологом или репродуктологом.
Лабораторные анализы
Чтобы узнать причину бесплодия, проводят несколько лабораторных тестов. По результатам обследования определяют корректность работы яичек, качество эякулята.
Как определить бесплодие у мужчин:
- Спермограмма – анализ эякулята, в ходе которого определяют количество спермиев, их активность, вязкость и уровень pH семенной жидкости. В зависимости от типа патологии спермы, определяют подходящую тактику лечения.
- МАР-тест – анализ на антиспермальные антитела к половым клеткам. Применяется для выявления у мужчин аутоиммунного бесплодия.
- Тест на гормоны – определение концентрации тестостерона в крови. Если его слишком мало, это указывает на патологии яичек.
Здоровый сперматозоид обладает высокой активностью, благодаря чему легко достигает маточных труб, где его ждет яйцеклетка.

При отсутствии болезней у мужчины проводят посткоитальный тест на совместимость партнеров. Если спермии не преодолевают слизь в шейке матки, говорят о несовместимости супругов.
Аппаратные исследования
Проверка на бесплодие предусматривает инструментальное обследование репродуктивных органов у мужчины:
- УЗИ мошонки – оценка состояния половых желез, семенных протоков;
- ТРУЗИ (трансректальное УЗИ) – выявление патологий предстательной железы;
- биопсия яичек – забор образцов тканей через прокол в мошонке для выявления злокачественных опухолей.
От качества проведения тестов зависит правильность постановки диагноза, что сказывается на стратегии лечения. В зависимости от причины снижения фертильности, назначают консервативную терапию или хирургическое вмешательство.