Легочное сердце. причины, симптомы, признаки, диагностика и лечение патологии
Содержание:
Профилактические мероприятия
Для предотвращения сочетанной сердечно-легочной патологии надо выполнять следующие рекомендации:
- отказаться от курения;
- избегать переохлаждения дыхательных путей в зимнее время года;
- убрать профессиональную вредность, связанную с вдыханием пыли и токсичных веществ;
- своевременно лечить болезни дыхательной системы, не допуская формирования хронической патологии;
- в полном объеме проводить профилактику тромбоэмболии;
- вести активный образ жизни, заниматься физкультурой;
- бороться с лишним весом, не допуская ожирения.
При любом варианте легочного сердца крайне сложно дать благоприятный прогноз на выздоровление. Острая правожелудочковая недостаточность на фоне тромбоэмболии в 40% случаев заканчивается гибелью человека. Хронические формы синдрома позволяют оттянуть печальный исход на несколько лет (5-летняя выживаемость составляет около 30%). Ребенок с врожденными пороками сердца и легочной гипертензией имеет мало шансов на выживание. Поэтому оптимальным выходом является строгое соблюдение профилактических рекомендаций и регулярное обследование у врача.
Особенности диагностики
При возникновении двух-трех симптомов из вышеперечисленных, необходимо немедленно обратиться к врачу. Диагностика и лечение легочного сердца обычно предполагают целый комплекс мер. Постановка диагноза происходит следующим образом:
Выслушиваются жалобы больного.
Изучение семейного анамнеза на основании заболеваний родственников и наличия в роду внезапных летальных исходов, заболеваний сердечно-сосудистой системы острого и хронического характера.
Постановка первичного диагноза. Для этого необходимо тщательно обследовать пациента: измерить артериальное давление в состоянии покоя несколько раз, прослушать сердце и легкие на предмет хрипов и шумов. Обычно на этом этапе у врача присутствуют подозрения на атеросклероз, гипертрофические изменения в миокарде, правожелудочковую недостаточность.
По итогам проведения общего анализа выявляется наличие в организме воспалительных процессов. Также удается установить действительную причину болезни с оценкой вероятных осложнений. Если же патологический процесс имеет стремительное развитие, то показатели крови могут не выходить за пределы нормы.
Сдача крови на биохимию. Позволяет определить уровень глюкозы и холестерина, а также триглицеринов. Подобные тесты выполняются для получения сведений о возможном поражении сосудов, сбоях в функции печени и исключения некоторых видов осложнений.
Сдача анализа мочи.
Исследование газового состава крови и ее водородного показателя, благодаря которому удается выявить ацидоз.
Выполняется коагулограмма, позволяющая провести исследование показателей свертываемости крови.
ЭКГ. Процедура позволяет выявить общую картину заболевания. Определенной сложностью диагностики данного недуга на эхокардиографии является сходство его симптомов с инфарктом
Поэтому очень важно проводить комплексное обследование. К примеру, инфаркт исключается в случае отсутствия в крови тропонинов (белки, возникающие вследствие гибели сердечных клеток).
При симптомах тромбоэмболии легочной артерии должна выполняться ангиография сосудов, что позволит выявить место положения тромбов
Подобные сведения очень важны для проведения операции по удалению сгустков крови.
Рентген позволяет выявить патологию в острой форме.
Компьютерная томография используется для получения объемных изображений легочных тканей и сведений о локализации патологических очагов. Существенным недостатком этой методики является высокая лучевая нагрузка, приходящаяся на организм.
Эхокардиография позволяет оценить сократительную функцию органа и выявить гипертрофические изменения миокарда.
Радиоизотопный метод необходим для определения острого легочного сердца.
Причины и диагностика хронической формы заболевания
Хроническое легочное сердце могут вызывать 3 группы болезней.
К I группе относят патологии, которые поражают бронхолегочную систему. Это бронхиальная астма, бронхит, пневмокониоз, фиброз, муковисцидоз, альвеолярный микролитиаз, беррилиоз, гипоксемия и т. д.
II группу составляют болезни, приводящие к нарушению вентиляции из-за изменений подвижности грудной клетки. Это нервно-мышечные заболевания хронического характера, нарушения осанки, деформации грудной клетки, синдром Пиквика, торакопластика и т. д.
К III группе относятся процессы, которые поражают сосуды легких. Это тромбоз легких, узелковый периартериит, легочная гипертензия, аневризмы и опухоли средостения, сдавливающие вены и легочные артерии.
Хроническая форма заболевания диагностируется на основании жалоб пациента и анамнеза болезни. Пациент осматривается специалистом, который определит сердечные шумы, хрипы в легких, измерит уровень артериального давления. Обязательными методами диагностики являются: электрокардиография (ЭКГ), эхокардиография (ЭхоКГ), рентгенография легких.
Проводится общий и биохимический анализы крови, определение газов крови, исследование мочи.
При проведении рентгенологического исследования выявляются признаки гипертензии в системе легочной артерии, увеличение объема правого желудочка, расширение верхней полой вены.
Патогенез и патанатомия
Острое лёгочное сердце
В развитии острого лёгочного сердца имеют значение заболевания малого круга кровообращения, приводящие к распространённому сужению лёгочных сосудов и развитию бронхоспазма, падению давления в большом круге кровообращения, нарушения соотношения вентиляции и газообмена. Указанные выше механизмы в конечном итоге способствуют повышению артериального давления в малом круге кровообращения и перегрузке правых отделов сердца. При этом могут возникать повышение проницаемости лёгочных капилляров, выход жидкости в альвеолы, межклеточное пространство с развитием отёка лёгкого.
Хроническое лёгочное сердце
В основе развития хронического лёгочного сердца лежит гипертензия малого круга кровообращения вследствие патологических процессов в лёгких. При обструктивных процессах вследствие нарушения бронхиальной проходимости становится неравномерной альвеолярная вентиляция, нарушается газообмен и снижается содержание кислорода в альвеолярном воздухе (альвеолярная гипоксия), что также способствует нарушению снабжения тканей кислородом.
По мере прогрессирования у больных лёгочным сердцем наступают сдвиги кислотно-щелочного состояния, которые первоначально компенсированы, но в дальнейшем может наступить декомпенсация нарушений. Основными признаками лёгочного сердца являются увеличение размеров правого желудочка и изменения в крупных сосудах малого круга в виде переразвития мышечной оболочки, сужения просвета с последующим склерозированием. В мелких сосудах нередко обнаруживаются множественные тромбы. Со временем в увеличенном и изменённом миокарде развиваются дистрофические и некротические изменения.
Механизм развития легочного сердца
Когда подтверждается легочное сердце, что это такое, понять сложно. В настоящее время патогенез этого синдрома изучен недостаточно хорошо. Считается, что сначала наблюдается значительное повышение легочного сосудистого сопротивления, а также нагрузки на правый желудочек. Это становится причиной гипертрофии тканей сердца.
Несмотря на то что этот компенсаторный процесс позволяет нормализовать общее состояние, поверхность сердца и его более глубокие структуры разрушаются, таким образом, повреждения становятся необратимыми. Если синдром легочного сердца развивается на фоне аутоиммунного заболевания, повышение давления в артериях малого круга является следствием органического сужения просветов кровеносных сосудов на фоне воспалительной инфильтрации. При системном васкулите возможно повышение давления в малом круге из-за зарастания их просвета.

В медицине регулярно проводятся различные исследования, доказавшие влияние артериальной гипертензии на данную болезнь. Заболевание может развиваться по двум механизмам: анатомическому и функциональному. Это разграничение помогает сделать грамотный прогноз на выздоровление.
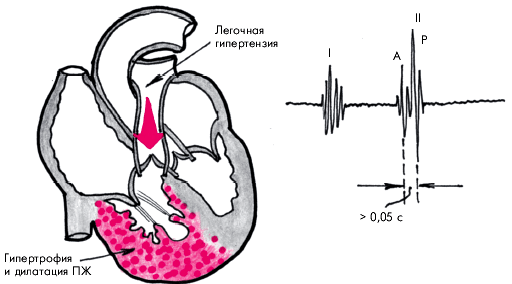 Механизм функционирования легочного сердца
Механизм функционирования легочного сердца
Анатомический механизм легочного сердца отличается меньшим количеством сосудов, входящих в сеть легочной артерии. Изменения наблюдаются из-за отмирания капилляров, тромбоза вен, повреждения альвеол. Начало заболевания можно диагностировать при поражении пяти процентов мелких сосудов. Изменения в размере сердечной мышцы начинаются при 15% пораженных сосудов.
Функциональные механизмы легочного сердца заключаются в изменении объема кровотока
Медики обращают внимание на то, что когда кровоток увеличивается, то растет давление. В таком случае наблюдается кислородное голодание, включается рефлекс Эйлера-Лильестранда, когда капилляры сужаются
Когда кислород вновь поступает в организм, то мелкие сосуды реагируют расширением.
При гипоксии организм человека усиленно синтезирует сосудосуживающие вещества – гистамин, молочную кислоту, серотонин. Они способствуют легочной гипертензии.
Повышению вязкости крови также способствует гипоксия. Кровоток замедляется, увеличивается синтез тромбоксана.
Классификация
Общепринятыми являются несколько вариантов классификации легочного сердца.
В зависимости от быстроты проявления симптомов легочное сердце бывает:
- Острым. Болезнь развивается моментально, буквально за минуты.
- Подострым. Развитие патологии продолжается от нескольких дней до нескольких недель.
- Хроническим. Человек болеет годами.
Острую форму патологии может спровоцировать тромбоэмболия легочной артерии, которую, в свою очередь, вызывают заболевания сосудов, нарушения в системе свертывания, ИБС, ревматические поражения миокарда и другая патология сердечно-сосудистой системы. В последнее время увеличивается частота возникновения именно этого вида болезни.
Хроническая патология может развиваться несколько лет. Вначале у больного появляется недостаточность, которая компенсируется за счет гипертрофии, а затем, с течением времени, происходит декомпенсация, характеризуемая дилатацией (расширением) правых отделов сердца и вторичным нарушением кровообращения в органах. Развитию хронической болезни способствуют частые бронхиты и пневмонии.
В зависимости от этиологии различают следующие виды заболевания:
- Васкулярный. Данный вид легочного сердца возникает в результате нарушений в сосудах легких. Это наблюдается при васкулитах, тромбозах, легочной гипертензии и других сосудистых патологиях.
- Бронхопульмональный. Появляется у пациентов, страдающих болезнями бронхолегочной системы. Такой вид легочного сердца встречается при туберкулезе, хроническом бронхите, бронхиальной астме.
- Торакодиафрагмальный. Появлению этого вида патологии способствуют болезни, влияющие на вентиляцию легких: плевральный фиброз, кифосколиоз, болезнь Бехтерева, синдром Пиквика и другие. В результате этих недугов нарушается подвижность грудной клетки.
В зависимости от компенсации болезнь бывает:
- Компенсированной;
- Декомпенсированной.
Причины появления легочного сердца
Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.
По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
Этиология этого состояния изучена достаточно хорошо. Некоторые болезни сердечно-сосудистой и дыхательной системы могут спровоцировать легочное сердце. Кроме того, аутоиммунные отклонения приводят к появлению патологии. Причины острой, подострой и хронической формы легочного сердца несколько различны.
- пневмоторакс;
- тромбоэмболия;
- приступы астмы;
- обширные пневмонии.
К главным предрасполагающим факторам развития этой формы относятся:
- легочные васкулиты;
- рецидивирующая эмболия;
- гипертензия;
- фиброзирующий альвеолит;
- лимфогенный канцероматоз;
- онкологические процессы с метастазами;
- тяжелая бронхиальная астма;
- гипервентиляция.
Хронический вариант синдрома встречается очень часто. Это состояние может сопровождать самые разнообразные тяжелые заболевания. К главным причинам формирования хронического легочного сердца относятся:
- гипертензия;
- рецидивирующая тромбоэмболия;
- артериит;
- астма;
- эмфизема;
- хирургическое удаление части легкого;
- хронический бронхит;
- саркоидоз;
- туберкулезное поражение;
- пневмосклероз;
- гранулематоз;
- фиброзы;
- рестриктивные процессы;
- множественные кисты;
- травмы;
- заболевания позвоночника, сопровождающиеся деформацией;
- патологическое ожирение;
- спайки плевры.
Существует ряд факторов, которые способствуют развитию легочного сердца, при тех или иных серьезных аутоиммунных, сердечно-сосудистых и бронхиальных заболеваниях. Ухудшить положение и спровоцировать развитие такого осложнения могут вредные привычки, в том числе курение, пристрастие к алкоголю и наркотикам.
Приступ сердечной астмы лечение медикаментами и народными средствами, прогноз
После того как приступ сердечной астмы будет устранен и больной будет доставлен в больницу, лечение проводиться при помощи нитроглицерина в инъекционной форме. Он поможет ускорить отток крови от сердца. Помимо этого в вену вводится Фуросемид и Лазикс. Данные препараты выводят жидкость из организма и тем самым способствуют уменьшению объема циркулируемой крови.
Стоит сказать, что эти средства, так же как и Нитроглицерин снижают артериальное давление, поэтому гипотоникам помимо них нужно давать лекарства для повышения тонуса сосудов (Мезатон, Допамин).
Для того чтобы наладить сердечный ритм и улучшить сократительную способность сердечной мышцы, назначается Строфантин. В комплексе с данными препаратами рекомендуется использовать также Эуфиллин — лекарство, которое расслабляет мускулатуру и тем самым улучшает отток крови.
Для устранения тревоги и страха больным могут давать нейролептики (Дроперидол), а для устранения болевых ощущений — наркотические анальгетики (производные морфина). Параллельно с этим проводится также медикаментозное лечение основного заболевания, которое вызвало данную патологию.
Как видно, для лечения сердечной астмы применяются в основном тяжелые медицинские препараты. Именно поэтому проводить лечение должен только врач. Стоит отметить, что сердечная астма не всегда требует госпитализации.
Данные меры необходимы, только если у больного было тяжелое течение приступа сердечной астмы или после устранения приступа пострадавший чувствует себя плохо. Если же сердечная астма проявила себя в легкой форме, больного не нужно госпитализировать, однако ему рекомендуется в самые короткие сроки обратиться к врачу для выяснения и устранения основного заболевания, осложнением которого стала астма.
Лечение медикаментами всегда можно дополнять средствами народной медицины. Так, для снижения нагрузки на миокард больные могут принимать отвар брусники. Для этого нужно 1 ст. л. сухих листьев брусники залить стаканом кипятка. После этого средство должно остыть. Процеженный отвар рекомендуется употреблять по 80 мл 3 раза в сутки за полчаса до еды.
В качестве мочегонного средства можно использовать чай из плодов шиповника. Помимо основного эффекта он насытит организм огромным количеством витаминов и минералов. Для этого нужно измельчить 1 ст. л. плодов растения и поместить их в термос.
После этого в термос заливается крутой кипяток. Настаивать чай следует около 8 часов, после чего его процеживают и употребляют по 150 мл 3 раза в день перед приемом пищи.
Оказать положительное влияние на сердечную мышцу, снизить артериальное давление и уменьшить количество холестерина в крови могут плоды боярышника. Для изготовления лекарства нужно 1 ст. л. сухих плодов растения залить стаканом кипятка. Дать настояться средству в течение часа. Готовый настой употребляют по 2 ст. л. 4 раза в сутки перед едой.
Если сердечная астма сопровождается тревогой и гипертонией можно употреблять отвар пустырника. Для этого нужно 1 ст. л. сухой травы залить стаканом кипятка и поставить все на слабый огонь на 20 минут. По истечении этого времени отвар должен насыться в течение часа. Готовое лекарство употребляют по 1/3 части стакана 3 раза в сутки за 15 минут до еды.
Прогноз сердечной астмы напрямую зависит от патологии, которая ее вызвала. Как правило, он неблагоприятный. Без медицинской помощи существует высокий риск внезапной смерти.
При правильном лечении основного заболевания и соблюдении всех рекомендаций врача можно предупредить приступы сердечной астмы. В некоторых случаях удается добиться улучшения состояния больного и преодоления его работоспособности на несколько лет.
Профилактика сердечной астмы заключается в своевременном лечении ишемической болезни сердца, гипертонии, инфекционно-воспалительных заболевании внутренних органов, ведении здорового образа жизни, а также соблюдении водно-солевого режима.
Рентгенологические методы
1.1.
Рентгенография органов грудной
клетки позволяет:
–
уточнить
характер поражения легких,
–
выявить
рентгенологические признаки увеличения
правых отделов сердца и легочной
гипертензии.
Рентгенографические
признаки ОЛС непостоянны
и малоспецифичны, поскольку даже при
массивных эмболиях легочной артерии
рентгенологические изменения в легких
могут отсутствовать. При ТЭЛА, как одной
из основных причин ОЛС, можно выявить:
–
высокое
и малоподвижное стояние купола диафрагмы
в области поражения легкого вследствие
уменьшения легочного объема в результате
появления ателектазов и воспалительных
инфильтратов;
–
обеднение
легочного рисунка (симптом Вестермарка);
–
дисковидные
ателектазы;
–
инфильтраты
легочной ткани (как проявление
инфаркт-пневмонии);
–
расширение
тени верхней полой вены вследствие
повышения давления наполнения правых
отделов сердца;
–
выбухание
ствола легочной артерии (вторая дуга
по левому контуру сердечной тени).
При ХЛС вследствие
длительного течения заболевания
рентгенологические изменения (признаки
увеличения правых отделов сердца и
легочной гипертензии) выявляются у всех
больных (Рис. 6).
Признаками увеличения
правых отделов сердца являются:
1.
уменьшение ретростернального пространства
(за счет увеличение размеров правого
желудочка),
2.
сужение ретрокардиального пространства
(за счет смещения дилатированным правым
желудочком левого).
Признаками легочной
гипертензии являются:
1.
выбухание ствола легочной артерии в
виде расширения II дуги левого контура
сердца,
2.
обеднение периферического сосудистого
рисунка легких за счет сужения мелких
легочных артерий,
3.
расширение корней легких.
1.2.
Ангиография легочных сосудов
(ангиопульмонография) –
позволяет определить локализацию тромба
при необходимости экстренной эмболэктомии
у больных с ТЭЛА (ОЛС). У больных с ХЛС в
рутинной клинической практике этот
метод исследования не применяется.
1.3.
При рентгенокимографии:
–
в
стадию компенсации ХЛС регистрируется
увеличение амплитуды сокращений и
расширение зон пульсации правого
желудочка и легочного ствола
–
в
стадии декомпенсации ХЛС тень его
расширяется вправо за счет дилатации
правого предсердия, зона пульсации
правого предсердия расширена, зубцы
правого желудочка деформированы,
амплитуда его пульсации снижена
1.4.
Спиральная компьютерная томография
органов грудной клетки (Рис.
7) позволяет выявить:
–
очаговую
или диффузную эмфизему,
–
определить
плотность легочной ткани,
–
размеры
легких и их соотношение во фронтальной
и сагиттальной плоскости,
–
перибронхиальный
и перивазальный склероз,
–
участки
уплотнения легочной паренхимы,
–
фиброз
корней,
–
размеры
и наличие обызвествления лимфоузлов
корней легких и средостения,
–
признаки
гидроторакса даже при минимальном
количестве жидкости в плевральных
полостях,
–
состояние
плевры, ее толщину, наличие плевральных
спаек,
–
визуализировать
тромбы в легочных артериях,
–
для
уточнения диагноза можно дублировать
нативное исследование с внутривенным
контрастированием.
Симптомы
Симптомы легочного сердца зависят от формы патологии. Для острой формы характерны следующие проявления:
- резкая боль за грудиной;
- нарушение частоты дыхания;
- гипотония (низкое давление);
- печеночная боль, тошнота и рвота;
- тахикардия сердца;
- ярко выраженные вены в области шеи;
- синюшность.
Подострая форма характеризуется теми же признаками, что и острая, но проявляется медленнее.
Хроническое течение болезни проявляется следующими признаками:
- дыхание значительно учащается;
- ярко выражена усталость;
- сильными болями в сердце;
- акроцианоз кожи – синюшность;
- отеками конечностей;
- выраженностью вен на шее;
- увеличением количества жидкости в брюшной полости.
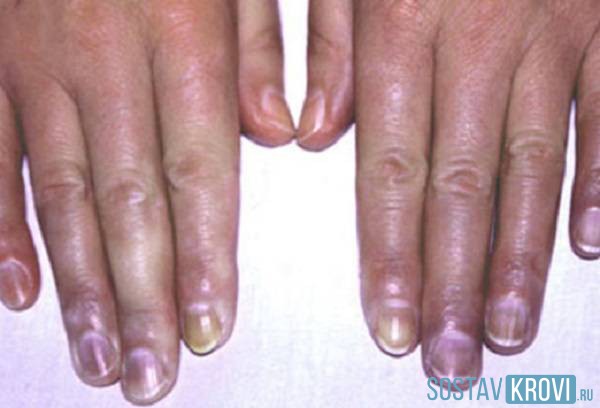 Акроцианоз – симптом легочного сердца
Акроцианоз – симптом легочного сердца