Бронхиальная астма у детей: симптомы и лечение. как распознать заболевание у ребёнка?
Содержание:
Классификация
- Лёгкая форма. Болезнь проявляется очень редко, приступы непродолжительные и легко купируются бронхолитиками. Ночью приступы почти никогда не возникают. Больной хорошо переносит физические нагрузки, а во время ремиссии дыхание совсем не нарушено.
- Среднетяжёлая форма. Приступы бывают не больше раза за неделю, больному неплохо помогают бронхолитики. Во время сна часто начинаются приступы удушья, человек плохо переносит простые физические упражнения. Если лечение проводится не в полном объёме. То даже вне периода обострения дыхание сильно нарушено.
- Тяжёлая форма. Астматические приступы могут быть ежедневными, для купирования необходимо использовать не только бронхолитики, но и гормональные средства. Приступы нередко бывают и по несколько раз в течении ночи. Больной совершенно не может переносить физические нагрузки. При данной форме болезни ремиссии не бывает.
Когда приступ продолжается несколько часов подряд и не прекращается, несмотря на лекарственные препараты, то можно говорить об астматическом статусе. Это состояние требует неотложной госпитализации ребёнка.
Степени тяжести бронхиальной астмы
Виды бронхиальной астмы
Перед тем, как рассматривать лечение БА у детей, необходимо ознакомиться со степенями тяжести этой болезни. Тяжесть заболевания характеризуется частотой приступов.
| Симптомы | Эпизодическая | Легкая | Средней тяжести | Тяжелая |
| Частота симптомов удушья | Реже 1 раза в неделю, приступ короткий | До 1-3 раз в неделю | Каждый день | Постоянно |
| Рецидив | Приступ длится несколько часов или 2-3 дня, во время перерывов самочувствие хорошее, дыхание ровное | Нарушается сон и ограничена двигательная активность | Нарушены сон и ограничена двигательная активность | Частые обострения, сильно нарушают двигательную активность |
| приступы в ночное время | 2 раза за месяц | Более 2 раз за месяц | Более 1 раза за семь дней | Частые |
| ПСВ | Выше 80% | Выше 80% | 80-60% | Ниже 60% |
Почему развивается бронхиальная астма у ребенка?
Хроническое заболевание, характеризующееся воспалением бронхов и выделением слизи, возникает по нескольким причинам. Дети наиболее подвержены проявлениям болезни, так как их дыхательная система еще слабая, воспринимает все раздражители резко и интенсивно реагирует на них. Причинами заболевания являются:
- Пол ребенка – доказано, что мальчики чаще болеют этим заболеванием, так как у них анатомически дыхательные пути уже, чем у девочек. В результате воспаления происходит сужение просвета, и бронхиальный спазм, так как все пути перекрываются воспаленными тканями и слизью.
- Наследственность – если в детстве или во взрослом возрасте хоть один родитель периодически переносит приступ бронхиальной астмы, высокая вероятность возникновения болезни и у ребенка.
- Аллергическое заболевание кого-либо из родственников может послужить началом бронхиальной астмы ребенка. Астматические приступы в первый год жизни возникают из-за пищевой аллергии, с возрастом раздражителями для его иммунной системы являются пыль, лекарства, пыльца трав и цветов, пища, плесень в помещении. Поэтому для профилактики астмы родители маленьких детей убирают из помещения домашних животных, так как аллергены атакуют слабый детский организм.
- Большая масса тела. Бронхиальная астма у детей часто появляется при ожирении или большом весе. Причина в том, что лишние килограммы приводят к высокому расположению диафрагмы, что затрудняет анатомически правильную вентиляцию легких. Ребенок не может вдохнуть «полной грудью», свободно и на весь объем легких набрать воздух. В результате этого дети начинают страдать одышкой, что впоследствии приводит к развитию астмы.
- Частые болезни вирусной этиологии в маленьком возрасте могут привести к этому хроническому заболеванию. Если ребенок часто болеет ОРВИ или бронхитом, возможно, что в скором времени проявятся симптомы бронхиальной астмы. С каждой перенесенной болезнью легкие и бронхи теряют свою функциональность, изменяется структура бронхов. В таком состоянии их легко поражают разные аллергены, обитающие вокруг человека.
- Психоэмоциональные причины – доказано, что ларингические и бронхиальные спазмы могут возникнуть у чувствительных детей, если за 2 часа до сна они испытали сильное эмоциональное потрясение. Когда ребенок переживает разные стрессы постоянно (ссоры в семье, тревогу, страх, напряжение, физические нагрузки, резкое изменение температурного режима, погоды), организм реагирует на это астматическими приступами.
- Ухудшение экологии в месте проживания детей. Значительно ухудшилось качество вдыхаемого воздуха. Вместе с воздухом маленькие жители вдыхают промышленные выбросы, выхлопные газы, продукты горения вредных веществ, бытовые аэрозоли. Это негативно сказывается на функциях бронхов, происходят иммунные нарушения и развитие хронических заболеваний. Вдыхание табачного дыма также отрицательно влияет на иммунитет деток.
- Медикаментозные причины – бронхиальная астма у детей часто проявляется после приема аспирина (ацетилсалициловой кислоты) или каких-либо микстур, капсул, содержащих пищевые красители. Аспирин не является аллергеном для человека, но при его распаде в организме человека на мелкие частицы и после химических реакций некоторые вещества способны вызвать бронхоспазмы.
Важно: В первый месяц после родов большая вероятность того, что болезнь развивается по причине курения мамы в период вынашивания малыша. Также причиной является ее употребление в пищу продуктов, вызывающих аллергию, инфекционные болезни при беременности
Патологии желудочно-кишечного тракта только усугубляют течение бронхиальной астмы. Симптомы и лечение в таком случае будут отличаться от легкой степени заболевания. При поражении кишечника токсинами бактерии всасываются в кровь, это ухудшает состояние и без того слабых бронхов.
Симптомы
Распознать бронхиальную астму на начальном этапе достаточно трудно. Довольно часто родители считают, что у ребенка есть просто аллергия или бронхобструктивный бронхит. В межприступный период порой даже опытный врач часто не может определить астму у ребенка. Дальнейшее развитие болезни проявляется развитием характерных неблагоприятных симптомов, которые должны насторожить родителей.
Для бронхиальной астмы в период обострения характерно:
- Появление одышки. Она носит экспираторный характер. В этом случае заметно затруднен выдох. Проверить наличие одышки можно и в домашних условиях самостоятельно. Об этом свидетельствует учащение количества дыхательных движений за одну минуту более, чем на 10% от возрастной нормы.
- Кашель с трудно отделяемой мокротой. Преимущественно этот симптом беспокоит ребенка днем. Ночью кашель несколько уменьшается. Мокрота при бронхиальной астме достаточно вязкая, «стекловидная». При попытках ее откашлять у ребенка может появиться даже болезненность в грудной клетке.
- Повышенное сердцебиение. Даже при отсутствии физических нагрузок у ребенка появляется тахикардия. Обычно этот симптом связан с одышкой. Чем она более выражена, тем больше нарастает количество сердечных сокращений за одну минуту.
- Появление сухих хрипов при дыхании. При тяжелом течении такие дыхательные шумы становятся слышными со стороны, без применения фонендоскопа. Хрипы- преимущественно сухие и свистящие. Считают, что при бронхиальной астме «в груди играет гармошка».
- Появление коробочного звука при проведении перкуссии. Этот метод проводится для уточнения диагноза. При простукивании пальцами по грудной клетке слышится характерный звук, напоминающий удары по пустой коробке. Появление этого симптома проявляется уже в отдаленных стадиях болезни и свидетельствует о повышенном наполнении легких воздухом.
- Отсутствие эффекта от обычных лекарственных препаратов, применяемых для устранения кашля. Видимое терапевтическое действие оказывают лишь бронхолитики и гормональные средства. При аллергической форме бронхиальной астмы антигистаминные препараты приносят выраженный эффект.
Первая доврачебная и врачебная помощь
Первая помощь при приступе базируется на нескольких принципах:
- при необходимости оказание стремительной помощи;
- оценка сложности ситуации при первичном осмотре;
- пикфлуометрия;
- ликвидация триггерных факторов либо причинно-значимых аллергенов;
- обучение пациента и родителей пользованию ингалятором со спейсером либо небулайзером;
- при необходимости корректировка назначенной ранее терапии;
- регулярный контроль состояния больного.
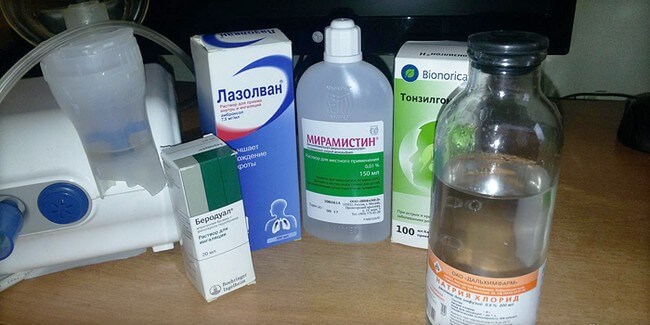
Доврачебная помощь предусматривает использование бронхорасширяющих препаратов. Необходимы лекарства из группы холиноблокаторов и адреномиметиков. Купировать удушье помогают:
- «Вентолин»;
- «Беродуал» (раствор для небулайзера);
- «Саламол Стери-неб» (раствор для ингаляций);
- «Сальбутамол».
Внимание! Если указанные медикаменты не помогают, необходимо выполнить ингаляцию с глюкокортикостероидами — «Пульмикорт», «Будесонид». Врачебная помощь заключается в подборе эффективной терапии
Важно предупредить приступы. Базисное лечение состоит в приёме гормональных ингаляторов, к примеру, «Асманекса», «Тевакомба», «Пульмикорта», «Симбикорта»
К базисной терапии необходимо прибегать регулярно
Врачебная помощь заключается в подборе эффективной терапии
Важно предупредить приступы. Базисное лечение состоит в приёме гормональных ингаляторов, к примеру, «Асманекса», «Тевакомба», «Пульмикорта», «Симбикорта»
К базисной терапии необходимо прибегать регулярно.
- С целью отхождения мокроты назначают муколитики. Это может быть раствор, сироп, таблетки.
- Для уменьшения воспаления прописывают антилейкотриеновые лекарства.
- При аллергозах дыхательного типа рекомендован глицирам. Лекарство отлично разжижает мокроту и снимает воспаление. Лечение должно продолжаться не менее месяца.
После оказания первой помощи и прохождения курса лечения непременно нужно пройти санаторно-курортную реабилитацию. Лучше, если это будет специализированный санаторий. Рекомендуется отдыхать в местной климатической зоне. Это позволит исключить сложности с акклиматизацией. Показаны физиотерапевтические процедуры, детям – аэрозольтерапия, массаж, оксигенотерапия, магнитотерапия.
Также обязательно нужно соблюдать специальную диету
Важно, чтобы ребёнок не употреблял в пищу потенциальные аллергены. Следует отказаться от копчёных продуктов, сыров, клубники, шоколада
Дневной рацион должен быть сбалансированным.
Следует прибегнуть к профилактическим действиям
В случае с маленькими пациентами важно следующее:
- своевременное грамотное лечение пищевой аллергии, крапивницы, насморка;
- при необходимости проведение аллергенспецифической иммунной терапии.
Неотложная помощь при лёгком приступе астмы
Необходимо сделать следующее.
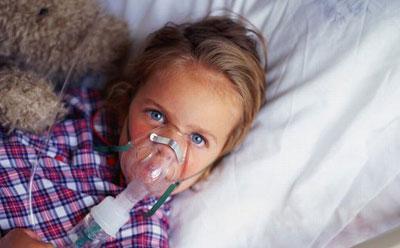
- Ингаляции одной-двух доз бронхолитического лекарства. Если ингалятора нет, можно использовать небулайзер (показаны такие препараты: комбинированный бронхоспазмолитик, М-холиномиметик, β2-агонист).
- Спустя 20 минут нужно оценить ситуацию.
Неотложная помощь при лёгкой бронхиальной астме у детей должна продолжаться курсом терапии. Так, каждые четыре-шесть часов на протяжении одних-двух суток нужно принимать бронхоспазмолитики, желательно в ингаляции. Возможен пероральный приём. Далее принимаются базисные противовоспалительные медикаменты.
Неотложная помощь при среднетяжёлом приступе астмы
Должны быть приняты такие меры.
- Ингаляция с использованием бронхоспазмолитического препарата.
- Если нет аэрозольного ингалятора, вводится 2,4-процентный состав эуфиллина в объёме 4-5 мг/кг.
- Спустя 20 минут нужно оценить ситуацию.
Внимание! Нельзя использовать «Эуфиллин» в свечах, при помощи ингаляции либо внутримышечно. Неотложная помощь при средней бронхиальной астме у детей также должна продолжаться лечением
Проводится терапия с постепенным повышением дозы препаратов. Срок лечения должен оставлять 7-10 дней
Неотложная помощь при средней бронхиальной астме у детей также должна продолжаться лечением. Проводится терапия с постепенным повышением дозы препаратов. Срок лечения должен оставлять 7-10 дней.
Неотложная помощь при тяжёлом приступе астмы
В таком случае показана экстренная госпитализация. Проводится оксигенотерапия. Для этого применяется носовой катетер либо маска.
Неотложная помощь при приступе тяжёлой бронхиальной астмы у детей также заключается в выполнении ингаляции. Непременно должен быть использован небулайзер.
Диагностика
Нужно обязательно собрать всю информацию о жизни ребёнка. Часто уже после беседы с родителями можно предположить вид аллергена, вызывающего астму. Затем сдаются определённые анализы для точного определения аллергена.
Традиционным способом определения провокатора является кожная проба.
Наносят на предплечье различные раздражители. Затем устанавливают степень нарушения функционирования дыхательной системы. Процедура называется спирометрия, при которой измеряют объём дыхания.
К большому сожалению, астму выявляют слишком поздно. Её часто принимают за обструктивный бронхит. Медики не рискуют ставить страшный диагноз и назначают не те препараты.
Профилактика бронхиальной астмы у ребенка
Ребенку с генетической предрасположенностью, а также детям, у которых уже диагностирована бронхиальная астма, крайне необходимо обеспечить максимально благоприятные условия проживания в доме
Немаловажно обратить внимание на укрепление защитных функций организма при помощи закаливающих процедур, дыхательных упражнений и правильного питания. Профилактика – это неотъемлемая часть терапии и основа предупреждения приступов и развития заболевания. Рассмотрим главные меры профилактики при склонности к патологии или при наличии астмы у ребенка
Рассмотрим главные меры профилактики при склонности к патологии или при наличии астмы у ребенка.
Новорожденный малыш должен находиться на грудном вскармливании в течение первого года жизни. В том случае, если мать ввиду веских обстоятельств не в состоянии обеспечить грудное питание младенцу, необходимо покупать искусственные молочные смеси с гипоалергенной отметкой.
Первое знакомство с новыми продуктами следует согласовать с детским педиатром, осведомив его о предрасположенности малыша к бронхиальной астме по причине наличия в роду астматиков или аллергиков.
Детям с высоким риском развития патологии следует минимизировать употребление апельсинов и других цитрусов, грибов, шоколадных конфет, орехов и давать их с большой осторожностью, наблюдая за реакцией детского организма. Что касается детей-астматиков, таких продуктов в рационе вообще не должно быть, в том числе пакетированных соков и шипучих сладких напитков
Продукты пчеловодства – сильные аллергены для многих детей, поэтому будьте бдительны.
Освободите жилое пространство от ворсистых ковров и паласов, старой макулатуры, тяжелых оконных портьер, пледов, перьевых подушек. Такие вещи в буквальном смысле «поглощают» в себя пыль, кроме того, именно в старых вещах комфортно обитает и плодится бытовой клещ – основной виновник аллергии и астмы. Библиотечное «богатство» лучше держать в шкафах, закрытых стеклянными дверцами, в идеале же – максимально избавиться от старых книг.
Нельзя держать в жилом помещении домашних животных, причем не только кошек и собак, а и хомячков, попугаев, рыбок. В шерсти, перьях, продуктах жизнедеятельности таких питомцев и даже в их корме содержатся сильнейшие вещества-аллергены.
Убирайте чаще квартиру: протирайте пыль влажной тряпкой ежедневно, мойте паркет, тщательно пылесосьте каждый уголок, особенно под кроватью ребенка, проветривайте квартиру, но только не допускайте холодных сквозняков. При этом не используйте распространенной бытовой химии, обходитесь средствами, которые безопасны – содой, натуральным хозяйственным мылом и специальными порошками из гипоаллергенной серии.
Следите за тем, чтобы в доме не было повышенной влажности, провоцирующей образование плесени. Грибковые споры насыщают воздух специфическими веществами, способными вызвать наступление тяжелых признаков астмы.
Полностью смените перьевые подушки и синтетические одеяла на постельные изделия, изготовленные из экологически чистого сырья. Не отдавайте в химчистку вещи, их обрабатывают сильными химическими реагентами. Стирайте тканевые изделия самостоятельно моющими средствами со щадящим составом.
Никогда не курите в присутствии ребенка, а уж тем более в помещении, где он находится. Табачный дым раздражает уязвимые бронхи, что может вызвать внезапный их спазм и удушье. Распыление лака для волос, применение сильно пахучей парфюмерии – табу для родителей, у которых ребенок болен астмой, аллергией.
Детям с бронхиальной астмой на пользу пойдут закаливающие процедуры и дыхательная гимнастика. Узнайте у врача, как их проводить в домашних условиях, и занимайтесь оздоровлением ребенка. Подобные процедуры, укрепляющие дыхательный отдел и повышающие сопротивляемость организма к болезнетворным микроорганизмам, поспособствуют сокращению прогрессии заболевания и спаду внезапных вспышек приступов.
Обеспечьте гармонию и спокойствие в семье – не ругайтесь, не выясняйте отношений в присутствии своего ребенка. Детская психика очень восприимчиво реагирует на негативную ауру, что ведет к появлению нервозности, паники, тревожности. Это большой стресс, который неблагоприятно отражается на работе дыхательной системы, вызывая активное сокращение ее гладкой мускулатуры, спазм и приступ.
Лечение
Лечение бронхиальной астмы у детей — это многоэтапный процесс. Различают оперативное лечение и противорецидивное с дальнейшей профилактикой заболевания. Оперативное лечение направлено на прекращение приступа бронхиальной астмы у ребенка. Если у ребенка начался приступ, то первым делом его нужно успокоить, поскольку психологический фактор нередко играет важную роль в усугублении приступной активности. Большинство родителей используют фармакологические средства для прекращения приступов и блокирования рецидивов.
Лечение приступа бронхиальной астмы у детей в преимущественно производится так называемыми «препаратами скорой помощи»: бета-2-агонисты короткого действия, М-холинолитики короткого действия. При затянувшемся приступе используют глюкокортикостероидные гормоны, выпускаемые в форме инъекций или таблеток.
Бета-2-агонисты являются самыми распространенными лекарственными средствами оперативного воздействия. Чаще всего они выпускаются в виде баллончиков-ингаляторов. Такие препараты быстро снимают спазм бронха, тем самым прекращая приступ. Ингалятор с бета-2-агонистом должен быть у ребенка всегда при себе. Пользоваться ингалятором можно не более 6-8 раз в сутки. В противном случае наступит привыкание и бета-2-агонист перестанет купировать приступ.
Непосредственно для лечения существует базовый комплекс препаратов, который поможет справиться с воспалительными процессами. В основе комплекса гормональные препараты на основе глюкокортикоидных стероидов. Назначение этих препаратов в подавлении воспалительных процессов бронхах. Такие лекарства максимально эффективны в отличии от блокаторов лейкотриеновой системы и кромонов, у которых действие также направлено на подавление воспалительных процессов в бронхах. Начиная лечение ребенка гормональными лекарствами, нужно помнить, что такая терапия имеет целый ряд негативных аспектов:
- очень серьезные возможные побочные эффекты (сахарный диабет, повышение кровяного давления, остеопороз). Для минимизации побочных явлений рекомендуется использовать гормональные препараты в форме ингаляторов;
- курс гормонов нужно продолжать не менее трех месяцев, чтобы появились первые изменения в течении болезни;
- внезапное прерывание курса может вызвать более тяжелую форму бронхиальной астмы;
- изменение голоса, грибковый налет на языке.
В комплексе с препаратами терапии применяются препараты контроля, чтобы пресечь возникновение астматических приступов. По сравнению с оперативными препаратами, они не имеют свойств для немедленного прекращения приступов, но купируют астму у ребенка в течение суток. Время действия препаратов контроля находится в диапазоне 12-24 часов.
Для обобщения вышеизложенной информации предлагаем ознакомиться с отрывком программы, автором которой является известный детский врач Александа Комаровского, где о болезни рассказывают врачи и родители пациентов. Также в видео содержится лаконичная и запоминающаяся инфоргафика.
Watch this video on YouTube
Если бронхиальная астма у ребенка имеет аллергическую природу, то возможен такой вариант лечения, как прекращение контакта с аллергеном. В этом случае, в качестве санации (лечебно-профилактический комплекс оздоровительных мер) избираются следующие направления: санация жилища и подавление других хронических болезней организма. Что касается жилища: влажная уборка жилища должна производиться ежедневно. Из жилища удаляются все потенциальные носители аллергенов:
- домашние животные;
- растения с резким запахом;
- растения, образующие пыльцу;
- предметы, домашнего обихода содержащие шерсть и птичий пух — ковры, подушки и т.п;
- химикаты с сильным запахом.
Также должен соблюдаться запрет на табакокурение в тех помещениях, где проживает больной астмой ребенок.
Еще один краеугольный камень нелекарственной терапии бронхиальной астмы у ребенка — это сформированная диета и четкое ее соблюдение. Питание ребенка нужно максимально насытить витаминами из естественных источников — овощей и фруктов. Разумеется, должна быть удалена из рациона пища, которая может служить возбудителем аллергических явлений
Например, с осторожностью стоит употреблять цитрусовые. Теперь сформируем перечень продуктов, которые следует потреблять умеренно: орехи, семечки, земляника, раки, масло коровье, сыр, консервы, копчености, специи, острые закуски, томаты
Лечение бронхиальной астмы
Лечение бронхиальной астмы включает в себя плановую терапию во время обострения заболевания и ремиссии и неотложные мероприятия во время приступа бронхиальной астмы и астматического статуса.
Все лечение бронхиальной астмы должно осуществляться под контролем врача-аллерголога и путем самоконтроля.
Самоконтроль состояния бронхиальной проходимости и результатов использования для лечения астмы того или иного препарата проводится при помощи пикфлоуметрии.
Пикфлоуметр — портативный прибор, с помощью которого можно определить пиковую (максимальную) скорость выдоха, то есть скорость, с которой ребенок может выдохнуть воздух из легких (ПСВ). По максимальной скорости выдоха можно судить о степени сужения бронхов.
Пикфлоуметрию проводят детям старше пяти лет. При помощи пикфлоуметра необходимо ежедневно (минимум 2 раза в день) в течение длительного времени определять проходимость бронхов. Эти наблюдения дают возможность заметить нарушения дыхания раньше, чем они проявятся клинически — в виде одышки или удушья.
Ведение графика показаний пикфлоуметра с одновременной отметкой, какие лекарственные препараты и в каких дозах получал пациент, что он ел, как изменялись условия окружающей среды, как менялось общее состояние ребенка (кашель, одышка и др.), дает возможность проанализировать эффективность лекарственной терапии и оценить, каково влияние на ребенка причинно-значимых факторов аллергии.
Симптомы бронхиальной астмы у ребенка
Определить, что ребенок болен бронхиальной астмой, крайне важно на первых этапах развития болезни. Но, к сожалению, патология по своим признакам довольно схожа с обычными респираторными недугами
Этот факт мешает родителям вовремя заподозрить астматический патогенез, что дает полную свободу для его прогрессирования. Каждый родитель должен знать основное отличительное свойство – бронхиальная астма никогда не сопровождается повышением температуры тела, в отличие от простуды, даже при наличии сильного сухого кашля.
Кроме того, предельно важно обратить внимание на первоначальные симптомы, которые должны усилить бдительность родителей и заставить срочно принять меры, это:
- выделение слизи из носовых пазух ребенка сразу после пробуждения, что провоцирует чихание и заставляет малыша постоянно тереть нос;
- появление непродуктивного кашля спустя недолгое время после сна, он не имеет сильно выраженной интенсивности;
- усиление кашля ближе к обеду или после того, как ребенок поспал днем, при этом уже отделяется немного мокроты;
- в ночное время также можно заметить, что ребенок часто кашляет;
- клиническая картина усложняется через 1-2 дня после наступления вышеуказанных признаков.
Первоначальные проявления становятся причиной внезапного возникновения в бронхах спазма, который приводит к появлению астматического приступа. Если болезнь присутствует у грудного ребенка (0-12 мес.), приступ сопровождается следующими признаками:
- приступообразный кашель во время сна или непосредственно после пробуждения;
- небольшое облегчение состояния малышу приносит смена позы из горизонтального в вертикальное положение, но, если снова положить ребенка в кроватку, интенсивный кашель возобновляется;
- беспокойность и капризность малыша – эти признаки предшествуют приступу ввиду образования в носовой полости отечности;
- через определенный промежуток времени дыхание ребенка затрудняется;
- короткий вдох чередуется мучительным выдохом, который сопровождают хрипы и свист;
- ритм тяжелого дыхания становится частым и сбивчивым, наступает одышка.
Аналогичные признаки наблюдаются и у детей постарше, к ним можно еще добавить:
- ощущение сжатости в грудной клетке, жалобы ребенка на боль в груди;
- дыхание через рот провоцирует интенсивный непродуктивный кашель;
- ребенок жалуется на проблематичный вдох, нехватку воздуха;
- внезапный приступ кашля всегда возникает при пребывании ребенка в определенных условиях, например, после контакта с кошкой, в момент уличной прогулки или во время физической активности, при нахождении в помещении с цветами, на пикнике возле костра и пр.
При обнаружении у своего ребенка проблем с дыханием и любого клинического состояния, что указаны выше, нужно немедленно вызвать скорую помощь. Сухой кашель у ребенка с приступами, возникающий внезапно и без температуры, требует срочной диагностики на причастность в его появлении бронхиальной астмы. Астматический криз может наступить в любое время, не только ночью или после сна, у детей с тяжелыми формами патологии.
Течение заболевания
Для бронхиальной астмы характерно периодическое проявление — периоды приступов сменяются периодами ремиссии. Надвигающийся приступ определяется следующими признаками: у ребенка обильные жидкие прозрачные выделения из носа, зуд кончика носа, першение в горле и частое чихание. В легкой степени приступы случаются не реже одного раза в неделю, но не чаще раза в день; небольшая вероятность приступов ночью; незначительные отклонения внешнего дыхания. Следующая стадия — средняя прогрессирующая: приступы астмы чаще одного раза в неделю, приступы снижают работоспособность, ночные приступы чаще раза в неделю, умеренные отклонения внешнего дыхания. Третья форма — тяжелая прогрессирующая. Она характеризуется постоянными дневными и ночными приступами у ребенка, значительным упадком сил, снижение параметров внешнего дыхания по данным спирометрии.
Также астма дифференцируется по уровню контроля над заболеванием. Контролируемой астма считается в следующих случаях: нет ночных приступов, внешнее дыхание в области нормальных значений, отсутствует потребность в препаратах для купирования приступной активности, отсутствие обострений в течение года. Частично контролируемая астма предполагает количество дневных приступов не более двух, редкие проявления ночных приступов, ощутимое снижение физической и умственной активности, обострения у ребенка в течение года, потребность в препаратах. Астма считается не контролируемой, когда одновременно и остро проявляются признаки частичного контролируемой стадии. Обострение, то есть острое и усугубляющее проявление всех симптомов, может повлечь следующие осложнения: острая дыхательная недостаточность, попадание воздуха в плевральную полость, эмфизематозные нарушения легких.
Существует ряд факторов, выступающих в качестве катализаторов обострений и осложнений:
- резкое изменение температуры окружающей среды;
- попадание в организм некоторых пищевых добавок — консервантов, усилителей вкуса;
- сильные эмоциональные реакции;
- заболевания пищеварительной системы.