Эпидуральная анестезия при кесаревом сечении
Содержание:
Как выполняется эпидуральная анестезия?
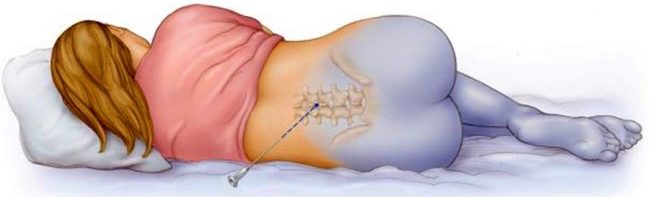
Во время процедуры в поясничный отдел позвоночника, предварительно обработав кожу в месте инъекции антисептиком, вводят препарат с анестезирующим действием. Игла проникает в эпидуральную область, находящуюся перед субарахноидальным слоем, состоящую из жировой ткани и нервных окончаний.
Она расположена близко к поверхности, поэтому выполняется относительно неглубокая инъекция. Пациентка в момент введения анестезии, должна лежать на боку, подведя колени к животу или сидеть, округлив спину.
После укола нервные окончания блокируются, из-за чего женщина временно перестает ощущать боль в нижней половине тела. Анестезия действует не сразу, ожидаемый эффект наступает в течение получаса после инъекции.
Особенности проведения спинномозгового обезболивания
При осуществлении прокола необходимо следить за тем, чтобы игла не зашла слишком далеко и не повредила корешки спинного мозга. Подтвердить тот факт, что острие уже вошло в субарахноидальное пространство, можно, если удалить мандрен. При этом из иглы начнет выделяться цереброспинальная жидкость. Если она поступает прерывисто или в недостаточном количестве, то надо немного изменить ее положение путем вращения. После правильной установки иглы приступают к введению анельгизирующих средств. Их дозировка меньше, чем при эпидуральной анестезии.
Эпидуральная (перидуральная) анестезия или эпидуральный наркоз – это разновидность анестезиологического регионарного введения синтетических лекарственных форм в эпидуральное пространство спины, представляющее собой сплетение венозных сосудов и соединительных тканей, находящихся между надкостницей позвонковых отделов и твердой оболочкой спинного мозга. Спинальные инъекции (укол) приводят к снижению или полному отсутствию болевой чувствительности и расслаблению костно-суставных мышечных тканей. Рассмотрим все плюсы и минусы эпидуральной анестезии, её технику выполнения, а также определим, как действует эпидуральная анестезии на организм человека и каковы основные отличия этой медицинской процедуры от общего наркоза.
Нюансы подготовки
Если есть возможность, пациента предварительно готовят к проведению обезболивания. Если планируется эпидуральная (перидуральная), спинномозговая анестезия, то вечером больному дается до 0,15 г средства «Фенобарбитал». При необходимости может быть назначен и транквилизатор. Как правило, врачи используют препараты «Диазепам» или «Хлозепид». Кроме того, где-то за час до введения анестезии показаны внутримышечные инъекции средства «Диазепам» или «Дипразин», также могут назначать «Морфин» и «Атропин» или «Фенталин».
Также обязательным этапом является подготовка стерильной укладки. Для ее осуществления необходимы салфетки (как большие, так и маленькие), резиновые стерильные перчатки, марлевые шарики, иглы, шприцы, катетеры, два пинцета и два стакана для растворов анестезирующих средств
Также важно подготовить все необходимое для того, чтобы была возможность устранить возможные осложнения. При такой анестезии нельзя исключать вероятность появления тяжелых сбоев в работе системы кровоснабжения и дыхания
Предварительно готовятся 2 шприца, один из которых должен быть объемом 5 мл, а второй – 10 мл. Также медперсонал подготавливает иголки в количестве 4 шт., 2 из которых необходимы для проведения анестезии участка кожи, где будет делаться основная инъекция. Еще одна нужна для того, чтобы вводить анестетик и проводить катетер, а последняя – для забора обезболивающего медикамента в шприц.
Особенности
Основное отличие спинальной и эпидуральной анестезии в том, что лекарство для них, а это чаще всего лидокаин, вводится в два разных места.
В первом случае лидокаин вводится в так называемое субарахноидальное пространство, которое ещё называют подпаутинным. Это полость, которая находится между мягкой мозговой оболочкой и той, что называется паутинной. Здесь же содержится спинномозговая жидкость, которая называется ликвором.
Эпидуральное пространство, куда проводится второй вид обезболивания — это оболочка, окружающая спинной мозг и его корешки вдоль всей спины. То есть иглу при этом методе не придётся проталкивать так глубоко, как при первом методе.
Проводится это обезболивание сегодня намного чаще, чем общий наркоз. Переносится данная процедура пациентом хорошо, осложнений практически никаких не вызывает, не возникает тошноты и рвоты, что бывает после общего наркоза. Длительность потери чувствительности может составлять от 2-х до 4-х часов, чего вполне хватит для проведения плановой операции и даже с запасом, что позволяет отсрочить использование наркотических препаратов на некоторое время.
Эпидуральная аналгезия у больных с острым инфарктом миокарда
Выполнять катетеризацию эпидурального пространства у больных с острым инфарктом миокарда следует до начала терапии антикоагулянтами и фибринолитиками. В противном случае — абсолютно противопоказано. Эпидуральная аналгезия у больных с острым инфарктом миокарда вызывает прерывание афферентной патологической импульсации, сопровождается дилятацией артерий и артериол, уменьшением общего периферического сопротивления, давления в правом предсердии и крупных венах, работы миокарда, частоты аритмий и фибрилляций. Показанием для применения эпидуральной аналгезии у больных с острым инфарктом миокарда является стойкий, некупирующийся наркотическими аналгетиками, болевой синдром. Пункцию и катетеризацию эпидурального пространства производят на уровне Th
З—4. В качестве препарата для аналгезии применяют 2% раствор лидокаина в дозе 0,5-1,0 мл/ сегм. Для блокады 8 сегментов (С
5-Th
5) обычно используют 5-8мл раствора местного анестетика. Длительность болеутоляющего эффекта составляет 4 — 5 часов. При сочетанном применении раствора местного анестетика с 3 — 4мг морфина длительность аналгезии возрастает до 8-12 часов.
Механизмы действия спинальной и эпидуральной анестезии, отличия в проведении
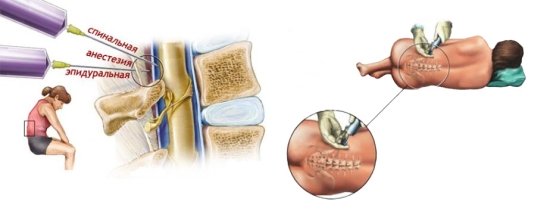
Отличия в проведении спинальной и эпидуральной анестезии
Во время проведения спинальной анестезии, обезболивающий препарат, анестетик, вводится в пространство вокруг спинного мозга в области поясничного отдела позвоночника. Врач прокалывает специальной иглой твердую оболочку спинного мозга, и вводит лекарственное вещество. Введенный препарат влияет на спинной мозг, блокируя как чувствительные, так и двигательные нервные пучки. Инъекция проводится между 2м и 3м поясничными позвонками. После нее больной ничего не чувствует ниже уровня укола. И врач может проводить операцию на нижних конечностях или органах малого таза. Пациент при этом не засыпает, а остается в полном сознании. Если он излишне переживает и боится, ему даются успокаивающие препараты.
При эпидуральной анестезии твердая оболочка спинного мозга не задевается. Анестетик вводится в эпидуральное пространство, через которое проходят нервные волокна, которые отходят от спинного мозга. С помощью этого метода можно обезболить тот участок, который иннервируется этими волокнами. При этом методе обезболить можно не только органы малого таза и ноги, но и руки, органы средостения.
Различия в технике проведения представлены в таблице:
| Эпидуральная анестезия | Спинномозговая анестезия | |
|---|---|---|
| Игла, которая используется | Толстая | Тонкая |
| Место, куда делается укол | В любой участок позвоночника. Врач выбирает место укола в зависимости места на теле, на котором будет проводиться операция | Между 2м и 3м поясничными позвонками |
| Как глубоко вводится игла | Игла вводится в эпидуральное пространство, не нарушая целостности спинномозгового канала | Иглой прокалывается твердая спинномозговая оболочка, и она вводится в пространство, в котором и находится мозг (субарахноидальное). |
| Как быстро начинает действовать анестетик | Действие начинается через 15-30 минут после введения препарата | Через 5 минут после введения |
Спинномозговая анестезия проводится в следующих случаях:
- Любые операции на нижних конечностях.
- Операции на органах, которые находятся ниже линии прокола (вправление грыж, гинекологические вмешательства, проктологические операции).
Эпидуральная анестезия показана в иных ситуациях:
- Во время проведения кесарева сечения.
- Для обезболивая родов, которые проходят природным способом.
- При оперативных вмешательствах на легких, плевре.
- При небольших операциях на внутренних органах, когда есть противопоказания к проведению общего наркоза.
Эпидуральная и спинальная анестезия

Данные методы обезболивания относятся к региональным. Во время их проведения анестезирующее вещество вводится в специальный участок, расположенный возле спинного мозга. Благодаря этому нижняя половина туловища «замораживается». Многие не знают, есть ли разница между спинномозговой и перидуральной анестезии. Процедура подготовки и проведение обезболивания этими методами схожи. Ведь в обоих случаях делается укол в спину. Принципиальная разница заключается в том, что спинальной анестезией называют единичную инъекцию, а эпидуральной (перидуральной) – установку специальной тонкой трубочки, через которую вводится анестетик на протяжении определенного периода времени.
Но техника исполнения – это не единственное отличие между этими двумя методами обезболивания. Спинномозговая анестезия используется в тех случаях, когда необходимо достичь кратковременного эффекта. В зависимости от типа используемых препаратов длительность обезболивания может варьироваться от 1 до 4 часов. Перидуральная анестезия не ограничивается по времени. Обезболивание будет продолжаться до тех пор, пока через установленный катетер в организм будет подаваться анестетик. Часто этот метод используют для того, чтобы избавлять пациента от боли не только во время оперативного вмешательства, но и в послеоперационный период.
Проведение катетера
Не зависимо от метода идентификации, если планируется катетеризация, для облегчений проведения катетера можно продвинуть иглу на 2-3 мм. Для снижения риск введения катетера в просвет сосуда, перед его постановкой можно ввести в эпидуральное пространство небольшое количество физиологического раствора или воздуха. Катетер вводится через просвет иглы. В момент его выхода через ее кончик определяется увеличение сопротивления. Обычно это соответствует расстоянию около 10 см. Просвет иглы может быть ориентирован краниально или каудально, oт этого будет зависеть направление введения катетера. Не следует проводить его слишком далеко. Обычно для обезболивания хирургических вмешательств рекомендуется вводить катетер в пространство на глубину 2-3 см, если проводится продленная эпидуральная анестезия и обезболивание родов — на 4-6 см, чтобы гарантировать фиксацию катетера при движениях пациента. При слишком глубоком введении катетера возможно его смещение в латеральной или переднее пространство, что приведет к тому, что эпидуральная анестезия потеряет свою эффективность
После введения катетера игла осторожно извлекается, по мере чего катетер легонько продвигается вперед. После извлечения иглы катетер соединяется с бактериальным фильтром и системой для присоединения шприца, фиксируется к коже с помощью адгезивного пластыря
[], [], [], [], [], []
Что такое эпидуральная анестезия
Популярный вид местного наркоза, при котором в эпидуральное пространство позвоночника медикаменты вводят через катетер. Инъекция расслабляет мышцы и приводит к общей потере чувствительности. Механизм действия обезболивания связан с проникновением лекарственных средств в субарахноидальное пространство через дуральные муфты, вследствие чего происходит эпидуральная блокада. Облегчение боли наступает благодаря блокированию болевых импульсов, которые проходят по нервным волокнам спинного мозга. Эпидуральный укол имеет действие, неограниченное по времени.
Показания к эпидуральной анестезии
Областей применения такого вида обезболивания много. В зависимости от участка выполнения операции, перидуральный наркоз сопряжен с меньшим или большим риском для больного. Анальгезия паховой области, живота, ног и груди менее рискованна, чем обезболивание верхних конечностей и шеи. Анестезия головы этим способом не делается, поскольку ее сенсорная иннервация осуществляется непосредственно через нервную систему головного мозга.
Показанием к эпидуральной анестезии является лечение затяжных и хронических болей, комплексная терапия при заболеваниях брюшной полости, болезнях сердца, сахарного диабета. Epidural инъекции вводят при выполнении операций на нижних конечностях или грудной клетке. Эпидуральная анальгезия широко применяется в акушерстве при запланированном кесаревом сечении, неравном раскрытии матки при родах или при низком болевом пороге женщины.

Эпидуральная анестезия – за и против
На первый взгляд, эпидуралка – это волшебный укол, избавляющий от боли. Однако у этого вида наркоза длинный ряд осложнений. Врачи знают о подобных эффектах, поэтому прежде, чем назначить обезболивание, в каждом конкретном случае взвешивают и все за и против эпидуральной анестезии. К положительным аспектам местного наркоза позвоночника относится то, что пациент остается в сознании и никакого негативного воздействия на мозговую деятельность не происходит. Однако после введения в спину анальгезирующих средств у многих людей развиваются такие побочные эффекты, как:
- тяжесть и чувство онемения в ногах;
- мышечная дрожь;
- головная боль;
- аллергия на анестетик;
- проблемы с дыханием.
Спинальная и эпидуральная анестезия – отличия
Перидуральное обезболивание и спинальный наркоз – схожие медицинские процедуры, но есть различия по механизму действия. Первая анестезия вводится в эпидуральную часть позвоночника. Обезболивание происходит из-за блокировки нервов. Спинальная анестезия вводится более тонкой иглой на большую глубину поясничного отдела, так как субарахноидальная область позвоночника находится близко к стволу спинного мозга. Обезболивание в этом случае происходит быстрее, но имеет ограничение по времени. Основные отличия спинальной и эпидуральной анестезии:
- области введения анестетика;
- глубина прокола;
- толщина иглы;
- время ожидания действия.
Техника эпидуральной анестезии
Главная задача анестезиолога – правильно вставить в эпидуральное пространство катетер. Эпидуралка осуществляется с помощью иглы Туохи, длиной 9 см и диаметром 1-2 мм. Техника эпидуральной анестезии сложная, поэтому проводится врачом вместе с медицинской сестрой. Пациент сидит или лежит на боку с согнутыми ногами. Чтобы удобнее нащупать ориентиры, его просят выгнуть спину дугой и больше не совершать никаких других действий, чтобы доктор смог быстро и правильно сделать катетеризацию.
Место установки иглы зависит от операции. До введения иглы участок инъекции обкладывается пеленками или другим стерильным материалом, оставляется лишь маленькое окошко, которое обрабатывается антисептиком и обкалывается анестетиком. Введение иглы Туохи – это самый болезненный и важный этап манипуляции, который требует от врача большого мастерства. После попадания в необходимую область, вводится катетер, через который подается анестезирующее средство. На этом этапе пациент уже не испытывает дискомфорта.
Показания к спинальной и эпидуральной анестезии
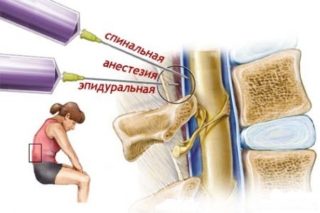 Отличие спинальной анестезии от эпидуральной в месте введения раствора медикаментов
Отличие спинальной анестезии от эпидуральной в месте введения раствора медикаментов
Оба метода используются для проведения манипуляций на органах брюшной полости, малого таза и нижних конечностей:
- грыжесечения;
- операции на мочевыводящих органах;
- колопроктологические операции;
- операции на половых органах;
- роды и кесарево сечение;
- операции на суставах нижних конечностей;
- сосудистые операции на нижних конечностях.
Спинальная анестезия разрешена только для манипуляций ниже диафрагмы, а эпидуральную можно применять при некоторых вмешательствах нагрудной клетке. Также ЭДА можно комбинировать с общим наркозом, чтобы снизить дозировки препаратов для общей анестезии. Такое сочетание рекомендовано пациентам с сердечно-сосудистыми заболеваниями, поступившими «с полным желудком» – без должной подготовки к операции. При тяжелых травмах допускается длительное использование ЭДА для снятия болей. Во всех перечисленных случаях СА не используется.
Медикаментозная анестезия родов
Боль, которую испытывает женщина в родах, зависит от того, как вообще женщина переносит боль, от размеров и положения ребенка в матке от силы маточных сокращений. Вот почему для каждой роженицы необходима индивидуальная анестезия родов.
Когда вероятны болезненные роды
Болезненные роды более вероятны в следующих ситуациях:
- если женщина психологически не подготовлена к родам;
- при нарушениях менструального цикла, болезненных менструациях;
- при первых родах;
- при рождении ребенка с большой массой тела;
- если роды длительные;
- при преждевременных родах;
- после излития околоплодных вод.
Методы медикаментозной анестезии родов
Внутримышечные или внутривенные инъекции анальгетиков и спазмолитиков (Баралгин, Но-шпа, Промедол и др.)
Эти препараты могут облегчить дискомфорт во время родов. Однако анальгетики способны вызвать сонливость и роженицы и ребенка, поэтому обычно используют для обезболивания на ранних этапах родов и для отдыха и подготовки к родам.
Ингаляционная анестезия родов
Вдыхание роженицей во время схватки анестетика, обычно смеси закиси азота и кислорода. Женщина может самостоятельно накладывать на лицо маску и вдыхать газовую смесь при появлении боли. Закись азота в организме не накапливается, поэтому ее можно использовать на протяжении всех родов. Ингаляционная анестезия снижает боль практически у половины рожениц.
Местная – инфильтрационная анестезия
Обычно применяется для того, чтобы вызвать чувство онемения болезненного места промежности во время рождения малыша или после родов при наложении швов. Местная анестезия неэффективна на протяжении родов.
Спинальная анестезия
Эпидуральная или спинальная анестезия родов
При этих методиках лекарственные препараты вводятся в поясничную область в непосредственной близости от нервов, для того чтобы заблокировать болевые ощущения в нижней части тела, причем роженица остается в сознании, но не ощущает боли ниже пояса. Эпидуральная и спинальная анестезии позволяют значительно или полностью обезболить роды.
При эпидуральной анестезии препарат для обезболивания вводится в пространство между внутренним и наружным листками твердой оболочки спинного мозга (отсюда и название метода: dura mater, латинский – твердая мозговая оболочка) и действует на спинномозговые корешки, которые проходят в этом пространстве.
Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов можно ввести через эпидуральный катетер.
Обычно время анестезии рассчитывают так, чтобы к моменту начала потуг действие препарата прекратилось. Но в некоторых ситуациях можно «выключить» и потуги (например, при высокой степени близорукости, тяжелых пороках сердца). Хотя боль на фоне эпидуральной анестезии полностью или почти полностью исчезает, может сохраняться ощущение давления при схватках. Возможны преходящее онемение, слабость и тяжесть в ногах.
У некоторых женщин на фоне действия эпидуральной анестезии схватки могут ослабевать на короткое время. Однако большинство рожениц отмечают, что эпидуральная анестезия помогает им расслабиться, и в то же время сократительная способность матки улучшается.
Эпидуральная анестезия позволяет отдохнуть и сохранить силы во время наиболее продолжительной части родов – при открытии шейки матки. В потужном периоде родов, при правильном применении, она не влияет на потуги.
Важно, что анестетики, использующиеся при этом виде обезболивания, практически не проникают в кровь малыша, у ребенка не нарушаются дыхание, сердцебиение
Отличие спинальной анестезии от эпидуральной
Спинальная анестезия – выполняется в том же месте, что и эпидуральная, но с некоторыми отличиями: используется более тонкая игла, доза анестетика для спинального блока значительно меньше и вводится он ниже уровня спинного мозга в пространство, содержащее спинномозговую жидкость. Сразу после инъекции спинального анестетика быстро развивается чувство «онемения» в нижней части туловища.
Общая анестезия в родах
Используется при экстренных ситуациях во время родов или при плановом кесаревом сечении, когда эпидуральная или спинальная анестезия противопоказаны. Общий наркоз устраняет боль, обеспечивает полную потерю чувствительности, но заодно – временное отсутствие сознания.
Наркоз действует быстро, женщина полностью расслабляется, а ее сердечно-сосудистая система остается стабильной. Общая анестезия является безопасной, но не позволяет женщине увидеть своего ребенка сразу после родов.
Используемые медикаменты
Чтобы свести к минимуму возможные осложнения при перидуральной анестезии, важно правильно подобрать дозу анестетика и грамотно осуществить саму процедуру проведения пункции. Для проведения обезболивания используют очищенные растворы анестетиков, которые не содержат консервантов
В некоторых случаях для перидуральной анестезии применяется средство «Лидокаин». Но также используют такие препараты, как «Ропивакаин», «Бупивакаин». Под контролем высококвалифицированного опытного врача и при наличии показаний к ним могут быть добавлены медикаменты, относящиеся к опиатам. Это могут быть такие медикаменты как «Морфин», «Промедол». Но дозировка этих средств минимальна. Ее даже нельзя сравнить с той, которая используется при общем наркозе.
При введении анестетика в эпидуральную область последний распространяется по ней в различных направлениях. Он проходит вверх, вниз и в паравертебральную клетчатку через межпозвоночные боковые отверстия. При этом, выясняя, какая должна быть кон для перидуральной анестезии, надо помнить, что зона обезболивания будет зависеть от количества раствора, интенсивности введения и дозировки. Помимо названного, также могут использовать средства «Ксикаин», «Тримекаин», «Маркаин». Для полного обезболивания могут использовать порядка 25-30 мл растворов указанных анестетиков. Но это количество считается максимальным.
Спинномозговая анестезия лучше общего наркоза?
Пациенты очень часто спрашивают у врача, какой наркоз лучше. На самом деле, однозначного ответа на этот вопрос нет. Врач выбирает вид анестезии, смотря на показания и противопоказания к нему, оценивая объем предстоящей операции, локализацию процесса.
Решая, какой наркоз лучше, стоит обратить внимание на эти факторы:
- Безопасность анестезии. Этот критерий не зря стоит на первом месте. Наркоз должен нести как можно меньшее количество побочных реакций и осложнений. Спинномозговая анестезия в плане безопасности имеет большой приоритет перед общим наркозов. Последствия для сердечнососудистой и нервной системы, при ней минимальны. Она разрешена для проведения и людям с сердечной недостаточностью и другими хроническими заболеваниями.
- Цена. Для пациента лучше платить меньше. Спинномозговой наркоз в разы дешевле общего. Это связано со стоимостью препаратов и оборудования для анестезии, которые применяются.
- Комфорт больного. По этому параметру лучше общий наркоз. Больной засыпает до начала операции, и просыпается, когда уже все закончилось. Именно этот критерий является решающим для многих пациентов при отказе от спинального наркоза.
- Простота для врача. Тут сложно сказать, какой из наркозов лучше. При общем наркозе врач анестезиолог озабочен общим состоянием больного, но может четко рассчитать время действия препарата, и при необходимости продлить время наркоза. А при спинальном наркозе это намного сложнее. Препарат действует не долго, а увеличивать его введение порой опасно.
- Опытность анестезиолога. В наше время не все анестезиологи владеют техникой введения анестетика в спинномозговой канал. Они умеют работать только с общим наркозом. Особенно это касается врачей маленьких и регионарных больниц.

Анестезиолог рассказывает пациенту о плюсах и минусах различных видов наркоза
Несмотря на преимущества спинального наркоза, бывают ситуации, когда он строго противопоказан:
- брадикардия у пациента – частота сердечных сокращений меньше 60 за минуту;
- распространенные воспалительные процессы в организме, такие как сепсис, бактериемия;
- большая кровопотеря, которая привела к снижению объема циркулирующей крови (ОЦК);
- нарушение сворачиваемости крови: гемофилия, нехватка витамина К, тромфоцитопения, прием антикоагулянтов.
- гнойные инфекции кожи в месте, где нужно проводить укол анестетиком;
- болезни ЦНС, такие как повышенное внутричерепное давление, менингит, энцефалит;
- аллергические реакции на препараты, которые используются при спинальном наркозе.
Спинномозговой, эпидуральный и общий наркозы – это три разных метода. Каждый из них имеет как ряд преимуществ, так и недостатков. Выбирать вид анестезии нужно индивидуально, учитывая сопутствующие заболевания пациента, его состояние и локализацию оперативного вмешательства. Правильный выбор типа наркоза – залог успешно проведенной операции!
Когда анестезиолог принимает решение, каким способом купировать пациенту болевые ощущения при операции, важно учесть тот факт что спинальная анестезия и эпидуральная анестезия имеют различия. Для того чтобы понимать какой техникой воспользоваться, врач учитывает возраст пациента, назначение, время операции, болевой порог больного. Однако важно также знать суть каждого метода
Однако важно также знать суть каждого метода. В понятие об эпидуральной и спинномозговой анестезии заключены достаточно весомые отличия техники исполнения
Так, спинальная анестезия- это введение препарата в субарахноидальное или спинальное пространство. Эпидуральный метод заключается во введении лекарства, вызывающего анестезию в эпидуральное пространство спинного мозга
В понятие об эпидуральной и спинномозговой анестезии заключены достаточно весомые отличия техники исполнения. Так, спинальная анестезия- это введение препарата в субарахноидальное или спинальное пространство. Эпидуральный метод заключается во введении лекарства, вызывающего анестезию в эпидуральное пространство спинного мозга.
Также существует комбинированная спинно-эпидуральная анестезия. Такой способ применяется в основном при обезболивании родов. Недостатком спинно-эпидуральной анестезии является ее недолговечность – всего 1-2 часа.
Что лучше эпидуральная или спинальная анестезия? Ответить на этот вопрос однозначно невозможно, так как выбор метода напрямую зависит от характера операции. Расслабление мышц и болевая блокада являются схожими эффектами этих двух методов.
Плюсы и минусы эпидуральной анестезии при кесаревом сечении – сравнение с общим наркозом
Трудно выбрать лучшую анестезию, но некоторые преимущества эпидуральное обезболивание все же имеет:
- Отлично подходит, когда женщину «кесарят» при плановой операции. Потому что оказывается малое воздействие на малыша, в отличие от других наркозов.
- Пока операция идет, пациентка пребывает в сознании, она видит своего младенца — и после извлечения из матки, по возможности, его приложат к материнской груди.
- При эпидуралке немного понижается АД, что позволяет ввести больший объем лекарственных средств инфузионно. Это можно делать в профилактических целях, чтобы избежать больших кровопотерь при операции.
- При применении эпидурального обезболивания сокращается время реабилитации и восстановления в послеоперационный период.
- Так как катетер находится в позвоночнике до конца операции, то анестезиолог может контролировать процесс, вводя анестетик дополнительно, при возникновении подобной необходимости.
У «эпидуралки» есть много достоинств.
Но существуют и серьезные недостатки, с которыми при выборе необходимо заранее ознакомиться, потому что они довольно существенны:
- Чтобы сделать эпидуральную анестезию, анестезиолог должен иметь высокую квалификацию, но обладают такими навыками не все врачи.
- Нельзя применять данное обезболивание в экстренных случаях, так как речь идет о спасении матери и ребенка (на постановку катетера, введение препарата и его действие нужно время).
- Хотя анестетик и вводят эпидурально, на ребенка он все равно оказывает определенное влияние. Если обезболивание проводится подобным способом, то АД падает – и, пока полностью препарат не подействует, у ребенка может развиться внутриутробная гипоксия.
- Бывают случаи, когда анестезиологи допускают ошибку, делая неправильный прокол. Тогда препарат операционное поле полностью не обезболит, а обезболить сможет половину тела.
- Если врач имеет недостаточную квалификацию, то появляются осложнения после применения эпидурального наркоза – такие, как инфицирование пациентки или токсическое отравление. Иногда возникают и опасные осложнения, проявляющиеся остановкой дыхания, припадками с судорогами, смертельным исходом.

Обезболивающий медикамент путем инъекции вводится в спинномозговой канал (в место, где анатомически заканчивается спинной мозг). Как правило, для процедуры введения спинальной анестезии пациент должен находиться в сидячем положении, выгнув круглую спину и прижав подбородок к груди.
“ORTO” клиника выполняет спинальную анестезию при оперировании перекрестных связок, лодыжки и зоны стопы, а также тазобедренном протезировании. При протезировании коленного сустава спинальную анестезию комбинируют с эпидуральной.
После введения спинальная анестезия начинает действовать практически сразу. Максимальный эффект достигается спустя 20 минут и длится от 4 до 6 часов.
Что я буду чувствовать после введения анестезии?
Сразу же после введения препарата вы можете ощущать тепло, легкое онемение и ощущение тяжести в ногах. Спустя примерно 10-15 минут вы не сможете поднять ноги, они онемеют, станут тяжелыми, потеряют чувствительность.
Что я буду чувствовать во время операции?
Если запланирована длительная операция и однообразная поза, то со временем может возникнуть дискомфорт, несмотря на то, что боль вы чувствовать не будете. Дискомфорт может создать, к примеру, растяжение ноги, сильные прикосновения, окружающий шум. Если не хотите бодрствовать, анестезиолог обеспечит легкий сон во время операции. Кроме того, анестезиолог контролирует Ваш пульс, давление, дыхание и сознание.
Как я буду чувствовать себя после операции?
В течение шести часов после проведения операции вы будете чувствовать легкое онемение в ногах, в области раны может возникнуть слабая боль, восстановится подвижность конечностей. После проведения операции вплоть до утра следующего дня необходимо соблюдать постельный режим.
Спинальная анестезия считается безопасной, однако в редких случаях могут возникнуть побочные эффекты:
- в 20% случаев могут быть тошнота или рвота;
- в 20-30% случаев возникает задержка мочи, поскольку спинальная анестезия также влияет на работу мускулатуры мочевого пузыря. Как правило, при введении медикамента, расслабляющего гладкую мускулатуру, нормальное функционирование мочевого пузыря восстанавливается. При необходимости в мочевой пузырь вводится катетер;
- может зудеть и чесаться кожа. Для этой цели предусмотрены специальные препараты, снижающие проявление этого побочного эффекта;
- менее 5% людей испытывают головную боль. Чаще всего это явление затрагивает молодых и стройных людей в течение трех-семи дней после проведения спинальной анестезии. Иногда к головной боли могут добавиться тошнота и рвота. Боль бывает более выражена в вертикальном положении и когда голова наклонена вниз. Лежа на спине боли будут уменьшаться. Причина головной боли в том, что после укола в оболочке спинного мозга остается отверстие размером с иглу, через которое возможна утечка спинномозговой жидкости, в результате чего увеличивается кровоснабжение головного мозга, что и вызывает головную боль. Обычно в ближайшие шесть недель отверстие в оболочке закрывается, и головные боли пропадают. Этому процессу способствует:
- ежедневный прием жидкости как минимум 2 л;
- употребление двух чашек кофе;
- таблетки кофеина 200 мг 2 раза в день;
- Кока Кола;
- три дня постельного режима;
- болеутоляющие медикаменты.
В некоторых случаях с целью облегчения головной боли делается повторная инъекция с введением с крови самого пациента, тем самым отверстие в оболочке спинного мозга закрывается сгустком крови – blood patch. Действие начинается в течение 24 часов и имеет эффективность до 95%. Хотим Вас проинформировать, что данное побочное действие не влияет на ваше качество жизни, не увеличит частоту и силу головной боли в дальнейшем.
Чем отличаются спинная и эпидуральная анестезия в технике выполнения?
Разница не велика, но она есть:
- Инструменты. При эпидуралке используют самую толстую иглу для инъекции, а во втором случае – самую тонкую.
- Место инъекции. При спиналке оно строго определенно – между 2-м и 3-м спинным позвонком. При эпидуралке любой участок позвоночника.
- Глубина введения препарата.
Хоть это всего 3 пункта, но это разные абсолютно процедуры. Чем отличается спинальная анестезия от эпидуральной с точки зрения клинических эффектов? А вот тут как раз они практически одинаковы. Оба метода направлены на то, чтобы обезболить пациента, расслабить мышцы. Единственным отличием можно считать время, когда подействует анестезия. При спинальной достаточно пяти минут, и пациент полностью перестанет чувствовать все, что находится ниже места инъекции. При эпидуральной анестезии время действия 15-20 минут.
Показания к использованию регионального обезболивания
Отдельно перидуральная анестезия может использоваться в таких ситуациях:
— обезболивание после оперативных вмешательств;
— местное обезболивание при родах;
— необходимость проведения операций на ногах и других участках нижней половины тела;
— проведение кесарева сечения.
В ряде случаев используется исключительно эпидуральная анестезия. Ее применяют при необходимости проведения операций:
— на тазу, бедре, лодыжке, большой берцовой кости;
— по замене тазобедренных или коленных суставов;
— по удалению грыж.
Спинальную анестезию могут использовать как один из методов лечения болей в спине. Часто она делается после операций. Также ее используют в сосудистой хирургии в тех случаях, когда необходимо проводить вмешательство в нижних конечностях.