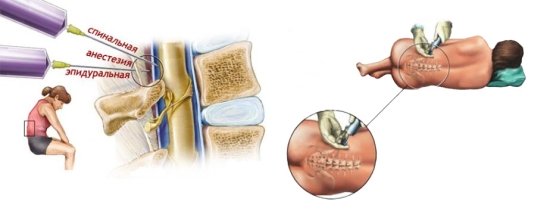
Спинальная и эпидуральная анестезия. важные факты
Содержание:
Как делают?
Итак, как же происходит данная процедура:
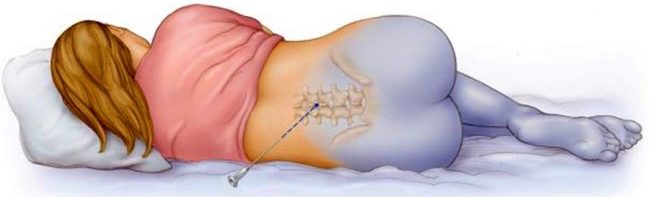
Чтобы врач сделал правильный прокол, роженицу просят сесть и согнуть спину или принять горизонтальное положение на кушетке и свернуться клубочком. Другими словами: предоставить максимальный доступ к нужному участку позвоночника. Нельзя двигаться, даже если будет больно: старайтесь не отстраняться и не выгнуть спину. Ощущения будут неприятные, но кратковременные. Врачи рекомендуют на несколько секунд выключить сознание и подумать о рождении здорового ребенка – если при совершении прокола что – то пойдет не так, очень велик риск осложнений.
Место прокола обязательно тщательно обрабатывается антисептическим средством, дезинфицируется.
Предварительно пациентке вкалывается обезболивающее, чтобы убрать чувствительность кожи и клетчатки (подкожно – жировой) в месте будущего прокола.
Врач – анестезиолог совершает прокол, вводит иглу в пространство позвоночника. Обязательное условие – она должна достигнуть твердой оболочки спинного мозга. Если по ощущениям женщины во время прокола может произойти схватка – следует немедленно сказать об этом врачу! Основная задача – не шевелиться
Стоит обратить внимание и на другие возможные симптомы: онемение языка, тошнота, головокружение, не чувствуются ноги или очень болит голова. Все эти признаки можно устранить без проблем только на начальном этапе процедуры
По иголке ведут очень тоненькую трубочку из силикона – специальный катетер, который предоставляет поступление препаратов в эпидуральное пространство
Этот катетер будет находиться внутри столько, сколько понадобится для действия обезболивающего. Избегайте резких движений во время ходьбы, чтобы случайно не сорвать устройство. Катетер должен быть в спине беременной и во время самых родов. Если во время введения катетера женщина чувствует боль, отдающую в ногу или спину, значит, иголка зацепила нервно окончание – корешок.
Иголка извлекается, а трубка закрепляется лейкопластырем к спине.
Предварительно нужно провести пробу на переносимость и реакцию организма, используя небольшое количество препарата.
Когда процесс родов позади, трубку извлекают из спины молодой матери, а место прокола скрывают под лейкопластырем. При этом нужно будет длительное время находиться в положении лежа, чтобы свести к минимуму возможные риски осложнений.
Установка катетера
Сама процедура (прокол и установка катетера) занимают небольшое количество времени – около 10 минут. Действие препаратов начинается спустя 20 минут после введения. Многих женщин очень пугают возможные манипуляции с позвоночником, а слово «прокол» звучит очень страшно.
Специалисты спешат успокоить рожениц: кратковременные ощущения вполне терпимы, длятся всего несколько секунд. Катетер во время движений не чувствуется вообще.
Есть 2 режима, которые позволяют вводить препараты:
- Небольшими дозами, но непрерывно, через минимальные промежутки времени.
- Один раз. Если будет необходимость, процедура повторяется спустя 2 часа. Пока доза не подействует, роженице необходимо принять положение лежа: в ногах расширяются сосуды, и если женщина резко встанет, может произойти отток крови к ним и потеря сознания.
Какие препараты используются при эпидуральной анестезии?
Чаще всего используются препараты, которые не проникают сквозь плацентарный барьер: «Новокаин», «Лидокаин», «Бупивакаин».
Инструменты для постановки эпидуральной анестезии
Влияет ли эпидуральная анестезия на здоровье ребенка и родовую деятельность?
Анестетики, которые вводят, не оказывают влияния на ребенка, так как не проникают сквозь плаценту. Эпидуральная анестезия не вредит здоровью малыша! Однако, окончательный вывод о безвредности процедуры неоднозначен: многие специалисты сходятся во мнении, что на первый период родовой деятельности никакого влияния не оказывается, а вот потуги проходят менее выражено.
У некоторых женщин шейка матки раскрывается гораздо быстрее, у других процесс может быть более медленным. Все зависит не только от препарата, но и индивидуальных особенностей организма.
Виды анестезии при родах
Эпидуральная анестезия используется перед операцией кесарева сечения
Как только у женщины отошли воды и началась родовая деятельность, возникает боль в нижней части живота за счет сокращения матки и продвижения ребенка по родовым путям. Если есть определенные показания, врач назначает анальгезию – обезболивание – для безопасности жизни матери и плода.
Существует много видов обезболивания во время родовой деятельности, однако предпочтение отдают анестезии в спину – эпидуральной и спинальной.
Эпидуральный наркоз
Эпидуралка используется перед проведением операции кесарева сечения. Анестетический препарат вводят в поясничный отдел между межпозвоночными дисками – в эпидуральное пространство.
Преимущества эпидуральной местной анестезии:
- Женщина находится в сознательном состоянии. По этой причине она не испытывает неприятных ощущений после отхождения общего наркоза, хоть и может присутствовать боль в пояснице. Осложнения после общего наркоза тяжелее и в большем количестве, чем после местной анестезии.
- Не нарушается или остается стабильным состояние сердечно-сосудистой системы. Это можно объяснить постепенным наступлением обезболивающего действия, что способствует сохранению работы системы. В отличие от местного обезболивания, общий наркоз вызывает артериальную гипертензию.
- Сохранение двигательной активности в большем объеме. Особенно это касается женщин, которые страдают заболеваниями мышц, включая миопатию.
- Исключение раздражения дыхательных путей. Такое преимущество позволяет проводить обезболивание женщинам, у которых диагностирована астма или другие патологии легких и бронхов.
- За счет возможности длительной анестезии эпидуральный наркоз можно проводить в течение необходимого времени, например, при затяжной родовой деятельности.
При неправильном введении препаратов возможны тяжелые побочные эффекты
Существуют негативные последствия эпидуральной анестезии при родах для спины:
- Ошибочное введение препарата в полость сосуда. При несвоевременном купировании состояния большой объем анестетика вызывает судорожный синдром, снижение давления, токсическое воздействие на ЦНС и сердце. Как итог – тяжелое нарушение работы головного мозга или даже летальный исход.
- Случайное введение состава в субарахноидальное пространство (в спинномозговую подпаутинную оболочку). В результате развивается выраженная спинальная блокада, что способствует остановке дыхательной функции, резкой гипотонии (снижению артериального давления), остановке сердца.
Перед введением необходимой дозы вводят тестовый объем. Реакцию наблюдают в течение нескольких минут. Если отсутствует субарахноидальный блок, процедуру проводят в полном объеме.
Спинальный наркоз
Спинальная анестезия отличается от эпидуральной тем, что делается в спинной мозг
Спинномозговое или спинальное обезболивание предполагает введение анестетического препарата в поясничный отдел, в подпаутинное пространство. Отличается спинальная анестезия от эпидуралки тем, что нужно преодолеть плотную оболочку спинного мозга. Для этого используют специальную иглу.
Плюсы метода:
- Быстрый терапевтический эффект. Продолжительность периода после введения состава и обработкой брюшного отдела занимает всего несколько минут. Этого времени достаточно, чтобы анестезия подействовала.
- Отсутствие сложностей в мероприятии. Если сравнивать спинальную анестезию и эпидуральную, в первом случае точно определена граница для укола.
- Исключен риск системного токсического воздействия. Если ошибочно ввести препарат внутрь сосуда, не возникает негативное влияние на сердце и центральную нервную систему, чего не скажешь об эпидуральном методе.
После спинальной анестезии у женщин часто болит голова, что требует приема дополнительных лекарств
Недостатки спинального обезболивания:
- Ограниченное действие. При однократном спинальном введении препарата ограничивается продолжительность блокады, зависящей от свойств анестетика. Эффект с интервалом до 2-х часов превышает необходимое время для операции.
- За счет моментального действия обезболивающего состава может сильно упасть артериальное давление. Избежать такого состояния можно профилактическими мерами.
- Появление головной боли после введения анальгетика. В большинстве случаев это нормальное явление, однако может быть обусловлено ошибками врачебного персонала при введении состава.
Последствия и осложнения
Также важным моментом является использование качественных инструментов и особенно препаратов. Чаще всего отечественная медицина предлагает всем знакомый Лидокаин, действие которого весьма короткое, да и безопасность желает лучшего (говорят, что этот препарат может угнетать родовую деятельность). Истинно хороший и безопасный эффект дают только Бупивакаин и Ропивакаин, а с ними у нас туговато.
Нельзя не сказать и о явных минусах эпидуральной анестезии. Самым главным недостатком и распространенным осложнением является головная боль, которая может длиться весьма долгое время после родов (иногда до 3 месяцев!).
Вас могут пугать и другими более опасными последствиями эпидуралки. Говорят даже о менингите и параличе роженицы, да еще и асфиксию плода сюда приписывают. Но если верить всему, что говорят, так вообще жить не захочется. А в родах что главное? Правильно! Положительный настрой! Поэтому, милые пузатики, ни о чем не переживайте. Уверена: вы сильные, и вам эпидуралка точно не понадобится!
Противопоказания и осложнения
Проведение эпидуральной анестезии недопустимо при бессознательном состоянии, эклампсии, нарушении свертываемости крови, гнойных поражениях кожи спины, общем заражении крови (сепсисе), травмах головного и спинного мозга, позвоночника, высоком внутричерепном давлении, мигрени, аллергических реакциях на используемый анестетик.
Примечание. Эклампсия — тяжелая форма гестоза, сопровождающаяся угрожающими жизни расстройствами: судорогами, артериальной гипертензией, потерей сознания.
Относительными противопоказаниями являются искривление позвоночника и заболевания нервной системы. В этих случаях врач принимает решение об анестезии, исходя из конкретной ситуации.
Иногда во время и после проведения эпидуральной анестезии могут возникнуть осложнения:
- Головная боль. Она обычно появляется на первый-третий день после родов как результат повреждения твердой мозговой оболочки и истечения спинномозговой жидкости в эпидуральное пространство. Боль может продолжаться в течение 1-2 недель, иногда затягивается до 6 недель. Лечение обычно включает постельный режим, успокаивающие и обезболивающие средства, кофеин.
- При нарушении стерильности проведения манипуляции возможно воспаление в месте инъекции, эпидуральном пространстве, оболочках спинного и головного мозга.
- При введении основной дозы препарата вместо эпидурального пространства в спинномозговой канал пациентка может временно потерять способность двигаться. Это состояние продолжается лишь на время действия препарата.
- При введении основной дозы анестетика в кровеносный сосуд может произойти резкое падение артериального давления и нарушение работы сердца.
- Проявления аллергических реакций на используемый препарат.
При правильном проведении анестезии осложнения бывают редко. Следует сказать, что специальные научные исследования влияния эпидуральной анестезии па ребенка не проводились, но практический опыт показывает, что действие эпидуральной анестезии на малыша минимально. Правда, при развитии осложнений, таких как выраженное падение артериального давления, может нарушиться плацентарное кровообращение.
В заключение хочется сказать, что родовая боль — ощущение, позволяющее женщине ориентироваться в том, что с ней происходит, и действовать так, как необходимо в данный момент родов. Следует сказать, что порог чувствительности у разных людей разный, соответственно, и процесс родов женщины ощущают по-разному. Обычная умеренная боль в родах не требует обезболивания(ведь у вас не возникает желания использовать анестезию, чтобы уменьшить боль после тяжелой физической нагрузки). Страх перед болью — реальная психологическая причина возникновения замкнутого круга, в котором боль вызывает страх, а страх усиливает боль. Это нередко становится причиной нарушения родовой деятельности. И лишь в тех случаях, когда боль настолько сильна, что она перекрывает все другие ощущения, или когда применение обезболивания обязательно (например, при кесаревом сечении), вмешательство со стороны анестезиологов действительно необходимо.
Дмитрий ИванчинАнестезиолог-реаниматолог, старший врачоперативного отдела Центра экстренноймедицинской помощи Комитета здравоохранения г. Москвы.
Показания и препятствия к эпидуральной анестезии
Эпидуральная анестезия может использоваться для устранения чувствительности с самых разных областей тела, кроме головы, при этом анестезия грудной и брюшной зоны, а также нижних конечностей считается более безопасной, нежели применение ее на шее или руках.
Этот вид обезболивания имеет свои плюсы и минусы. Преимуществами можно считать:
- Отсутствие необходимости в налаживании искусственной вентиляции легких;
- Отсутствие общего влияния анестетика на организм;
- Сохранение сознания во время операции;
- Хороший обезболивающий эффект;
- Возможность проведения в пожилом возрасте и при ряде сопутствующих тяжелых заболеваний;
- Более низкая частота негативных реакций в сравнении с общей анестезией.
Своего рода недостатком метода считается необходимость присутствия высококвалифицированного анестезиолога, который владеет техникой пункции субарахноидального пространства, ведь малейшая техническая неточность чревата серьезнейшими осложнениями.
В родах обезболивание может привести к увеличению их продолжительности, ослаблению схваток и потуг из-за снижения контроля за происходящим со стороны самой женщины. С другой стороны, большинство специалистов отрицают подобное неблагоприятное влияние анестезии на течение родов, поскольку связь этих явлений с введением анестетика не доказана.
Эпидуральная блокада может использоваться:
- Для местного обезболивания вне операции — в родах;
- Дополнительно к общему наркозу при некоторых видах хирургических операций в гинекологии и хирургии;
- В качестве самостоятельного способа анестезии — при кесаревом сечении;
- Для анальгезии после оперативного лечения — на протяжении первых нескольких дней;
- Для устранения сильной боли в спине.
Показаниями для эпидуральной анестезии считаются:
- Предстоящие вмешательства на органах живота, груди, нижних конечностях, в гинекологии, урологии и др.;
- Операции у пациентов, для которых другие виды наркоза несут высокий риск – при тяжелых сопутствующих заболеваниях сердца, легких, печени и других органов, при высокой степени ожирения, в пожилом возрасте;
- Необходимость анальгезии — в составе сочетанного лечения боли;
- Политравма — переломы крупных костей;
- Выраженный болевой синдром при воспалении поджелудочной железы, перитоните, непроходимости кишечника;
- Хронические, не купирующиеся другими способами боли, в том числе — у онкобольных.
Как и любой другой вид анестезии, эпидуральное обезболивание имеет свои противопоказания, в числе которых:
- Искривление, деформация позвоночного столба;
- Неврологическая патология;
- Снижение артериального давления, кровопотеря с гиповолемией, коллапс;
- Дерматиты и экзема, гнойничковые поражения кожи в области предполагаемого введения катетера;
- Шок любой этиологии;
- Отказ пациента от данного типа анальгезии;
- Сепсис;
- Патология свертывания крови;
- Увеличение внутричерепного давления;
- Аллергия или индивидуальная гиперчувствительность к используемым в ходе анестезии препаратам.
При кесаревом сечении
Средняя длительность операции родоразрешения – 25-45 минут. Сам факт применения перидурального обезболивания сделает операцию чуть более продолжительной – на длительность латентного периода, пока не подействует анестезия (15-20 минут).
Поскольку для хирургических родов требуется более глубокое снижение чувствительности, перед тем, как вести наркоз, анестезиолог должен быть уверен, что его пациентка чувствует себя хорошо. Женщине измеряют давление и частоту сердечных сокращений. Специальную манжету, которая будет в режиме реального времени непрерывно измерять давление и выдавать данные на монитор, закрепляют на руке.


Положение тела при введении инструментов в позвоночник будет таким же, как и при естественных родах – роженица будет либо сидеть, либо лежать на боку. Прямо на коже спины врач делает разметку карандашом. Позвонки, между которыми должны ввести иглу для обезболивания хирургических родов, находятся в диапазоне между 2 и 5 поясничными позвонками. Наиболее приемлемое место пункции определяется по факту и на месте.
Как и в случае с обезболиванием в родах, кожные покровы подлежат тщательной асептической обработке. Тонкая игла проходит через так называемую желтую связку между двумя позвонками. Как только сопротивление становится отрицательным, игла «проваливается», к ней присоединяют шприц с катетером. Отсутствие сопротивления по ту сторону иглы и будет означать, что попадание к эпидуральное пространство прошло успешно.


Хирурги приступают к операции после соответствующей команды анестезиолога. Этот специалист на протяжении всего процесса хирургических родов находится рядом с роженицей, разговаривает с ней, добавляет нужное количество лекарственных средств через катетер.
Поддержка оказывается до момента, когда операция завершается. На протяжении всего кесарева сечения за самочувствием женщины внимательно следят анестезиолог и акушерка.

Все это время женщина может видеть и слышать все происходящее. Это дает две прекрасных возможности – увидеть, как малыш появится на свет и приложить ребенка к груди прямо в операционной, что чрезвычайно полезно для последующего установления лактации.
Когда женщине делают эпидуральную анестезию перед хирургическим родоразрешением, анестезиолог всегда готов к общему наркозу. Это правило. Может получиться так, что «эпидуралка» будет проведена с ошибкой, она не подействует, а потому в любой момент специалист должен быть готов к тому, чтобы дать женщине общий наркоз.

Лечение опущения стенок влагалища и матки
Безоперационное лечение
- Упражнения Кегеля для укрепления мышц тазового дна;
- использование пессария – устройства, которое помогает подтолкнуть и стабилизировать шейку матки и саму матку;
- ограничение ношения тяжестей, в том числе ребенка;
- лечение кашля.
Хирургическое лечение
- Гистерэктомия – удаление матки через брюшную полость или влагалище. Этот вариант лечения назначается в крайних случаях и зависит от тяжести пролапса, истории болезни и от того, планирует ли пациентка иметь детей в будущем. Операция назначается крайне редко.
- Укрепление стенок влагалища и подвешивание матки. В этом случае хирург возвращает органы в их нормальное положение с помощью сетчатых приспособлений или восстанавливая связки.
В каких случаях делают эпидуральную анестезию
Применение этого вида обезболивания в медицине, как правило, осуществляется в трех случаях:
- Акушерство
- Хирургия
- Непосредственно, обезболивание
В акушерстве
- Операция «кесарево сечение» с эпидуральной анстезией
- Обезболивание при родах процесса схваток
- Наложение послеродовых и послеоперационных швов
Хирургия
- Удаление аппендикса
- Удаление матки
- Грыжесечение (в том случае, если грыжа располагается в брюшной полости)
- Операции на мочевом пузыре, прямой кишке, предстательной железе
- Разного вида урологические операции
- Хирургические вмешательства в районе промежности
- Сердечно-сосудистые операции
- Вмешательства в области ног (операции на костях, суставах и сосудах)
Обезболивание
Эпидуральная анестезия применяется для снятия болевых ощущений, когда другие методы не помогают. Например:
- Послеоперационные боли. Особенно это актуально, если сама операция как раз таки и проводилась с применением описываемого метода. В таком случае, для избавления от послеоперационной боли врач может оставить катетер с поступающим лекарством вплоть до нескольких суток, если в этом есть необходимость.
- Применяется для облегчения болей после тяжелой травмы
- При необходимости, ликвидирует боли в спине
- При так называемых «фантомных болях», которые возникают у человека после удаления конечностей
- При сильных болях в суставах
- Широко применяется в качестве паллиативной терапии у онкологических больных. Это значит, что методика не приводит к излечению, а только облегчает состояние.
Если речь идет об оперативном родоразрешении (кесаревом сечении) — то здесь все понятно: без обезболивания не обойтись. Нужно ли прибегать к медикаментозному обезболиванию естественных родов — это женщина должна решить самостоятельно. А выбор сделать непросто. С одной стороны, есть риск (хотя и небольшой) побочных эффектов.
Заранее узнать, какими будут схватки и как их будет переносить женщина, невозможно. Для того чтобы было легче сформировать свое мнение об эпидуральной анестезии, роженице надо слушать только себя и не обращать внимания на всевозможные страшилки о болезненных родах или о неудачной эпидуральной анестезии. Ведь каждые роды индивидуальны, и то, что было у других женщин, может не произойти именно с вами.
Если женщина хочет родить без анестезии, ей стоит освоить техники немедикаментозного обезболивания родов. Применяя их, гораздо легче перенести боль во время схваток. Также надо заранее обговорить с врачом свое видение родов и попросить его помочь родить без анестезии.
Плюсы и минусы анестезии
Ингаляторный метод (вдыхание средства через маску) на сегодняшний день применяется нечасто. Иногда используется в первом периоде родов, при открытии матки до 5 см. Роженица во время родов сама подносит маску к лицу и вдыхает анестетик при схватках.
Действие наступает быстро, влияние на ребенка минимальное. Но эффект от препарата кратковременный, и после ее поступления в организм могут быть побочные эффекты от банальной тошноты до рвоты.
Внутривенное введение обезболивающего препарата или смеси седативных и легких наркотических средств тоже практикуется редко. Потому что вещества попадают в общий кровоток и влияют на малыша. Эффект от такой анестезии длится от десяти минут до часа.
Инъекции в зону промежности проводятся при необходимости сделать разрез, при разрывах и необходимости наложить швы или скобы. В том случае, если роженица плохо переносит боль. Обезболивание происходит только в тканях в месте инъекции. Влияние на ребенка отсутствует.
Наиболее популярна при современном родовспоможении региональная анестезия:
- эпидуральная;
- спинальная.
Как же делают подобное обезболивание интересуется каждая будущая мамочка.
Механизм обезболивания
Эпидуральная анестезия при родах — метод обезболивания, который предполагает введение специальной тонкой трубочки (катетера) в пространство, имеющееся между надкостницей позвонка и твердой спинномозговой оболочкой. Затем через этот катер подается лекарственный препарат, выбранный в качестве анестетика.
Эффект возникает в результате проникновения лекарственного средства в субарахноидальное пространство и блокирования им проведения нервных импульсов по корешковым нервам. Боль не исчезает, просто роженица перестает ее чувствовать. Спинальная анестезия предполагает введение катетера и лекарственных средств в субарахноидальное пространство.
Достоинства их и недостатки
Прокол тканей вы, конечно, почувствуете. Но сказать, что введение иглы — это очень больно нельзя. И это достоинство указанных процедур. Удобны последние методы и тем, что женщина:
- в сознании;
- абсолютно адекватна;
- препараты можно вводить дозировано по мере необходимости;
- метод позволяет нормализовать нервную возбудимость миометрия и упорядочить схватки;
- поддержать нормальный уровень АД роженицам-гипертоникам;
- снять спазм цервикального канала, уменьшая вероятность разрывов.
Это выраженные плюсы процедуры. К относительным плюсам можно отнести то, что под «эпидуралкой» женщина не чувствует боли при ручном осмотре и стимулировании шейки матки акушером. Схватки ощущаются, как легкий дискомфорт. При разрывах и их зашивании болезненность отсутствует.
Но и такие методы могут иметь негативные последствия для мамы. Чем опасна «эпидуралка»? Конечно, осложнениями в виде:
- мигреней (наиболее частое осложнение)
- снижения внутричерепного давления из-за сочения ликвора сквозь отверстие;
- постоянных болей в поясничном отделе (в области прокола);
- повреждения нерва при введении иглы;
- образования гематом;
- нарушения чувствительности в нижних конечностях;
- резкого падения АД, вплоть до потери сознания;
- острая задержка мочеиспускания (из-за остаточного нарушения чувствительности системы мочевыведения);
- аллергия;
- и ряда других осложнений.
Для вашей спины «эпидуралка на пользу не идет. Болит спина потом от месяца до полугода. Это в норме. Если позвоночник поражен остеохондрозом или имелись компрессионные переломы в близлежащих отделах боль в месте прокола может преследовать не один год. Опасные для жизни осложнения для мамы после процедуры бывают редко.
Делают «эпидуралку» как при первых, так и при вторых родах. Покрывают ли плюсы все указанные минусы процедуры — решать вам.
Если перелом был в поясничном отделе, рожать в любом случае придется без эпидуральной анестезии.
Начало анестезии и время действия лекарства
Время начала обезболивания определяется врачом. Сколько действует при подобном введении лекарственное средство?
Препараты начинают «работать» в течение 15 минут после введения и действуют до конца родов. Если роды затягиваются, и обезболивающий эффект снижается через несколько часов анестезиолог может ввести дополнительную дозу лекарства. Эффект от лекарства «выветривается» через несколько часов после завершения родовой активности.
Вредна ли процедура?
Вредна ли эпидуральная анестезия? Однозначного ответа на этот вопрос нет. Эффективна ли — безусловно. Роженицы иногда узнают, что у них активные схватки только от медперсонала. И это не достоинство процедуры, как многие думают.
Теория эмоциональной связи матери и ребенка во время родов
Через процедуру эпидуральной анестезии прошло огромное количество женщин. Для всех это происходило по – разному, но результат был одинаковым: их малыши благополучно рождались на свет здоровыми.
Самое главное – позитивный настрой.
Говорите со своим малышом, настраивайте его на труд, просите его помощи, вспоминайте о технике правильного дыхания, которой вас учили на курсах для беременных. Старайтесь создать со своим ребенком связь – это точно поможет вам избежать многих трудностей.
Каждая минута боли сопровождается выбросом в кровь гормона счастья – эндорфина. Если роженица проходит через эту боль самостоятельно, она понимает, насколько счастлива, родив своего малыша крепким и здоровым. Если болевой синдром небольшой, радость от предстоящей встречи со своим малышом будет ощущаться в полной мере.
Негативные последствия
Перидуральная анестезия отнюдь не так безопасна, как может показаться на первый взгляд. Проникновение во внутреннее пространство позвоночника, имеет свои риски и может быть связано с различными осложнениями.
Так, у женщин со сниженной свертываемостью крови не исключено появление гематом в месте пункции с последующим проникновением крови в спинномозговую жидкость. Когда процедуру выполняет опытный врач, вероятность осложнений невысока. Но не слишком квалифицированный специалист, имеющий мало опыта, может травмировать твердые спинномозговые оболочки, а это может угрожать утечкой церебральной жидкости, расстройством функций центральной нервной системы.
Не исключена и другая травма — когда игла ранит субарахноидальное пространство позвоночника, расположенное чуть глубже, чем эпидуральное. В этом случае последствия могут быть более серьезными. У женщины в таком случае развивается судорожный синдром, она теряет сознание, фиксируются серьезные нарушения работы ЦНС. В самых сложных случаях может наступить временный или постоянный паралич нижних конечностей.
Нарушение целостности эпидурального пространства при пункции становится зачастую причиной длительных головных болей. Довольно ощутимо болит спина.


Утверждения о том, что такое обезболивание не оказывает влияния на ребенка, не соответствуют действительности. В кровь препараты проникают, правда, в меньше степени, поэтому дети в утробе тоже получают свою порцию анестетика, что иногда может стать причиной развития дыхательной недостаточности, гипоксии и нарушения сердцебиения новорожденного после рождения. Нужно отметить, что достоверных и точных данных о том, как «эпидуралка» действует на ребенка, не существует — этот вопрос еще находится в стадии изучения, информации мало, чтобы делать какие-то выводы.
Процедура сама по себе вызывает страх и психологический дискомфорт. Тяжелее всего приходится тем, кому предстоит плановое кесарево сечение. Помимо вполне понятых страхов за исход операции, женщины боятся и самого процесса, ведь им предстоит практически присутствовать на собственном хирургическом родоразрешении, а это довольно сложно.
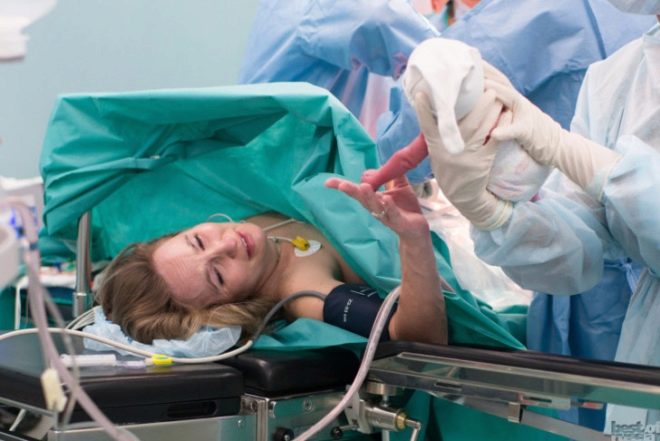
Помимо этого, отмечаются и другие осложнения:
- возникновение сильной дрожи после введения препарата как реакция нервной системы;
- длительное онемение конечностей — со временем проходит;
- воспаление в месте пункции, занесение инфекции в спинномозговой канал;
- аллергическая реакция на препарат-анестетик;
- замедление процессов выработки грудного молока (под действием препаратов процессы лактации замедляются, молоко может появиться позднее).


Последствия
Так дано нам природой – рожать потомство в боли. Именно пройдя через эту боль женщина испытывает то неповторимое чувство к своему новорождённому малышу, которое даёт начало нерушимой связи между ними. Эта связь базируется не только на эмоциях, но и на тех гормонах, которые выделяются в кровь матери во время родов.
Для матери
Помимо того, многие уже состоявшиеся мамы последствия данного вида обезболивания ощущают даже много месяцев спустя.
- Онемение, чувство покалывания в разных участках тела.
- Нарушение мочеиспускания.
- Воспалительный процесс в месте инъекции и со временем возникновение кист спинного мозга.
- Боли в пояснице (при переутомлении, на смену погоды), которые могут не проходить на протяжении нескольких лет после родов.
- Дрожь в ногах, чувство тяжести, периодическая потеря чувствительности.
- Хронические головные боли, звон в ушах, потеря ориентации.
Для ребёнка
А вот влияние эпидуральной анестезии на плод изучено ещё не очень хорошо. Доказано, что при правильном её проведении, в общий кровоток матери, а, следовательно, и ребёнка анестетик не попадает. То есть никакого пагубного влияния на новорожденного он не способен оказать.
Так-то оно так. Но специалистами было отмечено, что у детей, рождённых под «эпидуралкой», после родов двигательная активность снижена. Они ослаблены, у них проблемы с иммунитетом и чаще встречается неонатальная гипербилирубинемия (физиологическая желтуха). Правда, спустя некоторое время такие дети развиваются вполне нормально и ничем не отличаются от других малышей.
Здесь можно возразить, что, мол, всё это может быть и последствиями осложнений, возникших в процессе вынашивания ребёнка или его рождения. Может быть и так. Но рисковать-то зачем?
Учитывая то, что последствия от использования эпидуральной анестезии в родах могут иметь место как у матери, так и у ребёнка, не нужно умолять врача сделать вам «волшебный» укол, просто потому, что вы испугались родовой боли или наслушались о ней «страшилок» от знакомых. Доверьтесь специалистам. Решение, обезболивать вам роды или нет, должны принять они. Только так это решение будет взвешенным и квалифицированным. Поверьте, любой акушер постарается сделать так, чтобы ваши роды прошли как можно более успешно, менее болезненно, и без последствий, способных хоть как-то омрачить ваше будущее счастливое материнство.