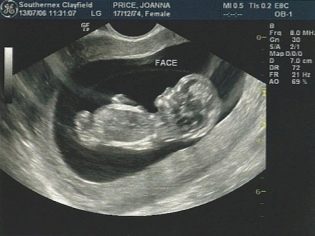
Пренатальный скрининг: мифы и заблуждения. первый и второй скрининг при беременности. ультразвуковой скрининг
Содержание:
- Что включает в себя скрининговое обследование при беременности?
- Подготовка к скрининговому УЗИ
- Расшифровка результатов
- Диагностика новорожденного
- Скрининг сердца
- Скрининг при беременности: сроки проведения
- Порядок проведения и подготовка
- Скрининговое обследование во время беременности
- Особенности скрининга беременных в разных триместрах
- Развитие плода и самочувствие мамы в конце первого триместра беременности
- Ультразвуковое исследование
- Обследование молочных желез
Что включает в себя скрининговое обследование при беременности?
Скрининг включает в себя комплекс мероприятий, направленных на оценку развития плода, исключение хромосомных аномалий и внутриутробных пороков. В пренатальный скрининг беременных входит:
- трехкратное УЗИ на разных сроках беременности;
- биохимический анализ крови на определение специфичных маркеров;
- допплерометрия – оценка кровотока сосудов плода и плаценты;
- кардиотокография – оценка частоты и ритма сердечных сокращений плода.
Таким образом, скрининг – более широкое, детальное и точное обследование. Оно направлено на исключение всех отклонений в течении беременности. Прохождение обследования рекомендовано всем беременным вне зависимости от возраста. По своему желанию женщина может отказаться от процедуры, подписав письменный отказ.
Ультразвуковое исследование включает в себя трехкратное обследование на разных сроках беременности:
- в 11–14 недель;
- в 18–21 неделю;
- в 30–34 недели.
Первое УЗ-обследование беременной направлено на выявление хромосомных аномалий плода. С помощью аппарата врач осуществляет необходимые замеры, которые подробно описывает в заключении. В ходе УЗИ в 1 триместре оценивают следующие параметры:
- копчиково-теменной размер (КТР);
- бипариентальный размер головы плода (БПР);
- толщина воротникового пространства (ТВП);
- длина носовой кости;
- частота сердечных сокращений (ЧСС).
Данные параметры позволяют на ранних сроках беременности выявить аномалии плода по трисомии 21, 18 и 13 – Синдром Дауна, Синдром Эдвардса и Синдром Патау. Примерно на 20 акушерской неделе проводится второе УЗИ, которое опровергает, либо подтверждает данные первого. Расшифровка данных второго обследования содержит следующую информацию:
- размеры плода и соответствие их нормам;
- подробное описание внутренних органов;
- уровень зрелости легких;
- развитие конечностей;
- толщина и структура плаценты;
- объем околоплодных вод.
Биохимический анализ крови – составная часть первого и второго скрининга беременных. После первого планового УЗИ пациентка сдает кровь на следующие свободный бета-ХГЧ и белок А, ассоциированный с беременностью (PAPP-А).
На основании размеров плода по УЗИ, результатов лабораторных анализов и анамнеза пациентки (возраст, вес и рост, наличие вредных привычек, эндокринные и хронические соматические заболевания, аборты, выкидыши, ЭКО и т. д.) с помощью компьютерной программы производится расчет риска генетических отклонений. Кровь сдается с утра натощак либо через 4 часа после последнего перекуса.
На 18–19 неделе беременности пациентка при необходимости сдает кровь второй раз – такой анализ носит название «тройной тест». При расчете риска используются следующие данные:
- результаты 1-го УЗИ на 11–14 неделе беременности;
- анализ крови на ХГЧ;
- анализ крови на АФП;
- анализ крови на свободный эстриол.
Второй биохимический скрининг назначается пациентке в следующих случаях:
- при плохих результатах первого скрининга;
- при отсутствии результатов первого скрининга;
- по личному желанию беременной.
Если результаты 1-го скрининга в норме, пациентке достаточно сдать кровь на АФП для исключения дефектов нервной трубки плода. После прохождения второго скрининга гинеколог может направить пациентку к генетику для получения подробной консультации.
УЗИ – распространенный метод диагностики, который часто назначают будущим матерям. Благодаря этому исследованию гинеколог визуально наблюдает за малышом, пока тот находится в материнской утробе. За весь срок вынашивания ребенка женщине назначают как минимум три таких процедуры. Но если выявлены патологии, то исследования УЗИ проводятся чаще.
УЗИ от скрининга отличается задачами исследований
Первое УЗИ проводится, когда мать становится на учет. Благодаря процедуре врач может судить о сроке и степени развития эмбриона. Но ультразвуковое обследование не выявляет хромосомных патологий плода, а оценивает его внешнее строение. И чтобы узнать, нет ли у малыша генетических заболеваний, проводится перинатальный скрининг.
Под этим термином предполагается целый комплекс обследований, включающий биохимический анализ крови и УЗИ. Благодаря им еще на ранних стадиях выявляется риск развития у плода серьезных генетических заболеваний, таких как синдром Дауна, Эдвардса и других.
Скрининг обязательно проводится на 10–13-й неделе и 20–22-й неделе
Основная цель обследований – выявить маркеры хромосомных отклонений у эмбриона. Но также при осмотре оценивается состояние матки, плаценты и амниотической жидкости. Если есть патология, женщине назначаются дополнительные консультации у генетика. И также проводится дополнительный скрининг на 30−32-й неделе.
Подготовка к скрининговому УЗИ
При трансабдоминальном УЗИ женщина, со сроком до 12 недель беременности, должна прийти на диагностику с полным мочевым пузырем, выпив 1-1,5 л воды за полчаса-час до визита к врачу-узисту. Это необходимо, чтобы полный мочевой пузырь «выдавил» матку из полости таза, что даст возможность лучше её рассмотреть.
Со второго триместра матка увеличивается в размерах и хорошо визуализируется без всякой подготовки, поэтому необходимость в полном мочевом пузыре отпадает.
При трансвагинальном УЗИ предварительно необходимо провести гигиену наружных половых органов (без спринцевания).
Врач может сказать заранее приобрести в аптеке презерватив, который одевают на датчик в целях гигиены, и сходить в туалет помочиться, если последнее мочеиспускание было более часа назад. Для поддержания интимной гигиены возьмите с собой специальные влажные салфетки, которые также приобретите заранее в аптеке либо в магазине на соответствующем отделе.
Трансвагинальное УЗИ проводят обычно только в первом триместре беременности. С помощью него можно ещё до 5 недели беременности обнаружить плодное яйцо в полости матки, абдоминальному УЗИ это не всегда под силу на таком раннем сроке.
Преимуществом вагинального УЗИ является и то, что оно способно определить внематочную беременность, угрозу выкидыша при патологии расположения плаценты, заболевания яичников, фаллопиевых труб, матки и её шейки. Также вагинальное исследование дает возможность более точно оценить, как развивается плод, что бывает трудно сделать у женщин с избыточным весом (при наличии складки жира на животе).
Для ультразвукового исследования важно, чтобы газы не мешали обследованию, поэтому при метеоризмах (вздутии живота) необходимо за день до УЗИ принимать по 2 таблетки Эспумизана после каждого приёма пищи, и утром в день обследования выпить 2 таблетки Эспумизана или пакетик Смекты, разведя его в пол стакане воды
Расшифровка результатов
РАРР — А — это очень важный показатель нормального течения беременности. Если полученные значения данного лабораторного критерия находятся в пределах нормальных значений, то волноваться не следует. По одному только анализу никакого заключения врачи сделать не могут.
Если данный показатель существенно превышает норму, то это еще не является причиной для постановки диагноза генетического заболевания. В этом случае гинекологи назначают беременной дополнительные исследования. Значения РАРР-А существенно превышают нормальные значения при синдроме Дауна. Также превышение данного показателя встречается накануне самопроизвольного аборта или спонтанного выкидыша. Повышение РАРР — А является очень важным показанием для проведения УЗИ.
Существенное превышение ХГЧ происходит и при возможных генетических аномалиях. Таким образом может проявиться и синдром Эдварса. Также превышение данного лабораторного критерия в комплексе с другими показателями может быть при токсикозе. Нарастание ХГЧ также происходит при плацентарной недостаточности. В этом случае для исключения данного состояния обязательно проводится УЗИ.
Для оценки риска возникновения и развития генетических заболевания врачи пользуются специальной шкалой PRISCA. В своем заключении доктор обязательно должен указать степень риска хромосомной аномалии. Обязательно также указывается и коэффициент Multiple of median (MoM). Подсчитывается он с помощью специальной компьютерной программы, куда доктор вводит исходные полученные значения биохимических тестов.
Нормой считается МоМ в диапазоне от 0,5 до 2,5. Для подсчета этого показателя учитываются не только полученные результаты анализов, но и принадлежность к определенной расе, а также возраст беременной и наличие у нее сопутствующих заболеваний внутренних органов.
Мамочки, которые проходили биохимический скрининг, отзываются о такой диагностике весьма неоднозначно. Некоторые из них отмечают, что полученные результаты оказались неточными и им пришлось повторять исследование несколько раз.
Проводить скрининг можно В этом случае медицинское учреждение должно иметь необходимую материально-техническую базу и хорошую лабораторию. Обычные женские поликлиники не могут этим похвастаться. Это приводит к тому, что будущие мамочки обращаются в частные центры.
Стоимость комплексного скрининга в таких медицинских учреждениях существенно разнится. В среднем, она составляет от 6000 до 10 000 рублей. Если у женщины есть какие-то сопутствующие патологии, то стоимость биохимического скрининга может быть выше. Проходить или нет такой комплекс исследований в частной клинике решает для себя каждая будущая мама индивидуально.
Подробнее о том, что включает в себя , смотрите далее.
Диагностика новорожденного
После повышенного врачебного внимания во время вынашивания женщины не всегда хотят разбираться, что такое скрининговое обследование младенца. Некоторые полагаются на собственные ощущения, забывая о возможности проявления болезней позднее. Простой анализ в первые дни жизни малыша способен выявить серьезные проблемы и дать шанс на улучшение состояния. Скрининг ребенка проводится в несколько этапов, давая родителям основную информацию о его здоровье.
Скрининг новорожденных на наследственные заболевания
Первое обязательно обследование часто называют «пяточным тестом», потому что отсюда берется кровь для исследования. Если искомые маркеры обнаруживаются, проводятся дополнительные тесты. Скрининг, нормы которого периодически расширяются новыми болезнями, рекомендован для всех детей, если его не провели в роддоме, родители должны обратиться за ним самостоятельно. В результате обследования можно определить следующие наследственные проблемы.
- Фенилкетонурия – симптомы проявляются после 6 месяцев, последствиями могут стать умственными нарушения. Если выявить вовремя, можно предотвратить развитие путем диетотерапии.
- Муковисцидоз – нарушение работы дыхания и пищеварения из-за сбоя функции желез внешней секреции. Для нормализации состояния используется диета и ферменты поджелудочной железы.
- Галактоземия – не усваивается молочный углевод, что приводит к поражениям печени, нервной системы, глаз. В первые месяцы жизни часто становится причиной смерти, выживающие дети без лечения остаются инвалидами.
- Адреногенитальный синдром – требует немедленной помощи, без нее высок риск летального исхода.
Аудиологический скрининг
Для выявления нарушений слуха у новорожденных используется метод отоакустической эмиссии, он показывает даже небольшие снижения чувствительности этого органа. Полученная расшифровка скрининга дает информацию о необходимости дальнейшей работы с ребенком. Исследования доказывают, что протезирование при 3-4 степени тугоухости до 6 месяцев помогает избежать задержки речевого и языкового развития детей. Если слуховые аппараты использовать позднее, то отставание обязательно будет. По этой причине исследование рекомендовано для обязательного прохождения.
Неонатальный скрининг новорожденных – сроки проведения
Высокой эффективностью отличается только скрининг, сроки проведения которого были соблюдены. Анализ крови выполняется на 4 утро (у недоношенных младенцев – на 7) через 3 часа после кормления. Результаты становятся известны не позднее 10 дня после рождения. Если обнаружены проблемы, потребуются дальнейшие тесты. Проверку слуха делают после 4 дня жизни, раньше могут возникнуть ошибки. Если выявлен отрицательный результат, проверку повторяют через 4-6 недель.
Скрининг сердца
Врач может назначить пациенту прохождение скринингового исследования, по выявлению нарушений сердца, если на это есть объективные причины. К ним относят:
- Лишний вес.
- Хроническое заболевание.
- Порок сердца.
- Наследственный фактор.
- Нарушение в мышце сердца.
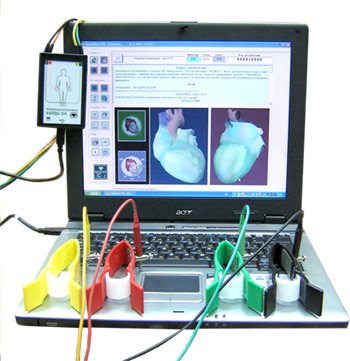
Одна часть аппарата фиксирует электрические поля, находясь на груди и спине пациента, а вторая призвана фиксировать изменения в электрических полях.
Второй метод заключается в ультразвуковой диагностике. Датчиком пациенту водят в области сердца, а на экране врач видит изображение. Оценивая изображение, специалист сравнивает динамику и показатели сердца с нормой.
Нерегулярный ритм и утончение тканей свидетельствуют о нарушения в области сердца.
Иногда сердце обследуют через пищевод. Этот осмотр информативнее, чем выявление изображения при помощи датчика, но приносит дискомфорт пациенту.
Мышцы поглощают излучение от датчика, а кости являются своеобразным препятствием, которое мешает получить полный результат.
Поскольку ультразвук имеет малый радиус проникновения, проводить исследование чрезпищеводным путем рекомендуют людям, страдающим от лишнего веса.
Диагностику проводят натощак, что позволяет избежать рвотного рефлекса.
Скрининг при беременности: сроки проведения
Перенатальный или дородовой скрининг – это множество комплексных обследований который рекомендуют проходить беременным для того чтобы выявить аномалии плода, некоторые из них не поддаются излечению. Скрининг представляет собой исследование в три этапа при помощи ультразвука, биохимии и анализа крови. Данные процедуры абсолютно безопасные для малыша и для мамы.
Как делают скрининг при беременности
Первым этапом скрининга является ультразвуковое обследование. В ходе обследования проходит оценка размера плода и соответствие его нормам срока, состояние ребенка, выраженные пороки и другое. То есть первый этап – это то, что заметно внешне без каких-либо анализов. Но необходимо выделить, что если скрининг не показал изначальных патологий, то их нет. Например, синдром Дауна можно заметить сразу только на пятьдесят процентов. А точный результат можно узнать только после сдачи анализов на хромосомные болезни.
Биохимический скрининг
Точный результат наличия болезней у ребенка можно узнать после второго этапа скрининга. Второй этап скрининга называется биохимическим. На данном этапе обследуют кровь будущей мамы. Определяют наличия специфических веществ, которые выделяет плацента. Еще оценивают показатели белка и маркерного вещества в крови.
Компьютерные программы при скрининге
Третьим этапом является расчет хромосом на патологии при использовании специальных компьютерных программ. Также кроме всех вышесказанных результатов используют все показатели возраст, и масса матери, сроки беременности, имеются ли вредные привычки, генетические заболевания у родителей, а также национальность.
После того как вся нужная информация обработается при помощи компьютерных программ, доктор может сделать выводы о том какой шанс родить ребенка с отклонениями и генетическими заболеваниями.
Если результат низкий, то беременная не проходит обследование второй раз, за ней необходимо наблюдение во время беременности у обычного врача. Когда проявился средний уровень, то во время второго триместра проходят обследование еще раз. Когда результат очень высокий проводят еще оно обследование сразу после получения результатов. Назначается перенатальная диагностика, после нее будет известен точный результат о здоровье ребенка.
Негативные факторы, влияющие на развитие нарушений у плода
Существует определенные факторы, вследствие которых, возможно, ребенок будет иметь некоторые отклонения:
- Если будущая мама забеременела поздно, старше тридцати пяти лет и старше, а также, если биологический возраст папы на момент зачатия ребенка достигает сорока лет.
- Если в роду есть аномальные болезни.
- Если у будущего малыша плохая наследственность.
- Если мать имела до этого в анамнезе замершую беременность или родила мертвого младенца, были постоянные выкидыши или аборты.
- Если мать переболела в первом триместре вирусными заболеваниями.
- Если мать принимала опасные препараты (их называют «тератогенные»), которые влияют на плод негативным образом.
Сразу спешим успокоить будущих мам и сказать, что развитие нарушений развития при наличии перечисленных факторов не обязательно должно быть у вашего ребенка. Многие рожают первенца в возрасте старше 35 лет, в силу каких-либо факторов у женщины могут быть в анамнезе выкидыши, аборты и прочие неприятности (назовем их так), но это совсем не значит, что у нее 100% родится ребенок с отклонениями в развитии.
Порядок проведения и подготовка
При прохождении перинатального обследования первого триместра очень важно соблюсти строгий порядок действий. Ультразвуковая диагностика и сдача крови из вены планируется на один день с тем расчетом, чтобы временной промежуток между двумя этими действиями был минимальным
Обычно сначала проходят обследование в кабинете УЗИ, а затем с заполненным бланком следуют в процедурный кабинет, чтобы сдать кровь. Однако в некоторых консультациях порядок обратный. В любом случае, оба обследования проходятся строго в один день.
Чтобы на результаты теста не повлияли негативные факторы, к которым относятся биохимические изменения , скопление газов в кишечнике, женщине рекомендуется тщательно подготовиться к диагностике. За два дня следует сесть на непродолжительную диету – не есть жирную и очень сладкую пищу, жареное и копченое, за шесть часов до анализа крови не стоит есть вообще. Анализ крови сдают натощак.
УЗИ в 12 недель проводят транвагинальным датчиком; второй способ – по животу, пока не дает четкой картинки и представления о происходящем внутри матки.
В назначенный день женщина приходит в кабинет своего акушера-гинеколога, проходит взвешивание, ей измеряют рост и заполняют подробную анкету. Чем больше в ней будет данных, тем точнее будут рассчитаны риски. В анкету вносят данные о предыдущих беременностях, выкидышах, абортах, возрасте и весе женщины, данные о ее вредных привычках (курение, алкоголь), информация о муже и состоянии здоровья близких родственников.
Затем будет УЗИ, а потом сдача крови. Общие результаты внесут в единый бланк, особая программа «сравнит» генетический портрет беременной вместе с ее анализами с «портретами» дам с большими рисками родить больного малыша. В результате выдадут индивидуальный расчет.
Скрининговое обследование во время беременности
Если проверка здоровья населения это новая программа и проходят ее только желающие, то для будущих мам, выявить наличие патологий крайне важно. Многие беременные с сомнениями относятся к скрининговому обследованию, не зная, что это такое и как к нему подготовиться
В комплексную проверку входят обследования на аппарате ультразвуковой диагностики и анализ на кровь. На их основе выявляют длину плода, срок от зачатия до обследования и наличие отклонений у малыша.
Первый скрининг: что это?
Первая проверка важна для будущей матери, поскольку подтверждает наличие беременности. В этот период врачи стараются выявить отклонения следующего характера:
Статья в тему:
Можно ли пить кофе при беременности? Чем его можно заменить?
- Проверка длины носа, поскольку у тех детей, которые развиваются с отклонениями, кости формируются позже.
- Проверка желчного мешочка и количества сердечных сокращений. Это указывает на жизнеспособность ребенка.
- Под контролем держат состояние шейной складки, которая часто указывает на отклонения в развитии.
- Состояние кровотока, подходящего к плоду.
- Размер головы также важен для постановки диагноза.
- Проверка срока беременности в соответствии с таблицей.
Важно! Отклонения, выявленные при первом скрининге, не должны давать повода для беспокойства. При подозрении на неправильное развитие, женщину будут обследовать более интенсивно и скажут окончательный диагноз
Обследование проводят как трансвагинальным методом, так и через брюшную стенку. Поскольку первый способ рассмотрения плода более информативен, его применяют на ранних сроках беременности.
Второй этап скрининга складывается из детального биохимического анализа крови
Важно отметить, что будущая мать сдает кровь только после прохождения УЗИ, где специалист определяет срок беременности
Анализы, оцениваемые при таком исследовании — это ХГЧ, гормон, указывающий на наличие беременности и протеин-А, показывающий состояние плаценты и иммунитета женщины.
После трех исследований, врач выводит индекс МоМ, который складывается еще и из таких показателей как:
- возраст матери;
- наличие вредных привычек;
- предыдущих беременностей.
Второй скрининг
Второе скрининговое обследование, что это такое и для чего его необходимо делать всем будущим матерям?
В середине беременности женщину проверяют по третьему скрининговому методу. Цель этого обследования состоит в выявлении положения ребенка.
Как и при первой проверке по УЗИ скринингу, у малыша определяют размер носовой кости и иные показатели ребенка.
Беременной также уделяют пристальное внимание. Ее осмотром занимается гинеколог
Это касается выявления отечности и исключения лишнего веса, которые осложняют период вынашивания плода.
Шейку и стенки матки осматривают на наличие патологических и воспалительных процессов, что также оказывает влияние на состояние будущей матери.
В этот период смотрят и сравнивают с нормами три показателя анализов: уровень ХГЧ, АФП (белок сыворотки крови у плода) и эстриол.
ХГЧ проверяют по специальной таблице, где показатели соответствуют сроку вынашивания плода. Если полученный результат отличается от нормы, тогда существует вероятность выкидыша. Поэтому при возникновении сомнений, результат будет показан гинекологу и иным специалистам, проводящим осмотр состояния будущей матери.
Статья в тему:
Какие гормональные противозачаточные таблетки выбрать для женщин после 40 лет?
Эстриол также сравнивают с показателями из таблицы. Этот гормон показывает состояние печени плода и плаценты его матери. В дальнейшем этот гормон принимает участие в формировании протоков для прохождения молока для вскармливания.
Анализ АФП делают для того чтобы проверить следующий фактор: правильно ли вырабатывается белок у ребенка или нет.
Третий скрининг
При благоприятных анализах и отсутствии жалоб, будущая мать не проходит третью проверку. Следующий этап – это скрининг малыша после родов.
При явных патологиях и показателей по проведенным анализам, отличающихся от нормы, женщине рекомендуют пройти третий скрининг, выявляющий состояние плаценты и положение плода.
Особенности скрининга беременных в разных триместрах
Обследование беременных на разных сроках имеет свои особенности. Ультразвуковое исследование является обязательным в каждом из триместров. Необходимость в проведении анализов плазмы на гормоны и белки определяет врач, ведущий беременность, на основании результатов предыдущего скрининга и наличия рисков патологий в каждом конкретном случае.
Первый триместр беременности
Скрининг первого триместра назначается на 11, 12 или 13 акушерской неделе. Такие сроки для первого скрининга выбраны не случайно – в это время заканчивается зародышевый период и начинается фетальный (плодный). Биохимическое исследование в рамках первого скрининга называют двойным тестом. Оно предполагает определение концентрации хорионического гонадотропина человека (ХГЧ) и ассоциированного с беременностью плазменного белка А (РАРР-А).
Для диагностики наследственных заболеваний, передающихся по отцовской или материнской линиям, важное значение имеет пол ребенка. Однако достоверно определить пол в ходе первого УЗИ в 11–13 недель невозможно, вероятность ошибки очень высока
Говорить о точном результате можно лишь после 14–15 недель беременности. В этом случае более информативным является 3D-УЗИ.
На УЗИ в рамках скрининга первого триместра определяются следующие показатели:
- копчико-теменной размер (КТР);
- параметры головного мозга и сердца;
- толщина воротникового пространства (подкожного скопления жидкости в затылочной части) (ТВП);
- размеры и особенности строения носовой кости;
- частота сердечных сокращений (ЧСС);
- окружность и размер головы: бипариентальный, от виска к виску (БПР) и от лобно-затылочный (ЛЗР);
- количество амниотической жидкости;
- длина костей конечностей;
- размеры хориона и желточного мешка;
- параметры шейки матки.
2 триместр
На скрининговом УЗИ измеряют размеры костей плода, окружность головы, бипариентальный размер. Определяют место прикрепления пуповины, количество сосудов, расположение и состояние плаценты, оценивают объем околоплодных вод и длину шейки матки. На этом сроке можно достоверно узнать пол ребенка. По результатам анализа крови определяется концентрация гормонов ХГЧ, свободного эстриола и альфа-фетопротеина (АФП).
Скрининговое УЗИ проводят с 16 по 24 неделю беременности. Сдать кровь необходимо тем женщинам, у которых при первом скрининге были обнаружены отклонения. Исследование показано при наличии пороков развития у будущей матери, ее близких родственников, супруга или старших детей. Оптимальное время для проведения биохимического исследования – 16–18 недель.
Диагностика в полном объеме показана также женщинам, входящим в группу риска:
- имеющим выкидыши, замершие беременности в прошлом;
- вынужденным употреблять медикаменты, запрещенные при беременности;
- проживающим в опасных экологических районах или подвергавшимся воздействию вредных веществ;
- недавно перенесшим тяжелую инфекцию;
- старше 35 лет;
- с онкологическими заболеваниями.
3 триместр
Скрининг последнего триместра проводится в 31–34 недель. На УЗИ измеряются размеры костей, окружность головы и живота плода, его масса и рост, оцениваются строение мозга, позвоночника и внутренних органов ребенка. Результаты скрининга позволяют выявить наличие воспалительных процессов и угрозу преждевременных родов.
Определяются положение, толщина и степень зрелости плаценты, объем амниотической жидкости, длина шейки матки. Подсчитывается количество сердечных сокращений в минуту и частота дыхательных движений. 3D-УЗИ дает возможность с высокой степенью визуализации увидеть почти полностью сформировавшегося малыша и сделать его снимки (на фото).
В обследование в рамках скрининга в 3 триместре дополнительно входит кардиотокография. Этот метод диагностики позволяет фиксировать маточные сокращения, дает возможность оценить амплитуду сердцебиений, снижение или увеличение сердечного ритма. Беременным на последнем этапе гестации также показана допплерография. Она помогает определить наличие нарушений в кровообращении в пуповине, плаценте, матке и органах малыша. Это дает возможность оценить, достаточно ли кислорода он получает. При биохимическом скрининге исследуют уровни свободного эстриола, ХГЧ и лактогена.
Развитие плода и самочувствие мамы в конце первого триместра беременности
Первый триместр особенно важен для нормального формирования ребенка, ведь именно в этот период закладываются все жизненно важные системы организма. Первый триместр беременности начинается от первого дня последней менструации и заканчивается в конце 13-й недели.
В этот период женщина может чувствовать легкие тянущие боли в нижней части живота, метеоризм, частые позывы к мочеиспусканию, сонливость и апатию, молочные железы нагрубают и увеличиваются в размере, становятся более чувствительными. Самым неприятным симптомом беременности на ранних сроках является токсикоз, который в той или иной форме встречается в 50-60% случаев и, как правило, не представляет угрозы для жизни и здоровья. К концу первого триместра самочувствие обычно улучшается, но по-прежнему возможны резкие перепады настроения и чрезмерная плаксивость.
К концу первого триместра и моменту проведения первого скрининга все органы крохи уже сформированы, он все больше напоминает по строению маленького человека, хотя головка еще кажется непропорционально большой по сравнению с остальным туловищем, которое начинает потихоньку распрямляться. Эмбрион уже совершает достаточно интенсивные движения, но он еще слишком мал, чтобы мама могла почувствовать его активность. В длину он достигает примерно 4 см, а в весе едва дотягивает до 7 граммов. Кстати, с этого времени эмбрион официально меняет свой статус на «плод».
На крошечном личике уже есть нос, подбородок, щеки, рот, в котором формируются зачатки зубов, язык, глазки, закрытые веками, уши приобретают ту форму, с которой человеку суждено появится на свет. На ручках и ножках отчетливо видны пальцы, больше не соединенные между собой перепонками. Начинают свой рост волосы и ногти. Продолжают свое развитие печень, почки, кишечник, пищеварительная и дыхательная системы. У девочек к 11-й неделе жизни уже сформированы яичники, у мальчиков — активно формируются яички и мошонка.
К 12-й неделе беременности малыш подрастает где-то на сантиметр, а в весе прибавляет практически вдвое. Этот срок знаменателен тем, что у плода появляются рефлексы: он сгибает и разгибает пальчики, губы учатся совершать сосательные движения, отмечается сокращение лицевых мышц, хотя глаза все еще закрыты — веки откроются ближе к 27-й неделе беременности.
Физическое и психологическое состояние будущей мамы должно практически вернуться в норму. Токсикоз уходит, правда чрезмерная эмоциональность сопровождает некоторых женщин всю беременность. Матка увеличивается настолько, что у многих беременных на этом сроке уже виднеется небольшой животик.
Екатерина Жуманова рассказывает, что именно в период с 11-ю по 13-ю неделю, а оптимально в 11-12 недель, проводится первый скрининг. Остановимся подробнее на этом важнейшем обследовании.
Ультразвуковое исследование
В кабинете УЗИ врач изучит малыша, определит, все ли с ним хорошо, в каком месте маточной полости он закрепился, а также проверят кроху на наличие маркеров, которые показывают высокую вероятность рождения ребенка с генетическими синдромами. На 12 неделе будущая мама сможет увидеть своего ребенка, послушать, как бьется его маленькое сердце, а также увидеть движения плода, которые она пока физически не ощущает.
Врач в протоколе скринингового исследования первого триместра обязательно укажет, сколько плодов визуализируется в полости матки, проявляют ли они признаки жизнедеятельности, а также опишут основные размеры, которые позволят уточнить сроки «интересного положения» и узнать, как протекает развитие крохи.
Показатели нормы развития в таковы:
-
Окружность головы плода (ОГ) – 58-84 мм, наиболее часто – 71 мм.
-
Копчико-теменной размер () – 51-59 мм, наиболее часто – 55 мм.
-
Бипариентальный размер головки (БПР) – 18-24 мм, наиболее часто – 21 мм.
-
Частота сердечных сокращений (ЧСС) – 140-170 ударов в минуту.
-
Двигательная активность – присутствует.
Кроме того, доктор определяет два важнейших для диагностики генетических патологий маркера – толщину воротникового пространства и наличие у крохи носовых косточек. Дело в том, что у деток с грубыми пороками развития шейная складка увеличена за счет подкожной жидкости (отечности), а нос уплощен. Рассмотреть остальные лицевые кости сумеет только через полтора-два календарных месяца.
ТВП (толщина воротникового пространства) в 12 недель при отсутствии патологий не выходит за границы диапазона 0,7-2,5 мм. Если у малыша этот параметр превышен незначительно, будущей маме могут порекомендовать пройти УЗИ повторно через неделю. Если ТВП существенно превышает верхние границы нормы, потребуется дополнительное обследование, риски родить больного малыша повышаются. Речь идет о превышении от 3,0 мм и выше.
Носовые косточки разглядеть бывает гораздо сложнее, они не всегда визуализируются в 12 недель, плод может расположиться к датчику врача спиной и упорно не желать развернуться и дать измерить свой носик. Если это сделать удалось, нормальными значения длины костей носа на этом сроке считаются значения, которые не выходят на границы диапазона 2,0-4,2 мм.
На самом деле, у малыша может быть просто маленький миниатюрный нос, который пока сложно запечатлеть в численном значении, особенно на старом УЗИ-сканере с невысокой четкостью изображения.
Теоретически в 12 недель уже можно попытаться определить пол ребенка, ведь наружные половые органы сформированы, и если малыш удобно расположен и открыт взгляду диагноста, вполне могут быть замечены. Однако не стоит ждать от врача гарантий того, что родится именно мальчик или девочка. Пол на этом сроке может назваться только предположительно (вероятность точного попадания равна примерно 75-80%). Более точно доктор оценит половые признаки малыша на следующем УЗИ, после 16-17 недель беременности.
Дополнительно на УЗИ в конце первого триместра оценивают вероятные угрозы прерывания вынашивания – утолщенные стенки матки могут говорить о наличии гипертонуса, а также состояние шейки матки, маточных труб, цервикального канала.
Обследование молочных желез

Скрининг молочных желез, или мамография – один из самых важных для женщин.
Обследование молочной железы – не обязательно медицинская процедура. Самый простой способ диагностики заболеваний груди – самостоятельная пальпация. Ее рекомендуют проводить через неделю после окончания менструации, когда ткани железы наиболее рыхлые, и прощупываются даже мелкие узелки. Делать это врачи рекомендуют даже молодым девушкам, а с двадцатилетнего возраста самостоятельное обследование обеих молочных желез становится обязательным.
Клиническое обследование груди проводится в медицинских учреждениях. Чаще всего его проводит гинеколог на плановых осмотрах.
Третий и самый точный скрининг – маммография. Он проводится врачом-мамологом, который ставит точный диагноз. По некоторым признакам маммография похожа на флюорографию, но «в фокус» рентген-аппарата попадает не вся грудная клетка и ее внутренняя полость, а только грудь пациентки.

Женщина для прохождения маммографии должна раздеться, и плотно прижаться к прибору. Обнаженные молочные железы плотно прижимаются с двух сторон специальными пластинами, а лаборант делает снимок. Позже снимок, на котором видны однородные ткани и участи повышенной плотности, передается рентгенологу или мамологу, который ставит пациенте точный диагноз.
У этого метода исследования молочных желез среди врачей и ученых есть немало противников. Это связано с тем, что рентген-излучение даже в небольших дозах может провоцировать развитие рака груди. Второй аргумент против процедуры обследования молочный железы – низкая достоверность скрининга. Исследования показали, что примерно в 20% случаев маммография оказывается ложноположительной, что ведет к нервным расстройствам у пациенток, и необходимости прохождения болезненных биопсий. Поэтому, несмотря на то, что большинство врачей рекомендует регулярно проходить процедуру мамографии для предотвращения риска развития заболеваний, все больше пациенток отказывается проходить обследование молочной железы без крайней необходимости.