Скарлатина у детей: симптомы, стадии, методы лечения
Содержание:
Эпидемиология
Источником заражения при Скарлатине является больной или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чиханьи, разговоре; они могут содержаться также в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Важную роль в эпидемиологии С. играют больные стертыми формами с неполно или слабо выраженными клин, проявлениями
Большое значение в эпидемиологическом отношении имеет С., протекающая в виде обычной ангины с отсутствием такого важного симптома как сыпь. Об эпидемиологической роли бактерионосителей свидетельствует скрытая («немая») иммунизация здоровых детей, т
е. нарастание у них иммунитета во время эпидемии. Здоровое носительство кратковременно, контагиозность бактерионосителей по сравнению с больными значительно ниже.
Передача возбудителей инфекции происходит гл. обр. воздушно-капельным путем. Заражение через различные предметы имеет второстепенное значение. Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Наиболее восприимчивы к С. дети в возрасте от 2 до 7 лет, после 15 лет С. встречается редко, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Скарлатина — широко распространенное заболевание. Заболеваемость выше в странах с умеренно холодным и влажным климатом, она возрастает осенью, зимой, весной и снижается летом.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет. Уровень заболеваемости С. за последние десятилетия существенно не изменился. По данным B. Н. Додонова (1974, 1978), значительно уменьшилась интенсивность периодических подъемов заболеваемости. Наряду с этим *чаще встречаются легкие и стертые формы, а число тяжелых форм и осложнений резко сократилось. Летальность, в прошлом высокая, в наст, время сведена к сотым долям процента, а в нек-рых местах — к нулю, что является следствием повышения эффективности лечения скарлатины и прежде всего применения антибиотиков.
Как отличить скарлатину от других болезней
Красная сыпь на коже может появляться и при некоторых других болезнях: кори, краснухе, атопическом дерматите. Гнойное воспаление миндалин также необязательно является проявлением скарлатины, так как поражение миндалин и ближайшей к ним области возможно, например, и при дифтерии.
Скарлатину можно отличить по следующим признакам:
- «Пылающий зев». Рот и горло красные, отечные. Область покраснения отделяется от неба резкой границей.
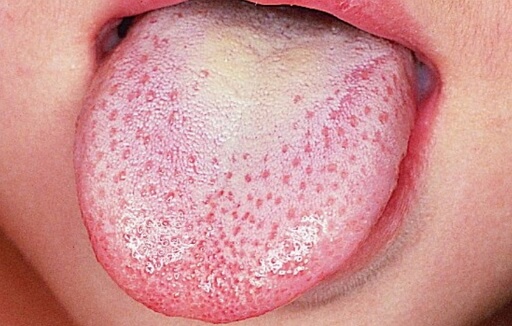
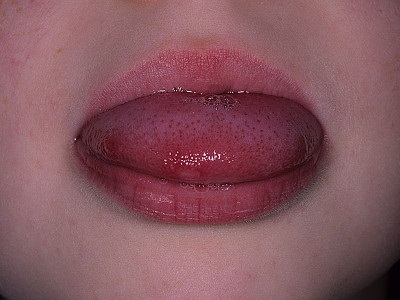
- «Малиновый язык» — отечный язык малинового цвета, на котором выделяются увеличенные сосочки.
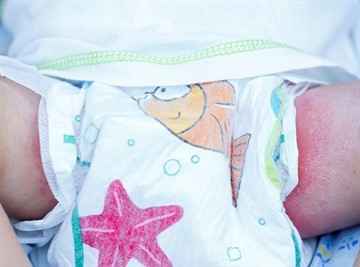
- Точечная сыпь на красной отекшей коже. Особенно густо сыпь расположена в складках кожи и на сгибах конечностей.
- Белый носогубный треугольник.
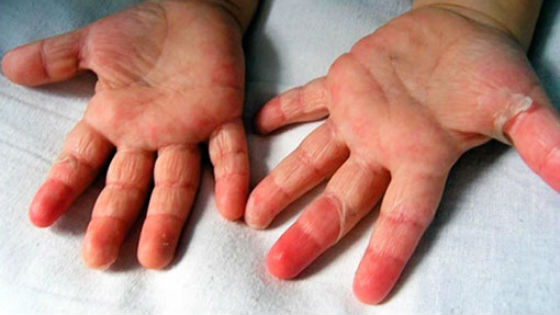
- Шелушение кожи после начала выздоровления. На ладонях и ступнях она сходит полосами, а в остальных местах – мелкими чешуйками.
При осмотре больного врач надавливает пальцем на сыпь. Она при этом исчезает, а потом появляется снова. Для скарлатины характерно наличие высокой (от 38.5 до 41°С) температуры.
Причины скарлатины у детей
В качестве специфического возбудителя при скарлатине у детей выступает S. pyogenes, который также является провокатором развития других клинических вариантов стрептококковой инфекции в виде ангины, хронического тонзиллита, ревматизма, острого гломерулонефрита, стрептодермии и рожи.
Преимущественной локализацией патологических изменений при попадании в организм Бета-гемолитического токсигенного стрептококка группы А является слизистая оболочка носоглотки, кожные покровы, в которых формируются неспецифические изменения воспалительного характера в виде ангины, регионарного лимфаденита.
Возбудитель скарлатины у детей способен к продукции экзотоксина, который является провокатором развития общеинтоксикационного синдрома и экзантемы. При неблагоприятном соматическом фоне у ребенка при скарлатине возможно развитие массивного септического компонента, который проявляется в виде лимфаденита, отита, септицемии. При развитии скарлатины у ребенка основу патогенеза составляют активные аллергические механизмы, а развитие осложненных форм заболевания в большинстве ситуаций обусловлено формированием стрептококковой суперинфекции или реинфекции.
В качестве резервуара и источника распространения инфекции выступает как взрослый человек, так и ребенок, страдающий какой-либо клинической формой стрептококковой инфекции (ангина, скарлатина а также бактерионосители), у которых клинические проявления выражены минимально или вовсе отсутствуют.
Инкубационный период скарлатины у детей может быть стертым, поэтому ребенок считается заразным с первых суток присутствия в его организме стрептококковой инфекции. Показатель контагиозности снижается постепенно и полностью нивелируется спустя 21 сутки. Бактерионосительство стрептококковой флоры группы А отличается выраженной продолжительностью и составляет около 15% всего здорового населения.
Стрептококк при скарлатине у детей предается преимущественно аэрозольным методом, причем риск заражения напрямую зависит от близости и продолжительности контакта с пациентом. В педиатрической практике инфекционисты также часто сталкиваются с возможностью передачи возбудителя алиментарным и контактно-бытовым методом. Уровень естественной восприимчивости к стрептококковой инфекции у детей достаточно высок. Так, развитие скарлатины у детей чаще всего возникает при ослаблении антитоксических иммунных механизмов, при попадании в организм ребенка токсигенного штамма бактерий, которые продуцируют эритрогенные токсины различных типов. После перенесенной скарлатины у ребенка отмечается формирование постинфекционных типоспецифических иммунных реакций, поэтому в дальнейшем не исключается возможность развития повторного заболевания при попадании в организм стрептококка другого серовара.
Проникновение возбудителя скарлатины в детский организм происходит через слизистую оболочку зева, а также носоглотки, хотя в некоторых ситуациях стрептококк может проникать через микроповреждения кожных покровов. В проекции, где произошла адгезия бактерий при скарлатине отмечается формирование местного воспалительно-некротического очага. Инфекционно-токсический симптомокомплекс развивается в результате поступления эритрогенного токсина в общий кровоток, а также в результате действия пептидогликана. Бактериальная токсинемия выступает в роли провокатора генерализованного расширения мелких сосудов в различных органах и структурах, включая кожные покровы и слизистые оболочки с появлением характерной экзантемы. В дальнейшем в организме ребенка отмечается усиление синтеза и накопления антитоксических антител, функцией которых является осуществление связывания токсинов, что клинически проявляется исчезновением экзантемы.
 скарлатина у детей: фото языка
скарлатина у детей: фото языка
Возможные осложнения
При отсутствии адекватного лечения и по некоторым другим причинам (слабость защитных сил, заражение высокоагрессивным штаммом стрептококка, предрасположенность к аутоиммунным процессам) могут развиваться осложнения.
Все последствия скарлатины подразделяют на три большие группы:
- Септические. В эту группу входят разнообразные гнойные инфекции – распространенная некротическая ангина, отиты, гнойный лимфаденит, паратонзиллярный абсцесс, пневмония и т. д. Наиболее тяжелыми являются сепсис и гнойный менингит. Септические осложнения могут быть ранними (возникать в первую неделю болезни) и поздними (развиваются спустя 2 недели и более). Септические осложнения связаны обычно с неадекватной антибактериальной терапией (несвоевременное назначение, незавершенный курс, неактивный в отношении стрептококка препарат) или полным отсутствием антибиотиков в лечении больных.
- Аллергические (инфекционно-аллергические) – всегда поздние, формируются ко 2–3 неделе. К ним относятся поражение суставов, почек, сердца после перенесенной скарлатины. Аллергические осложнения обусловлены тем, что стрептококк имеет антигены, сходные по своей структуре с некоторыми клетками человеческого организма. Из-за этой схожести иммунная система, начиная борьбу со стрептококком, повреждает не только чужеродные микробные клетки, но и свои собственные – развивается аутоаллергический ревматизм, миокардит, гломерулонефрит и т. д. Чтобы предотвратить инфекционно-аллергические осложнения, необходимо начинать антибактериальную терапию как можно раньше и проводить полноценный курс.
- Токсические. К ним относится инфекционно-токсический шок, развивающийся в первые дни болезни на фоне заражения большим количеством высокоагрессивного и высокотоксичного штамма стрептококка. Характеризуется резкой слабостью вплоть до потери сознания и комы, бледностью, падением артериального давления, угнетением дыхания, нарушениями работы сердца и т. д. В настоящее время встречается крайне редко.
В случае своевременного лечения скарлатина протекает достаточно легко: температура снижается на 3–4 день заболевания, к этому же времени (или даже раньше) проходят высыпания. Изменения языка, сухость кожи с последующим шелушением могут сохраняться еще недели 2–3.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Клиническая картина скарлатины
Скарлатины симптомы появляются довольно резко и вначале они напоминают типичные признаки респираторных инфекций. Начальные симптомы скарлатины:
- Вялость, отсутствие аппетита, повышенная утомляемость.
- Ребенок больше спит, жалуется на боль в костях и мышцах.
- Присоединяются симптомы интоксикации – головная боль, диспепсические расстройства, тошнота.
- Температура практически сразу подпрыгивает до 38 и выше градусов.
- Характерны типичные симптомы катаральной ангины – на сделанном фото в это время можно увидеть покраснение горла, отечность душек и миндалин.
- Невозможность нормально глотать пищу и слюну.
Далее присоединяются специфические симптомы скарлатины, по которым уже можно отличить эту болезнь от других заболеваний горла. К специфическим проявлениям болезни относят:
- Сыпь. Появляются высыпания через несколько часов, после того как возникают первые симптомы респираторной инфекции. Вначале сыпь покрывает шею и грудь, далее распространяется по туловищу и лицо. На сделанном в этот момент фото ребенка можно увидеть четкую картину сыпи при скарлатине – на фоне ярко – красных щек выделяется бледный носогубной треугольник – в этом месте высыпания никогда не появляются. Также на фото заметны ярко – красные губы.
- Большое количество высыпаний выявляется в естественных складках и паху, по бокам тела. Высыпания мелкоточечные, выглядят как полосы. При аллергии в анамнезе сыпь может быть довольно крупной.
- При тяжелом протекании инфекции симптомы на коже становятся более выраженными. Сыпь выглядит как кровянистая и располагается практически по всему телу.
- Появление сыпи сопровождается зудом, кожа на ощупь шелушащаяся.
- Характерные симптомы скарлатины – это и исчезновение высыпаний спустя примерно неделю от их появления. Кожа при этом остается без шрамов и рубцов. Отмерший эпителий сходит шелушащимися корочками.
- Скарлатина обязательно вызывает изменения внешнего вида языка. В начале болезни язык полностью обложен беловатым налетом, который постепенно сходит, оставляя после себя ярко – красный слизистый слой. На фото это выглядит как островок белого цвета, окаймленный малиновым цветом. Постепенно налет сходит полностью и видно, что весь язык приобретает яркую, насыщенную окраску красного оттенка. На фото также на языке заметны яркие сосочки.
Симптомы скарлатины, развивающиеся в горле, по внешним признакам и общим проявлениям напоминают ангину. В связи с этим лечение скарлатины чаще всего начинают неправильно.
При скарлатине у большинства детей развивается гнойная форма ангины. На фото ротоглотки заметны увеличенные миндалины, отечность горла.
Скарлатина влияет и на поражение ЦНС, часто возникают судороги, бред и галлюцинации на фоне высокой температуры. Осложнения обычно встречаются на 2-й недели болезни – поражаются почки и сердца. Часто развивается миокардит или гломерулонефрит, воспаление среднего уха.
Лечение заболевания при легком течении проводят дома, при тяжелом ребенка необходимо госпитализировать в инфекционное отделение.
Выяснено, что переносчиком инфекции любой ребенок становится с первых дней заражения и особенно высокая степень передачи возбудителя отмечается в активную фазу болезни.
Также и на протяжении трех недель выздоровления стрептококк выделяется в окружающее пространство. У некоторых переболевших детей микроорганизм может присутствовать и несколько дней после полного излечения.
Обычно это происходит, если антибактериальное лечение получено не до конца или в том случае, если выбран антибиотик с наименьшей активностью.
Симптомы скарлатины у детей зависят от фазы болезни. Инкубационный период практически ничем не характеризуется. В начальный этап развития скарлатины отмечается першение в горле, небольшое недомогание, слабость.
Скарлатина у детей симптомы проявляются появлением мелкоточечной сыпи не только на кожных покровах, но и на миндалинах и слизистом слое горла. После того как утихает активная фаза болезни, все симптомы постепенно претерпевают обратное изменение и ребенок выздоравливает.
Лечение, назначенное с самого первого дня болезни, позволяет уменьшить тяжесть всех происходящих изменений и является единственной возможностью избежать поражений других органов.
Через две недели после высыпаний с кожного покрова, пораженного сыпью, верхний эпидермис начинает отделяться небольшими пластинчатыми чешуйками.
Особенно это заметно на ладонях и пальцах рук, иногда именно по этому признаку определяют, что ребенок перенес скарлатину. На фото рук со слущенным эпителием можно заметить розовую кожу, в дальнейшем пигментации на ней не остается.
Какова причина скарлатины?
Скарлатина – это инфекционное заболевание, причиной которого является микроорганизм. В данном случае возбудителем болезни является стрептококк группы А. Его еще называют бета-гемолитическим стрептококком. Эта бактерия имеет шаровидную форму. Она выделяет токсин Дика, вызывающий интоксикацию (отравление организма токсинами) и мелкую сыпь (экзантему). Поселяется на слизистых оболочках человека. Чаще всего они размножаются в носоглотке, но могут жить на коже, в кишечнике и во влагалище. Для защиты бактерии могут создавать вокруг себя капсулу, склонны к образованию скоплений – колоний. У некоторых людей стрептококк А может быть частью микрофлоры. То есть он мирно соседствует с организмом человека, не вызывая болезни. Но после стрессов, переохлаждений, когда иммунитет падает, стрептококки начинают активно размножаться. При этом они отравляют организм своими токсинами.Источником распространения инфекции при скарлатине является человек. Это может быть:
- Больной скарлатиной, ангиной или стрептококковым фарингитом. Особенно опасен такой человек для окружающих в первые дни болезни.
- Реконвалесцент – человек, который выздоровел после перенесенного заболевания. Он еще некоторое время может выделять стрептококки. Такое носительство может продолжаться до трех недель.
- Здоровый носитель – человек, у которого нет признаков заболевания, но стрептококки группы А живут на слизистой его носоглотки и выделяются в окружающую среду. Таких людей довольно много до 15% всего населения.
Основной путь передачи скарлатины – воздушно-капельный. При разговоре, кашле или чихании, бактерии выделяются вместе с капельками слюны и слизи. Они попадают на слизистую верхних дыхательных путей здорового человека. Стрептококки могут найти себе нового хозяина и другим путем. Например, через игрушки, постельное белье и полотенца, плохо помытую посуду, продукты питания. Бывали случаи, когда заражение происходило у рожениц через родовые пути.Эпидемиология скарлатины. На сегодняшний день это заболевание считается детской инфекцией. Большинству больных меньше 12 лет. Но болезнь может наблюдаться и у взрослых. А вот малыши до года практически не болеют. Это связанно с тем, что им по наследству достался материнский иммунитет. Больной считается заразным с первого по 22 день болезни. Существует мнение, что заразить окружающих он может за сутки до появления первых симптомов. Это вызвано тем, что в этот период стрептококки уже в большом количестве находятся в носоглотке и выделяются при разговоре. Но иммунные клетки организма еще держат ситуацию под контролем, поэтому признаков болезни не заметно. Пики заболевания отмечаются в сентябре-октябре и в зимний период, когда дети возвращаются с каникул в школу или детский сад. В летнее время количество заболевших уменьшается. В связи с большей густотой населения заболеваемость выше в городах. Городские дети переносят это заболевание в дошкольном и раннем школьном возрасте и приобретают иммунитет. А в сельской местности скарлатиной часто болеют и взрослые, если они общались с больным скарлатиной. Каждые 3-5 лет отмечаются эпидемии скарлатины. За последние десятилетия скарлатина стала значительно более легкой болезнью. Если раньше смертность от нее достигала 12-20% , то теперь не дотягивает и до тысячной доли процента. Это связано с применением антибиотиков для лечения скарлатины с ослаблением токсичности стафилококка. Однако некоторые исследователи утверждают, что каждые 40-50 лет случаются эпидемии «злокачественной» скарлатины. Когда количество осложнений и показатели смертности возрастают до 40%.
Как проявляется скарлатина у детей?
Это одно из распространенных инфекционных заболеваний. Его возбудители – стрептококки группы А. Инфицирование происходит воздушно-капельным и контактным путем. Ребенок может заболеть скарлатиной после общения с зараженным (когда у него начинают проявляться клинические симптомы), недавно переболевшим (в течение 3-х недель после выздоровления) и носителем патогена. Чаще болезнь диагностируется у детей 2-10 лет, что объясняется следующими факторами:
- В этом возрасте иммунный механизм несовершенен.
- В детских учреждениях происходит взаимное инфицирование, поэтому шанс заразиться возрастает.
У ребенка, перешагнувшего 10-тилетниый рубеж, и взрослого человека восприимчивость к патогенному микроорганизму снижается. Однако это не исключает возможность инфицирования. В зоне повышенного риска находятся такие группы лиц:
- те, кто принимают глюкокортикостероиды;
- страдающие сахарным диабетом;
- при хроническом тонзиллите;
- те, у которых диагностирована гипотрофия;
- при нарушениях в функционировании иммунной системы;
- пациенты с патологиями надпочечников.
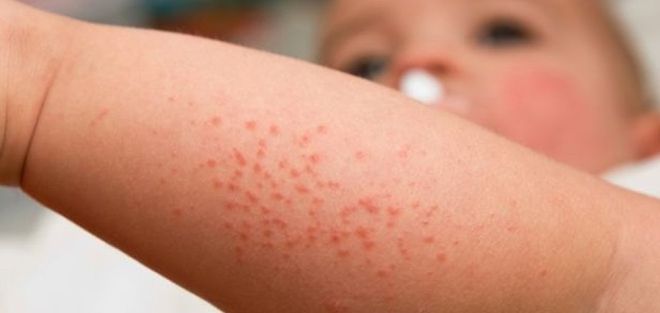
Заболевание проходит несколько стадий развития. Вот как проявляется скарлатина:
- Инкубационный период – этап с момента проникновения патогенов в организм до проявления первых настораживающих симптомов. Он может длиться от нескольких часов до 12 дней.
- Начало заболевания. У ребенка стремительно повышается температура тела до 38°-39° и сильно болит горло. В большинстве случаев этот этап длится сутки.
- Разгар заболевания. Для этого этапа характерно окрашивание языка в малиновый оттенок и появление высыпаний. Длится такая стадия около недели.
- Выздоровление. На этом этапе сыпь бледнеет и начинает шелушиться. Кожа на пораженных участках постепенно обновляется.
Когда появляется сыпь при скарлатине?
Высыпания – это один из характерных признаков данного заболевания
По этой причине важно разобраться в том, на какой день появляется сыпь при скарлатине. У большинства деток высыпания наблюдаются уже через 10-12 часов после проявления клинических симптомов
Однако сыпь при скарлатине может возникать и на второй или третий день развития заболевания. Кожа, покрытая высыпаниями, на ощупь напоминает наждачную бумагу.
Сколько дней держится сыпь при скарлатине?
Длительность высыпаний в каждом конкретном случае индивидуальна: это обусловлено иммунитетом зараженного и наличием у него сопутствующих патологий. Однако в медицинской практике за основу берутся усредненные данные, через сколько проходит сыпь при скарлатине. На практике же нужно отследить момент появления первых высыпаний. Сыпь интенсивно будет покрывать тело в течение последующих трех дней. После этого симптоматика пойдет на спад: прыщики начнут бледнеть и шелушиться.
Может ли быть скарлатина без сыпи?
У большинства взрослых и при серьезных случаях заболевания у детей патология может протекать с минимальным количеством высыпаний или вообще без них. О недуге же судят по умеренной боли горла, характерному окрашиванию языка и состоянию миндалин. Если сыпь при скарлатине у детей не появляется, заболевание диагностируется не сразу, поэтому лечение затягивается. В результате болезнь дополняется осложнениями. Одно из самых серьезных последствий – стрептококковый сепсис.
Немного из истории
Скарлатина известна человечеству с древних времен. Об этой болезни знали врачи древности Гиппократ и Авиценна. 300 лет назад Сиденгем подробно описал признаки этого заболевания и назвал его скарлатиной (пурпурная лихорадка).
Наиболее полно и точно клиническая картина болезни была расписана в XIX веке Бретонно. В этот же период в России выходят работы, посвященные скарлатине, ее течению, осложнениям и лечению. «Скарлатина», «краснуха», «кармезинная сыпь» — все это различные названия заболевания, характеризующегося лихорадкой с «жабой» (ангиной) и сыпью, которые были даны врачами в начале прошлого века.