Лечение и симптомы пневмонии у детей до года. как ее диагностируют?
Содержание:
Основные симптомы пневмонии у детей
Клиническая картина развития воспаления лёгких у детей зависит от нескольких факторов:
- возбудитель;
- возраст пациента;
- ткани, вовлечённые в воспалительный процесс (одно- или двусторонняя пневмония, очаговая, долевая и т. д.).
Классификация делит пневмонии на одно- и двусторонние, очаговые, долевые и т. д. При распространении инфекции на окружающие ткани наблюдаются симптомы соответствующего заболевания (бронхопневмонии, экссудативного плеврита и т. п.).
Симптоматика данного заболевания может быть сходной с клинической картиной других респираторных заболеваний, и поэтому обязательно нужна дифференциальная диагностика. К любым, малейшим признакам заболевания нужно относиться внимательно, потому что пневмония у детей развивается очень быстро, и при отсутствии надлежащего своевременного лечения следует опасаться осложнений вплоть до смертельного исхода.
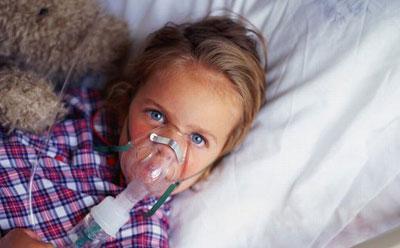
Тяжелое дыхание
Самый первый признак воспаления лёгких – больной начинает дышать тяжело и учащённо. Это вызвано тем, что воспалённые ткани лёгкого не могут принимать участие в газообмене и выпадают из дыхательного процесса. Такое состояние называется дыхательной недостаточностью. Чтобы восполнить недостающий кислород, больному приходится совершать больше дыхательных движений, дыхание тяжёлое, напряжённое. При этом ребёнок раздувает ноздри, у него бледнеет, а затем приобретает синюшный оттенок область носогубного треугольника.
Основным признаком воспаления легких является тяжелое дыхание
Длительные простудные заболевания
Насторожить родителей должна непроходящая простуда, длящаяся более недели и сопровождающаяся высокой температурой. При этом жаропонижающие препараты приносят временное облегчение: температура быстро возвращается на свои позиции. Самая высокая температура, до 40 °C, отмечается у детей старше 6–7 лет. Это естественная защитная реакция организма на инфекцию. Пневмония у детей более младшего возраста может сопровождаться температурой, не превышающей субфебрильный уровень, из-за слабой иммунной системы. Это опасно тем, что воспаление лёгких может маскироваться под обычную простуду.
Пневмония у детей может сопровождаться высокой температурой
Кашель
Кашель является признаком воспаления легких
Симптом может быть различной интенсивности и характера, в некоторых случаях наблюдается сухое покашливание на протяжении длительного времени, а у других больных детей кашель очень сильный, приступообразный, при острой пневмонии – удушающий.
Пневмония у грудничков сопровождается затруднённым одышливым дыханием и приступами кашля, во время которых отчётливо бледнеет и приобретает сероватый оттенок носогубная область. Температура может подниматься до 38 °C и выше. Младенец дышит ртом, так как носовые проходы заложены вследствие разбухания назальной слизистой.
Для детей всех возрастов характерно при пневмонии то, что они не могут глубоко вдыхать. Попытки глубокого вдоха заканчиваются приступом удушающего кашля.
Атипичная форма
Атипичная форма пневмонии
Симптоматика атипичной (микоплазмозной, хламидийной) пневмонии отличается. Атипичная пневмония у детей характеризуется резким переходом от острой формы воспалительного заболевания с температурой около 40 °C до симптомов обычной простуды с небольшим повышением температуры или её нормализацией. После того как снизится температура, развивается стойкий сухой удушающий кашель.
В большинстве случаев атипичная пневмония принимается за бронхит и лечится соответственно. Впоследствии несоответствие лечения может привести к хронизации заболевания и рецидивам воспаления. Прослушивание с помощью фонендоскопа не даёт возможности с высокой точностью диагностировать болезнь, нужны более точные методы диагностики.
Первые признаки воспаления легких у ребенка
Пневмония – что это? Тяжелый воспалительный процесс инфекционного происхождения, при котором поражаются ткани легких. Как начинается заболевание? Болезнь эта опасная, на начальном этапе у некоторых детей протекает бессимптомно или маскируется под обычную простуду. Может быть с температурой или без нее, острой или вялотекущей. Но есть определенные признаки, которые помогут родителям распознать воспаление легких у ребенка.
Первые симптомы пневмонии:
- Резкое повышение температуры до 38 и более градусов, после приема жаропонижающих препаратов снижается незначительно. Если лихорадка держится более трех дней, это может свидетельствовать о воспалительном процессе в легких.
- Частые приступы сильного, глубокого кашля, мокрота выделяется не всегда.
- Дыхание становится шумным, учащенным. В норме у детей до 2 месяцев частота дыхательных движений 40-60 в минуту, до года – 35-40, до 4 лет – 25-35.
- При тяжелом воспалении легких может нарушаться работа сердечно-сосудистой системы – у ребенка кожа приобретает синеватый оттенок из-за гипоксии.
- Возникают боли в грудной клетке, на фоне лихорадки учащается пульс.
- Груднички становятся раздражительными, часто плачут, у детей постарше наблюдается апатия, сонливость или возбуждение.
- На фоне сильной интоксикации снижается аппетит, возникает расстройство стула, тошнота, иногда рвота.
У новорожденных воспаление легких иногда протекает без температуры и других характерных симптомов. Малыш не может сказать, что чувствует себя плохо, а родители не видят признаков болезни. Если у ребенка пропадает аппетит, ухудшается сон, он вялый, много плачет, необходимо обратиться к врачу. Скрытая форма заболевания требует тщательной диагностики.
Как передается болезнь? Инфекция в легкие может попасть из других органов, из ротовой полости, через плаценту. Но чаще всего инфицирование происходит воздушно-капельным путем. Поэтому ответ на вопрос, заразна или нет пневмония, утвердительный – здоровые дети могут заразиться при контакте с больными людьми. Но нужно понимать, что передается не форма заболевания, а возбудители – вирус или бактерия. Они могут вызвать простуду, фарингит, бронхит или воспаление легких у контактных лиц.
Что это за болезнь
Болезни вдоль дыхательного ствола относятся к —детским бронхитам.— Если же инфекционно-воспалительный процесс развивается в легочной ткани, то ее поражение называют пневмонией. Да и само название болезни – это производное от греческого слова, обозначающего легкие.
Клинические проявления характеризуются общей слабостью, сильной потливостью, одышкой, иногда лихорадкой, кашлем с мокротой.

В остром периоде для лечения применяют антибактериальную терапию, средства по дезинтоксикации организма, иммуностимулирующие и отхаркивающие препараты. Восстановительный процесс включает физиотерапию и ЛФК.
А если это вирусная пневмония при гриппе?
Совсем скоро к коронавирусу присоединится грипп. И лучше на ранних этапах заболевания все-таки определить, какой именно вирус атакует ваш организм. «Потому что от гриппа есть специфическое лечение. Доказана эффективность таких действующих веществ, как озельтамивир и занамивир», — говорит Евгений Щербина.
Как рассказывала «Вестям» Ольга Голубовская, препараты, содержащие их, максимально эффективны в первые 48 часов после начала заболевания. Их своевременный прием защищает от развития пневмонии при гриппе. А она, по словам Евгения Щербины, может развиться уже в первые дни заболевания. «Тогда как при коронавирусе время наступления выраженной пневмонии — это обычно вторая неделя от начала болезни», — говорит эксперт. «Критическое время для пневмонии при Covid-19 — вторая неделя», — подтверждает и Юрий Межибовский.
На глаз отличить «корону» от гриппа невозможно. «Для коронавируса, как и для гриппа, и любого вирусного заболевания, характерен общий интоксикационный синдром — недомогание, слабость, боль в суставах и мышцах, ломота во всем теле, повышение температуры. Она может варьироваться от субфебрильной до фебрильной выше 38,5–39,5 градуса и выше. Может быть кашель — сухой, малопродуктивный», — рассказывает Евгений Симонец.
«А такой отличительный симптом коронавируса, как потеря обоняния и вкуса, в первые дни может не появиться, — уточняет Евгений Щербина. — Кроме того, на снимках компьютерной томографии вирусные пневмонии выглядят примерно одинаково».
В такой ситуации, по словам эксперта, помогут антигеновые экспресс-тесты, которые показывают, у вас грипп или Covid-19. Такие комбинированные тесты пока предлагают частные клиники. Для домашнего применения можно купить тест на грипп (определяет антиген гриппа А и В). Он стоит в пределах 300–350 грн. «Не забываем о том, что такие тесты могут давать погрешность. Поэтому не занимаемся самолечением. Окончательное решение — за врачом», — напоминает Евгений Щербина.
Пневмония у детей: история болезни
Воспаление легких (или иначе пневмония) — это инфекционное заболевание, которое может быть вызвано активностью как вирусов, так и бактерий, и даже грибков. Поэтому пневмония может иметь разную природу — вирусную, бактериальную, грибковую и даже смешанную. Этот нюанс крайне важен для «прицельного» лечения. Ведь, как известно, для борьбы с вирусами, бактериями и грибками существуют принципиально разные лекарственные средства.
Итак, пневмония у детей может быть:
- Вирусного происхождения. Самая легкая и простая форма, как правило не требующая никакого особого лечения и проходящая сама по себе).
- Бактериального происхождения. Может возникать как самостоятельно, так и на фоне другого заболевания. Чаще всего бактериальная форма пневмонии требует антибактериальной терапии (лечение антибиотиками).
- Грибкового происхождения. Редкая, но зато наиболее опасная форма воспаления легких, вызванная активностью грибков. У детей грибковая пневмония чаще всего возникает вследствие неадекватного лечения с применением антибиотиков.
Кроме того, пневмония у ребенка может быть односторонней (когда воспалительный процесс наблюдается только в одном легком) и двухсторонней (когда атакованы оба легкие).
Несмотря на то, что воспаление легких — это инфекционное заболевание, крайне редко оно бывает заразным и способно «перемещаться» от одного человека к другому. Поэтому заражение в случае с пневмонией у детей — это наименее распространенная причина болезни.
Типичная картина возникновения пневмонии у детей обычно складывается следующим образом: малыш заболевает ОРВИ, вследствие чего в бронхах начинает производиться и скапливаться чрезмерное количество слизи. Маленьким детям в силу еще неразвитости дыхательной мустулатуры трудно избавляться от скопившейся в бронхах мокроты посредством кашля — в итоге нарушается вентиляция некоторых участков легких. Неминуемо на этих участках оседают бактерии и вирусы, в отсуствии вентиляции они начинают «приживаться», активно размножаясь. Таким образом и начинается воспаление легких. Если оно сохранит вирусных характер — то пройдет самостоятельно уже через 5-6 дней. Если же воспаление приобретет бактериальный характер, то врач наверняка назначит антибактериальную терапию.
Профилактика
Чтобы не допустить развитие патологии необходимо придерживаться следующих рекомендаций:
- В холодное время года при выходе на улицу ребёнку необходимо одевать теплую одежду, а в сильный мороз лучше остаться дома.
- В пик простудных заболеваний не следует посещать общественные места, так как возрастает шанс инфицирования.
- В зимнее время года не следует забывать о фруктах и овощах. Они обеспечат поступление витаминов, микроэлементов и грубой клетчатки которые необходимы для детского организма.
- Ребёнку нельзя контактировать с заболевшим человеком, поэтому необходимо соблюдать правила карантина, которые вводятся в дошкольных учреждениях на период обострения детских или простудных заболеваний.
- Дозированная физическая нагрузка предполагает использование каждое утро гимнастических упражнений с последующим проведением водных процедур по закаливанию организма (обтирание полотенцем, в подростковом периоде рекомендуется постепенное применение контрастного душа).
Пневмония у детей не должна сопровождаться бездумным применением лекарственных средств, которые превосходно справляются с симптоматикой заболевания в рекламных роликах.
Также покупка аптечных средств по совету родственников или знакомых может произвести обратный эффект. Это касается и родителей, которые возводят в ранг панацеи народную медицину, и применяют тепловые процедуры, несмотря на повышенную температуру у ребёнка.
Единственным верным решением при подозрении на пневмонию будет немедленное обращение к врачу в медицинское учреждение, чтобы вовремя начать лечить пациента.
Дифференциальный диагноз
Острую пневмонию необходимо дифференцировать от целого ряда схожих болезней.
- Наиболее точный критерий, позволяющий дифференцировать пневмонию от бронхитов и бронхиолитов – рентгенограмма, с наличием на ней очаговых или инфильтративных изменений;
- при ларинготрахеите – отсутствуют хрипы и одышка, кашель сухой лающий, анализ крови и рентгенограмма – в норме, и наиболее характерное отличие – афония (потеря голоса);
- наиболее точная дифференцировка при туберкулезе – реакция Манту;
- мусковисцидоз отличает постепенное начало болезни, нормальная температура тела и высокий уровень хлоридов пота;
- при наличии инородного тела в бронхах интоксикация отсутствует, температура нормальная, окончательную дифференцировку делают по анамнезу и результатам бронхоскопии;
- сердечная недостаточность отличается постепенным началом, отсутствием интоксикации и повышения температуры, анализ крови показывает анемию или полицитемию, необходимо сделать ЭКГ;
- коклюш дифференцируют по анализу крови на специфические антитела;
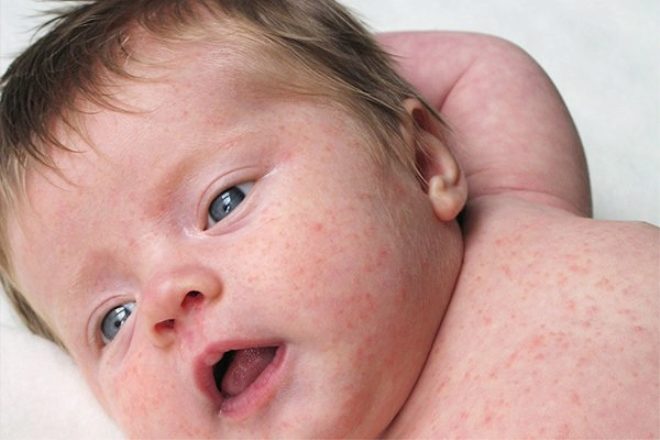
- корь отличают по сухому кашлю, нормальному анализу крови и наличию блефароспазма.
При появлении первых признаком, характерных для пневмонии, сразу же обращайтесь к врачу педиатру. Только он сможет назначить своевременное и рациональное лечение.
Лечение пневмонии у детей
В большинстве случаев основу терапии при пневмонии составляет использование антибиотиков, и если врач назначил их ребенку, ни в коем случае нельзя отказываться от их применения.
Никакие народные средства, гомеопатия и даже традиционные методы лечения ОРВИ не смогут помочь при пневмонии.

Родители, особенно при амбулаторном лечении, должны строго соблюдать все предписания врача и четко следовать всем инструкциям в плане приема лекарственных средств, режима питания, питья, отдыха и осуществлении ухода за больным ребенком. В стационаре все необходимые меры должны выполняться медицинским персоналом.
Лечить пневмонию нужно правильно, а, значит, следует соблюдать некоторые правила:
Прием назначенных врачом антибиотиков должен проходить строго по установленному графику. Если по предписанию врача пить антибиотики необходимо 2 раза в сутки, то между приемами следует соблюдать интервал в 12 часов. При назначении трехкратного приема, интервал между ними составит 8 часов, и нарушать это правило нельзя
Важно соблюдать и сроки приема препаратов. Например, антибиотики цефалоспоринового и пенициллинового ряда принимаются не дольше 7 дней, а макролиды должны применять в течение 5 дней.
Оценивать эффективность лечения, выражающуюся в улучшении общего состояния ребенка, улучшении аппетита, уменьшении одышки и снижении температуры, можно лишь по истечении 72 часов от начала терапии.
Применение жаропонижающих препаратов будет оправданным только тогда, когда показатели температуры у детей от года превышают 39°, а у малышей до года − 38°
Высокая температура является показателем борьбы иммунной системы с болезнью, при этом происходит максимальная выработка антител, уничтожающих возбудителей. По этой причине, если малыш нормально переносит высокую температуру лучше ее не сбивать, поскольку в этом случае лечение будет более эффективным. Но, если у малыша хотя бы единожды наблюдались фебрильные судороги на фоне повышения температуры, давать жаропонижающее следует уже тогда, когда показатели поднимутся до 37,5°.
Питание. Отсутствие аппетита при пневмонии является естественным состоянием. Заставлять ребенка есть через силу не нужно. В период лечения следует готовить малышу легкие блюда. Оптимальным питанием будут жидкие каши, паровые котлетки из нежирного мяса, супы, отварной картофель или пюре, а также свежие фрукты и овощи, богатые витаминами.
Необходимо следить и за режимом питья. Ребенок должен употреблять в большом количестве чистую негазированную воду, зеленый чай с малиной, натуральные соки. Если употреблять жидкость в необходимом количестве ребенок отказывается, следует давать ему небольшие порции специальных аптечных растворов для восстановления водно-солевого баланса, например, Регидрон.
В комнате ребенка необходимо ежедневно проводить влажную уборку, а также следить за влажностью воздуха, для этого можно использовать увлажнители или несколько раз в день ставить в комнате емкость с горячей водой.
Следует помнить и о том, что при лечении пневмонии нельзя применять иммуномодуляторы и антигистамины. Помощи они не окажут, но могут привести к возникновению побочных эффектов и усугубить состояние ребенка.
Применение пробиотиков необходимо при пневмонии, так как прием антибиотиков вызывает нарушение в работе кишечника. А для вывода токсинов, образующихся от жизнедеятельности возбудителей, врач обычно назначает сорбенты.
При соблюдении всех предписаний больного ребенка переводят на обычный режим и разрешают прогулки на свежем воздухе примерно с 6–10 дня терапии. При не осложненной пневмонии ребенку после выздоровления дается освобождение от физических нагрузок на 1,5-2 месяца. Если заболевание протекало в тяжелой форме, заниматься спортом будет разрешено лишь через 12–14 недель.
Виды пневмонии, характерные симптомы
При воспалении легких у ребенка появляются признаки дыхательной недостаточности, а также отравления веществами, которые в процессе своей жизнедеятельности вырабатывают болезнетворные микроорганизмы. Поэтому наиболее характерными являются такие симптомы, как высокая температура (40°-41°), кашель, головокружение, рвота, головная боль, одышка, боль в груди.
В зависимости от пути проникновения инфекции в легкие и объема участков воспаления различают следующие виды пневмонии:
- сегментарная (происходит воспаление одного или нескольких сегментов легкого) возникает при попадании инфекции в легкие через кровь;
- долевая (воспаление легочной доли, плевры и бронхов);
- тотальная (воспаление всего легкого) может быть как односторонней, так и двусторонней;
- интерстициальная (воспаление соединительной ткани легкого).
Сегментарная пневмония
При такой форме у ребенка резко повышается температура, возникает озноб, одышка, боль в груди, рвота, вспучивание живота. В первые 3 дня кашель бывает сухой, редкий. Потом он усиливается.
Долевая пневмония
Характерно повышение температуры до 39.5°-40°, признаки интоксикации и поражения легочной ткани. Различают две формы долевой пневмонии: плевропневмонию (крупозное воспаление легких) и бронхопневмонию (или очаговую).
Болезнь развивается в 4 стадии (от стадии «прилива» до стадии «разрешения»). На первой стадии появляется кашель с обильной мокротой, хрипы и сипы в легких и бронхах. Если возникает плеврит (воспаляется плевра, в ней скапливается жидкость), у детей появляются резкие боли при повороте туловища, чиханье и кашле. Боль отдает в плечо, под ребра. Ребенок не может сделать полный вдох, тяжело дышит. У него учащается пульс.
Затем отекает и краснеет лицо, кашель становится более частым, температура резко падает, усиливаются хрипы. Заболевание принимает затяжной характер.
Тотальная пневмония
Это крайне опасная форма, при которой поражается полностью одно или оба легких. Наблюдается острая дыхательная недостаточность, частый кашель, высокая температура и все остальные признаки тяжелой пневмонии. У ребенка синеют ногти на руках и ногах, губы и область лица над верхней губой и вокруг носа. Может наступить летальный исход.
Интерстициальная пневмония
Такое воспаление легких чаще всего наблюдается у новорожденных, недоношенных детей, а также при дистрофии. Возникает при попадании в легкие вирусов, микоплазм, пневмококков, стафилококков, грибков, аллергенов. Воспаляется соединительная ткань в области альвеол и кровеносных сосудов. При этом нарушается подведение кислорода к тканям легкого, что приводит к склеиванию его отдельных элементов.
Наиболее характерными проявлениями такого заболевания являются одышка, сухой кашель с отделением небольшого количества слизи. Возможно появление в ней примесей гноя.
Особенности пневмонии у ребенка
Воспаление легких у детей
Пневмония у детей отличается проявлениями и скоростью течения.
Часто является тяжелым заболеванием, требующим стационарного лечения.
Пневмония у маленьких детей редко бывает заразной.
Чаще возникает как осложнение ангин, бронхитов, ларингитов, и других заболеваний.
Опасно воспаление легких у малышей до года. Это связано с особенностями строения дыхательной системы у грудничков.
Дыхание детей до двух лет неглубокое, следовательно, легкие плохо вентилируются, что создает дополнительные возможности для развития патогенных микроорганизмов в легких.
Все дыхательные ходы у малышей очень узкие, а слизистая склонна к отекам.
Поэтому воспалительные процессы приводят к затруднению дыхания или его остановке, что крайне опасно.
Кроме того, у детей все процессы протекают быстрее, чем у взрослых.
Существует ряд факторов, способствующих возникновению пневмонии у детей до трех лет:
- кислородное голодание плода во время беременности или при родах;
- осложнения в родах, родовые травмы;
- проблемы с раскрытием легких после рождения;
- недоношенность;
- анемия, рахит, отставание в физическом развитии;
- заражение ребенка от матери хламидиями, вирусом герпеса и другими заболеваниями;
- ослабленный иммунитет;
- порок сердца;
- некоторые наследственные заболевания;
- расстройства пищеварения;
- недостаток витаминов и микроэлементов в организме.
Также на развитие пневмонии влияют вдыхание химических испарений (например, от бытовой химии), аллергические процессы в организме (особенно сопровождающиеся кашлем), переохлаждение или перегрев дыхательных путей.
У ребенка до трех лет любые процессы, которые ослабляют защитные свойства легочной ткани, могут вызвать воспаление.
У детей пневмония часто возникает на фоне острого респираторного заболевания или гриппа.
Под действием вируса иммунная система ослабевает, и болезнетворные микроорганизмы вызывают воспаление легких.
Бактерии могут присутствовать в воздухе, предметах обстановки и обихода, мягких игрушках, покрытиях, в дыхательных путях.
Пневмония может возникнуть при контакте ребенка с людьми, имеющими гнойно-воспалительные заболевания.
Ребенку до трех лет тяжело откашливать мокроту.
Вследствие чего она скапливается в легких и является прекрасной средой для жизнедеятельности болезнетворных микроорганизмов.
К воспалению легких может привести неправильное лечение респираторной инфекции.
Поэтому нельзя заниматься самолечением детей, особенно проводить профилактические курсы антибиотикотерапии.
Нужно стараться не допустить «опускания» инфекции из слизистой носа и горла в легкие.
Для этого поддерживать оптимальные по температуре и влажности условия в помещении, где находится ребенок.
Обязательно давать малышу много жидкости.
Антибиотики при пневмонии у детей
Основной метод лечения пневмонии на сегодняшний день является антибактериальная терапия. Она складывается из употребления антибиотиков в течение одной или двух недель. Все зависит от тяжести и длительности течения заболевания, а также клинической эффективности. Зачастую терапия носит эмпирический характер, так как результаты бактериологического исследования готовятся в течение двух недель.
Назначение антибиотиков имеет свои особенности в зависимости от возраста ребенка. Терапия как правило начинается с препаратов широкого спектра действия, а при отсутствии эффекта, переходит на узкий.
Дети до 1 года
В каждом возрасте имеются свои наиболее типичные возбудители пневмонии. Учитывая эти особенности у детей в 6 месяцев препаратами выбора становятся следующее группы:
- Защищенные ампициллины. Таковыми являются Амоксициллин.
- Цефалоспорины 2 поколения. К таковым относят Цефазолин.
При тяжелом течение пневмонии у ребенка в возрасте до 6 месяцев, препаратом выбора становятся Цефалоспорины 3 поколения в сочетании с другими препаратами.
У детей в полгода развитие пневмонии может быть обусловлено C. Trachomatis, в случае:
- отсутствия повышения температуры или ее незначительного повышения;
- при наличии у материи хламидийного вагиноза.
На фоне сочетания таких факторов препаратом выбора становится Макролид. Зачастую это Азитромицин или Спирамицин.
У недоношенных детей есть риск развития пневмонии обусловленной присоединением P. Carinii. В таком случае наряду с антибиотиками назначают Ко-Тримоксазал. При подтверждении этиологии терапия полностью переводится на противогрибковые средства.
Препараты выбора лечения пневмонии у детей
Дети от 1 года до 7 лет
Лечение этой возрастной группы имеет свои особенности. При выборе препаратов, условно выделяют три группы больных:
- к первой группе относятся дети, с нетяжелой формой, не имеющие модифицирующих факторов;
- ко второй принадлежат пациенты с тяжелой формой и наличием модифицирующих факторов;
- к третьей группе относят детей с очень тяжелой формой пневмонии и высокими риском неблагоприятного исхода.
На основании этих групп проводится лечение и выбор соответствующих антибиотиков.
Основные принципы лечения
Первая группа
Препаратами выбора в этом случае становятся следующие антибактериальные препараты: Цефалоспорины 2 поколения и Амоксициллин. Помимо этих лекарств также лечение можно проводить с использование Макролидов. В этой группе препаратом старта становится Азитромицин.
Группы Цефалоспоринов
Вторая и третья группа
Дети, которые относятся ко второй группе, имеют тяжелое течение пневмонии. Сопровождается оно как правило отсутствием эффекта от лечения, прогрессирующими симптомами и ухудшением самочувствия в целом. В этом случае препаратом выбора становится:
- Амоксициллин и Клавулановая кислота;
- Цефтриаксон;
- Цефотаксим.
Также при отсутствии эффекта от использования препаратов стартовой терапии, альтернативной могут стать Цефалоспорины 3 поколения. Макролиды во второй группе используют крайне редко.
Третья группа пациенты с риском развития неблагоприятного исхода. В таком случае лечение проводится по дислокационному типу. К такому относится:
- Использования в начале терапии Линезолида.
- Комбинация с Аминогликозидами.
Альтернативой в этой группе является назначение Карбапенемов.
Пневмония
Дети и подростки после 7 лет
Развитие пневмонии может происходить в любом возрасте. В зависимости от этого строится принцип лечения. В такой возрастной категории так же выделяют две группы. К первой относятся дети с нетяжелой формой, ко второй с тяжелой и наличием модифицирующих факторов.
Препаратами выбора для первой являются следующее:
- Амоксициллин;
- Макролиды;
- Доксициклин (альтернатива).
Антибиотиками для второй группы выступают следующие препараты:
- Цефалоспорины 2 поколения;
- Амоксициллин.
Альтернативой в этой группе выступают Цефалоспорины 3 и 4 поколения.
Факты о пневмонии
Антибиотики у лиц с сниженным иммунитетом
Развитие пневмонии происходит чаще у детей на фоне сниженного иммунитета. В такой группе лечение начинается с использования Цефалоспоринов 3 и 4 поколения. Стоить отметить, что терапия этими лекарствами проводиться до момента выяснения этиологии. Далее выбор препарата идет в зависимости от причины развития пневмонии.
Длительность терапии как правило определяется тяжестью развития заболевания. Как правило она составляет 6 дней. При более тяжелом течения процесс терапии может затянуться до 2 недель.
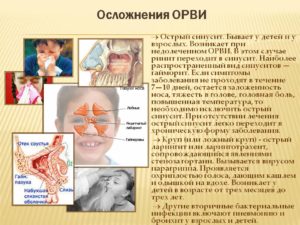
Осложнения
Пути заражения
Пути передачи патогенной флоры детям множественны.
Это:
- Контактно-бытовой путь. Как правило, ребенок «подхватывает» патогенные микроорганизмы в родильном доме. Инфекции передаются от зараженного персонала к маленькому пациенту через грязные руки, непродезинфицированные соски и т.д. Если подобная участь миновала ребенка в роддоме, велика вероятность инфицирования при взаимодействии с другими детьми.
- Нисходящий путь. При прохождении по зараженным родовым путям матери.
- Плацентарный или же перинатальный путь. Через плаценту, минуя все анатомические барьеры к ребенку.
Причины слабого иммунного ответа
Второй весомый фактор становления проблемы — это снижение активности работы защитной системы организма.
Среди причин проявления подобной проблемы можно отметить:
- Частые острые респираторные вирусные инфекции. Подавляют иммунитет, выматывают его так, что сил на противодействие отдаленным очагам попросту не остается.
- Однократное или, тем более, многократное переохлаждение.
- Длительные стрессы, психоэмоциональные нагрузки и тому подобные факторы. Дело в том, что в результате стресса активно синтезируются гормоны стресса: адреналин, кортизол, норадреналин. Они активно подавляют синтез специфических иммунных клеток. Тем самым снижается активность работы иммунитета.
- Табакокурение (у подростков) Сказывается на иммунитете не лучшим образом по причине стеноза крупных магистральных сосудов.
- Неправильное питание. Дети редко питаются правильно и полноценно. Намного чаще речь идет об избытке быстрых углеводов, жиров и т.д.
В сочетании двух групп причин проявляются первые признаки пневмонии у ребенка.
Симптомы затяжной пневмонии
По распространенности воспалительного процесса затяжная пневмония может быть как очаговой, так и сегментарной, локализоваться в одной или нескольких долях легких, с одной или двух сторон.
В большинстве случаев характерно незначительное нарушение общего состояния. У ряда больных может отмечаться бледность, повышенная утомляемость при нормальной или субфебрильной температуре тела. Высокая температура наблюдается редко. Одним из наиболее постоянных симптомов является кашель. Он может быть как сухим, так и влажным, частым или редким.
В связи со слабостью кашлевого рефлекса и дыхательной мускулатуры маленькие дети плохо откашливают мокроту и часто заглатывают ее. Нередко из-за недостаточной эффективности кашля появляются хриплое, клокочущее дыхание, одышка смешанного характера. Последняя бывает незначительной или умеренной и более выражена у грудничков. Изменения в легких сопровождаются преимущественно коробочным оттенком перкуторного звука за счет эмфиземы, иногда с отдельными участками его укорочения, аускультативно-жестким дыханием и рассеянными сухими или влажными разнокалиберными хрипами, как правило, на вдохе и выдохе. Реже над областью пораженного легкого выслушивается ослабленное дыхание, там же могут быть мелкопузырчатые хрипы и даже крепитация как остаточные явления длительно сохраняющихся локальных изменений при общей положительной динамике процесса.
Признаки затяжной пневмонии у ребенка
К экстрапульмональным признакам относят лабильность пульса со склонностью к тахикардии при небольшой физической нагрузке и даже в состоянии покоя. Затяжная пневмония у ряда малышей протекает с дыхательной аритмией и появлением систолического шума функционального характера, также умеренно увеличивается в размерах печень. Характерна общая мышечная гипотония. Может развиться дистрофия. Указанные изменения чаще всего связаны с метаболическими нарушениями в органах и с гипоксией различной степени и по мере выздоровления ребенка постепенно исчезают.
Изменения показателей периферической крови обычно нестойки, выявляются не у всех больных и представлены чаще всего умеренным лейкоцитозом с нерезким нейтрофильным сдвигом, иногда преходящей эозинофилией; СОЭ, как правило, не более 15 — 20 мм/ч. У некоторых больных появляется тенденция к развитию гипохромной анемии.
Исследования затяжной пневмонии
- При рентгенологическом исследовании выявляются участки усиления бронхо-сосудистого рисунка со стороны пораженного легкого, нередко с явлениями перибронхиальной и периваскулярной инфильтрации легочной ткани. Инфильтративные тени бывают неоднородными и носят очаговый или сегментарный характер. Нередко отмечается реакция корня легкого. Наиболее часто воспалительный процесс локализуется в средней и нижней долях правого легкого, в нижней доле и язычковых сегментах левого легкого. У 10 — 25% больных при рентгенологическом исследовании диагностируются ателектазы легочной ткани.
- Эндоскопическое исследование бронхиального дерева выявляет воспалительные изменения слизистой оболочки бронхов в зоне пораженных сегментов легкого, которые нередко носят распространенный характер.
Для детей раннего возраста наиболее характерны набухание и гиперемия слизистой оболочки бронхов и гиперпродукция секрета. Такие изменения приводят к значительному сужению бронхиальных просветов, обтурации их секретом и возникновению ателектазов и участков гипопневматоза. При этом выделяемый секрет бывает слизисто-серозным, гнойным или слизисто-гнойным. Гной в бронхиальном секрете косвенно свидетельствует о наличии в нем бронхопатогенной флоры и о более активном воспалении.
Длительно текущий патологический процесс может привести к деформации бронхов воспалительного и дистонического характера, исчезающей по мере выздоровления ребенка.
Как протекает затяжная пневмония у ребенка?
Течение бывает торпидным с очень медленной положительной динамикой или волнообразным с кратковременными периодами уменьшения легочных изменений и последующим усилением клинико-рентгенологических проявлений заболевания.