Как сохранить малыша при преждевременной отслойке плаценты
Содержание:
- Что собой представляет отслоение
- Лечение
- Отслойка плаценты на ранних сроках беременности
- В чем причина отслойки плаценты в первом триместре беременности?
- 4 Лечение
- Лечение отслойки плаценты
- Формы ПОНРП и клиническая картина
- Проявление на разных сроках беременности
- Диагноз и ведение родов
- Методы диагностики
- Симптомы
- Почему происходит отслойка плаценты?
Что собой представляет отслоение
При подозрении на патологию нужно регулярно делать УЗИ
В норме плацентарная локализация занимает днище маточного тела с переходом на заднюю либо переднюю стенку. Проявления отслойки плаценты во втором триместре и в другие гестационные сроки специалистами воспринимается за опаснейшее осложнение вынашивания, которое предполагает отторжение детского места от структур маточного тела до родоразрешения. Отслаивание порой случается в ходе вынашивания либо родоразрешения.
Плацентарные структуры непрерывно пребывают под давлением. Снаружи на них давят маточные мышцы, а изнутри давление исходит от амниотических вод и плодных структур. Но эти давящие силы уравновешены, да и сам послед, отличаются эластичностью, поэтому может растягиваться в процессе маточного роста без какого-либо риска плацентарного отслоения. Мало того, сама зона, где послед крепится к маточному телу, сокращается не так сильно, как остальные ткани матки, что тоже предупреждает отслоение.
В процессе отторжения между маточным телом и последом скапливается кровь, отталкивающая ткани плаценты от маточных. Плаценте в любые недели гестации не свойственно отсоединение от маточного тела. Симптомы отслойки плаценты в норме проявляются исключительно на третьем этапе родовой деятельности. Но это в норме, в действительности бывает иначе, когда, например, во втором триместре симптомы отслойки плацентыначинают беспокоить пациентку.
Отторжение последа раньше положенного времени угрожает крохе, потому как способно лишить его кислородного питания и поступления полезных компонентов. Если отслойка произойдет раньше времени, когда беременность еще в самом разгаре, то происходят серьезные повреждения маточно-плацентарных сосудов, что чревато опасной плодной гипоксией.
Лечение
На то, какое лечение будет проводится, влияют несколько факторов:
Если отделение детского места происходит на раннем сроке, врачи делают все возможное, чтобы продлить вынашивание ребенка. При небольшом участке отслоения, отсутствии кровопотери, нормальном состоянии плода (без признаков гипоксии) и матери беременную могут оставить в стационаре и тщательно наблюдать за ее состоянием. При этом регулярно проводятся обследования: УЗИ, допплерография, кардиотокография плода, анализы крови матери.
Обязателен постельный режим
Соблюдение всех мер предосторожности и лечения при отсутствии прогрессирования отслойки дает большую вероятность благоприятного исхода родов. Что касается лекарственных препаратов, то обычно беременной назначают:
Если же остановить отслойку так и не удалось, продолжается кровотечение, то женщине делают экстренное кесарево сечение. Обязательно ручное удаление плаценты и осмотр полости матки. В случае, если кровоизлияние остановить не удается, матку удаляют для сохранения жизни роженицы.
Отслойка плаценты на ранних сроках беременности
Чаще встречающаяся отслойка плаценты именно на ранних сроках (первая половина второго триместра) имеет наиболее благоприятный прогноз. В этом периоде отслойка плаценты чаще вызывается угрозой прерывания беременности, когда находящиеся в тонусе маточные мышцы провоцируют отторжение тканей детского места, которое еще не совсем хорошо «держится» за маточную стенку. Как правило, отторгается незначительный участок плаценты, который впоследствии может восстановиться, потому что плацента продолжает формироваться и расти.
Клинически отмечаются:
— Неприятное чувство типа «ноет» или «тянет» в нижнем сегменте живота и пояснице, оно вызвано гипертонусом матки.
— Вагинальные кровянистые выделения, отличающиеся умеренным или незначительным количеством. Иногда гематома в месте отторжения детского места имеет небольшие размеры, кровотечение останавливается самопроизвольно, поэтому кровянистых выделений либо нет вовсе, либо они совсем скудные. По виду вытекающей из маточной полости крови можно косвенно определить время начала отслойки. Алый цвет крови указывает на «свежее» кровотечение, а темный цвет кровянистых выделений говорит о том, что кровь какое-то время находилась в маточной полости и начала сворачиваться.
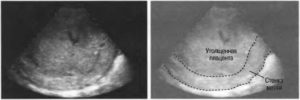
Своевременная диагностика позволяет не только установить причину негативных симптомов, но и полностью ликвидировать угрозу для беременности. Как правило, для определения факта отслойки плаценты достаточно ультразвукового сканирования, при котором хорошо визуализируется гематома в зоне между плацентой и маткой (ретроплацентарная). Сканирование следует проводить как можно раньше. Частичная отслойка плаценты, особенно при краевом расположении отслоившегося участка, в процессе ультразвукового исследования видна не всегда, но ее наличие можно предположить по имеющемуся кровотечению.
Незначительная по площади отслойка плаценты в первом триместре может стать для беременной лишь неприятным эпизодом, если адекватная терапия начата вовремя.
С 12-ой по 27-ю неделю (второй триместр) беременности клиника отслойки плаценты меняется, становится более выраженной. К имеющимся симптомам присоединяется выраженный маточный тонус. Угроза гипоксии плода возрастает по мере увеличения срока беременности, так как плод растет и нуждается в большем количестве кислорода. Испытывая кислородный дефицит, плод начинает активно двигаться, чтобы ускорить кровоток и, соответственно, увеличить приток кислорода, поэтому шевеления плода становятся более интенсивными. В этот период общая ситуация зависит от срока гестации, так как плацента растет до середины 2-го триместра и может скомпенсировать потерю своей площади.
В чем причина отслойки плаценты в первом триместре беременности?
Причины патологии на ранних сроках весьма разнообразны. К ним относятся:
Васкулопатия.
Заболевание приводит к повышению хрупкости капиллярных стенок. Потеря эластичности тканей ведет к ломкости сосудов, что и провоцирует отслоение плаценты.
Повышенный тонус матки.
Матка состоит из мышечных тканей, способных сокращаться. В норме наблюдается нейтральный тонус, расслабленное состояние мышц. Однако в первом триместре нередко происходит повышение тонуса. В этом случае сокращение мышечной ткани способно привести к отслоению плаценты и отторжению плода.
Травмирование.
Одна из причин отслойки — тупые травмы в области живота.
Не залеченные хронические заболевания.
Среди патологий, влияющих на течение беременности, особо отмечают заболевания сердца, щитовидной железы, сосудов, а также сахарный диабет.
Стоит помнить, беременность — тяжелое испытание, порой приводящее к обострению хронических болезней.
Отеки, белок в моче, повышение артериального давления негативно сказываются на состоянии женщины и могут спровоцировать отслойку плаценты в первом триместре.
Аномальное строение матки.
Наличие седловидной либо двурогой матки, а также аномальное строение расположенных в глубоких мышечных слоях органа кровеносных сосудов способны повысить риск отслойки.
Мочеполовые заболевания.
Замечено, что у 30% женщин с мочеполовыми заболеваниями существенно возрастает риск отслоения. К примеру, мочекаменная болезнь и острый пиелонефрит способны привести к повышенному тонусу матки.
Резкие скачки артериального давления.
Это одна из наиболее частых причин патологии, так как резкое изменение давления негативно сказывается на эластичности кровеносных сосудов.
Систематическое растяжение и сокращение стенок приводит к повышению их ломкости.
Как правило, рост артериального давления наблюдается при стрессовых ситуациях, нервно-психических расстройствах и при положении плода, приводящем к сдавливанию полой нижней вены в матке, когда женщина длительнее время находится лежа на спине.
Многократные роды.
Оказывается, многочисленные роды приводят к дегенерации слизистой внутренней поверхности матки.
Это становится причиной ненадежного крепления плода и слабого соединения плаценты со стенкой органа.
Аутоиммунные реакции.
Организм женщины воспринимает развитие плода, как вторжение чужеродного элемента. Поэтому пытается избавиться от него, продуцируя антитела.
Нарастание аутоиммунных реакций часто происходит при перенесенных инфекционных заболеваниях, провоцирующих развитие эндокринных патологий.
Аллергические реакции.
Отслоение плаценты может развиться в случае непереносимости организмом женщины компонентов фармакологических средств либо в качестве ответной реакции на переливание крови, а также белковых препаратов.
Послеоперационный рубец в месте крепления плаценты.
Подобная патология развивается только у женщин, ранее перенесших кесарево сечение.
Оставшийся после операции рубец является помехой для крепления плаценты и способен привести к ее отслоению.
Всем женщинам, забеременевшем повторно после кесарева сечения, необходимо особо тщательно контролировать беременность при наличии рубца в области плацентарной площадки.
Наличие подслизистой фибромиомы в зоне крепления плода.
Фибромиома небольших размеров может и не оказывать негативного влияния на плод.
Однако гормоны, присутствующие в тканях опухоли, способны повышать тонус матки, провоцируя отслоение плаценты. Разрастающаяся фибромиома также препятствует росту плода.
Вредные привычки.
Табакокурение, употребление наркотических веществ и алкоголизм вызывают снижение эритроцитов и гемоглобина в крови, приводя к анемии, что также негативно влияет на формирование плаценты и развитие эмбриона в целом.
4 Лечение
При выборе тактики лечения акушеры руководствуются 3 основными параметрами:
- срок беременности;
- степень кровопотери и выраженность кровотечения;
- состояние матери и плода.
Сохранение беременности возможно при условии, что:
- произошла частичная отслойка плаценты;
- участок отслойки не более 1/3 от площади детского места;
- небольшая степень кровопотери;
- нет прогрессивно нарастающей симптоматики;
- срок беременности менее 36 недель;
- общее состояние матери стабильное;
- нет симптомов кислородного голодания у плода.
Беременной назначается постельный режим и медикаментозная терапия:
- препараты, снижающие тонус матки (токолитики) — Папаверин, Но-Шпа, сернокислая магнезия;
- кровоостанавливающие средства — Викасол, Дицинон, аскорбиновая кислота;
- поддерживающая гормональная терапия — Дюфастон, Утрожестан, Прогинова;
- средства, направленные на борьбу с развившейся анемией, препараты железа — Токоферол, Сорбифер, Феррум-лек.
В тяжелых случаях терапия нацелена на экстренную остановку кровотечения, для чего выполняют операцию кесарева сечения на любом сроке беременности. Параллельно проводят восстановление объема циркулирующей крови, профилактику развития геморрагического шока и ДВС-синдрома, переливание донорской крови и плазмы с целью нормализации свертывающей системы.
При необходимости осуществляется терапия сопутствующей патологии, если она имеется в анамнезе. Если удалось добиться стабилизации состояния и беременность сохраняется, необходимо более тщательно наблюдать за матерью и плодом. Регулярно назначается проведение осмотров, УЗИ, допплерометрии и кардиотокографии.
Лечение отслойки плаценты
По вполне понятным причинам, «вылечить» отслойку детского места невозможно. Тактика решения данной проблемы у беременных и рожениц отличается, но всегда опирается на такие важные диагностические критерии, как:
— Срок гестации. В ранние сроки, когда плацента все еще формируется, ее отслойка менее опасна, так как плацентарная площадка имеет сравнительно небольшой размер, и кровотечение, соответственно, незначительно.
— Степень отслойки и тяжесть процесса. Частичная, небольшая по площади отслойка без признаков прогрессирования позволяет выбрать более щадящую тактику.
— Тип маточного кровотечения (наружное, внутреннее либо смешанное). Наружное кровотечение в прогностическом отношении более благоприятно, так как кровь эвакуируется наружу, а не пропитывает плаценту и маточную стенку. При внутреннем кровотечении кровь организуется в ретроплацентарную гематому, которая по мере увеличения продолжает отслаивать детское место и усугублять клиническую картину.
— Показатели состояния плода (степень выраженности гипоксии). Иногда состояние плода не согласуется с клинической ситуацией, когда при, казалось бы, умеренном кровотечении он начинает страдать от нехватки кислорода. Чаще такая ситуация наблюдается при беременностях на фоне гестозов или заболеваний матери, когда компенсаторные возможности плода недостаточно развиты.
— Насколько подготовлены родовые пути, если отслойка плаценты случилась уже в родах. Зрелые, готовые «провести» ребенка, родовые пути (размягченная и кукророченная шейка, проходимый цервикальный канал) позволяют индуцировать самостоятельные роды посредством вскрытия плодного пузыря.
— Лабораторные показатели гемостаза матери (свертывающаяся система). При первых признаках нарушения свертывания крови ситуацию классифицируют как опасную.
В выборе лечебной методики решающая роль чаще принадлежит сочетанию перечисленных факторов, а не какой-то один из них.
Следует отметить, что в «лечении» отслойки принимает участие и сама беременная, то есть ее организм, который пытается скомпенсировать отслойку за счет внутренних возможностей. Помимо этого, здоровая маточная стенка способна «удержать» плаценту даже при начавшейся отслойке, остановив процесс в самом начале. Именно поэтому у здоровых женщин с нормально протекающей беременностью редко диагностируются случаи тяжелого течения отслойки плаценты.
Все проводимые в этой ситуации мероприятия у беременных имеют только два варианта:
1. Беременность сохраняют, а процесс отслоения плаценты останавливают.
2. Беременность прерывают согласно экстренной ситуации, угрожающей всем участникам патологического процесса.
Так, при удовлетворительных показателях состояния беременной на сроках, не превышающих 34 – 36 недель, в отсутствии признаков любого продолжающегося кровотечения на фоне отслойки нормально расположенной плаценты легкой степени, беременность пытаются сохранить. Беременная находится под динамичным наблюдением в стационаре с обязательным контролем состояния плода и ее самой с помощью ультразвукового контроля, допплерометрии и КТГ. Медикаментозная терапия состоит из препаратов, снимающий чрезмерный маточный тонус, улучшающих микроциркуляцию, витаминов, противоанемических и успокаивающих средств. При первых признаках продолжающейся отслойки тактику меняют на более агрессивную – беременность прерывают.
Если у беременной или роженицы диагностируется выраженная симптоматика преждевременной отслойки второй/третьей степени, вне зависимости от состояния плода и срока гестации, беременность необходимо прервать.
Если кровотечение не прекращается даже после кесарева сечения, приходиться удалять матку или лигировать подвздошную артерию.
Прогноз при отслойке плаценты зависит не только от степени тяжести клинической картины, важно также, насколько вовремя была оказана квалифицированная помощь. Достоверно спрогнозировать исход при отслойке плаценты невозможно, так как в любой момент может начаться прогрессирование процесса, и легкая степень заболевания за считанные минуты перейдет в тяжелое состояние
Нередко пережившие эпизод отслойки нормально расположенной плаценты спрашивают, какова вероятность повторения данной ситуации в последующих родах. К сожалению, рецидивы отслойки детского места возникают нередко, и их вероятность возрастает с каждой последующей беременностью.
Формы ПОНРП и клиническая картина
В некоторых случаях отслойка может происходить без каких-либо начальных клинических проявлений. Чаще всего основным и наиболее угрожающим клиническим признаком являются кровянистые выделения при отслойке плаценты. Они возникают в том случае, если кровь отслаивает нижний плацентарный полюс и распространяется между стенкой матки и оболочками плодного пузыря до наружных половых путей. Отслойка может носить центральный и периферический (краевой) характер, быть частичной или полной (тотальная).
Если «детское место» расположено в полости матки высоко, а отслойка его происходит на незначительной площади или только в центре и кровотечение быстро прекращается, не достигнув периферии, то кровянистых выделений не будет. Этот участок впоследствии определяется на материнской поверхности плаценты при ультразвуковом исследовании или уже при ее осмотре после родов.
Он выглядит в виде вдавления уплотненной ткани с измененным цветом и сглаженными границами между дольками. Иногда в этом углублении может сохраниться кровяной сгусток (ретроплацентарная гематома). В то же время, частичная отслойка плаценты на небольшой площади с незначительным кровотечением более безопасна, чем центральная без явного кровотечения и с формированием ретроплацентарной гематомы.
Клиническая картина зависит от площади отслоения, скорости и объема кровопотери, возникшей в связи с ней гипоксией, а также от реакции на это организмов женщины и плода. Различают 3 степени тяжести ПОНРП:
- Легкую, при которой отслойка составляет меньше 25% площади прикрепления «детского места». При этой форме симптомы отслойки плаценты отсутствуют во все или единственным проявлением может быть незначительное (меньше 100 мл) кратковременное выделение из половых путей темной крови. Состояние плода не страдает.
- Средней тяжести — площадь отслоения составляет от 25 до 50%. Нарушение проявляется вначале дискомфортом, а затем и незначительными, постепенно нарастающими болями в животе и поясничной области, приобретающими постоянный характер. Вскоре после их начала появляются темные кровянистые выделения из влагалища, интенсивность которых нарастает, объем наружной кровопотери превышает 100 мл и достигает 500 мл. Значительно повышается общий или локальный тонус матки, из-за чего сердцебиение плода даже не прослушивается. Могут возникнуть непрерывные схватки, переходящие друг в друга без расслабления матки между ними. Возникающая кровопотеря и изменения в организме матери приводят к появлению симптомов нарастающей гипоксии плода, его асфиксии и, при отсутствии помощи — к внутриутробной гибели.
- Тяжелую. Она развивается в тех случаях, когда от стенки матки отделяется более половины или происходит быстрая тотальная отслойка плаценты. При этом возникает внезапная сильная, «кинжальная», боль в животе, сопровождающаяся резкой бледностью, выраженной слабостью, холодным липким потом, снижением артериального давления и высокой частотой сердечных сокращений, пульсом слабого наполнения, увеличением частоты дыхания, снижением или отсутствием мочеотделения из-за нарушения функции почек, иногда — утратой сознания. При осмотре женщины отмечаются вздутие живота, высокий тонус матки, при котором невозможно определить мелкие части плода, отсутствие его сердцебиения, возможна асимметрия матки. Перечисленные симптомы превалируют над непосредственными симптомами отслойки плаценты: несмотря на тяжесть клинических проявлений, выделение крови из половых путей может быть незначительным или вообще отсутствовать. Большую помощь в диагностике оказывает использование ультразвукового исследования, позволяющего определить наличие ретроплацентарной гематомы.
Степени тяжести отслойки плаценты
Проявление на разных сроках беременности
Отслоение плацентарного мешка – это процесс его отделения от маточной стенки, при этом выделяют полную и частичную отслойку. По ходу патологического процесса между плодом и стенками матки накапливается кровь, которая отталкивает послед. Этот процесс является естественным и происходит на последнем триместре беременности, однако под воздействием различных негативных факторов, отслойка может происходить раньше времени.
Отслоение плаценты на ранних сроках
В первом триместре патологический процесс диагностируют относительно часто, однако при своевременном обнаружении и лечении негативные последствия удается предотвратить. Как правило, причиной отслойки последа является ретроплацентарная гематома, которую видно при ультразвуковом обследовании. Отслоение плаценты на ранних сроках беременности не сопровождается выделениями. При адекватной и своевременной терапии угрозы для мамы или малыша нет. Продолжающая расти плацента постепенно компенсирует утраченную площадь и осложнение не отразиться на здоровье ребенка.
Во втором триместре
Отслойка плаценты с 13 по 26 неделю беременности характеризуется напряжением и высоким тонусом мышц матки. При начале гипоксии плода малыш может начать более активно двигаться во внутриутробном пузыре, что стимулирует ускорение кровотока и, как следствие поступления свежего кислорода. В это время положительный исход патологии зависит от срока беременности, поскольку плацента способна продолжить расти до середины второго триместра, благодаря чему компенсирует площадь соприкосновения с маткой. На поздних сроках встает вопрос об экстренном кесаревом сечении.
Отслойка плаценты на поздних сроках беременности
Самой опасной считается преждевременная отслойка нормально расположенной плаценты на третьем триместре срока. Это объясняется тем, что орган больше не растет, поэтому ее компенсаторные возможности отсутствуют. В данном случае пациенткам показано оперативное родоразрешение по жизненным показателям. Тем не менее, прогрессирующая частичная плацентарная отслойка при незначительных кровотечениях или их полном отсутствии иногда позволяют доносить плод в условиях стационара и под контролем врача.
При родах
Такие осложнения беременности, как многоводие или многоплодность увеличивают риск отслойки детского места во время родовой деятельности. При этом, зависимо от этапа родов, врач принимает решение об их стимуляции (вплоть до применения щипцов) или же, если родовая деятельность вообще отсутствует, делают кесарево сечение. На первом этапе преждевременное отслоение проявляется, как правило, кровянистыми выделениями со сгустками. При наружных кровотечениях во время схваток кровопотеря не возрастает, а останавливается.
У женщин с отслоением плаценты во время родов наблюдается напряженность матки, которая не ослабляется между схватками. При исследовании влагалища врач определяет напряженность плодного пузыря, при вскрытии которого обнаруживаются окрашенные кровью плодные воды. Кроме этого, могут наблюдаться признаки нарушения жизнедеятельности плода, к примеру, замедление или учащение его сердцебиения. В околоплодных водах иногда обнаруживают примесь мекония (первичного кала). Такие симптомы являются свидетельством преждевременной отслойки плаценты на втором этапе родов.
Диагноз и ведение родов
В легких случаях при осмотре последа на материнской (маточной) поверхности плаценты обнаруживают вдавление, заполненное сгустком крови. Для П. о. п. средней тяжести характерным является несоответствие клин, проявлений, в первую очередь гемодинамических нарушений (значительное падение АД, тахикардия и др.), величине наружного кровотечения. Распознавание тяжелой формы П. о. п. основано на данных клин, вариантов этой патологии. Современные методы ультразвуковой диагностики (см.) также позволяют установить наличие ретроплацентарной гематомы. Гистол, исследование плаценты вносит ясность в диагноз, особенно когда речь идет об анте- или интранатальной смерти плода.
При возникновении П. о. п. необходимо как можно быстрее извлечь плод из матки с помощью кесарева сечения (см.) или наложить акушерские щипцы в зависимости от акушерской ситуации. При этом учитывается опасность развития геморрагического шока с нарушением гемокоагуляции, острой почечной недостаточности и других осложнений, которые могут возникнуть как после оперативного, так и после самопроизвольного родоразрешения.
Внутриутробная смерть плода не является противопоказанием для кесарева сечения, если отсутствуют условия для родоразрешения естественным путем. Вопрос об удалении или оставлении матки решается индивидуально. При наличии необратимых изменений матки (матка Кувелера) показано ее удаление. Предпочтительнее производить экстирпацию матки (см.), т. к. надвлага-лищная ампутация в подобной ситуации не обеспечит надежного гемостаза. Вопрос решается в пользу экстирпации матки и при менее выраженных морфол, изменениях, если развился тяжелый геморрагический шок. Больным проводится интенсивная терапия, направленная на восполнение объема циркулирующей крови, коррекцию кислотно-щелочного равновесия, устранение водно-электролитных нарушений и восстановление реологических свойств крови. Одновременно проводятся профилактика и лечение острой почечной недостаточности и других осложнений.
В послеоперационном периоде (см.) уделяется внимание восстановлению сниженной сопротивляемости организма (борьба с анемией, применение препаратов типа тималин, минтезол), предотвращению тромбоэмболических осложнений, сепсиса и перитонита.
Методы диагностики
Клинические проявления патологии настолько характерны, что дополнительные исследования, как правило, не нужны.
Диагностика опирается на наличие кровянистых выделений, присутствие болезненных ощущений, изменение формы матки и повышение тонуса органа.
Из аппаратных методов используют замер частоты сердечных сокращений плода и УЗИ.
При небольшой площади изменений ультразвуковое исследование может не показать отслойку. Но в любом случае будет заметно скопление крови за плацентой.
Рекомендуется также выполнить осмотр влагалища, так как кровотечение необязательно провоцируется отслоением плаценты. Нередко его причиной становятся эрозия шейки матки, инфекции или доброкачественные опухоли.
Симптомы
Признаки, которыми проявляется отслойка плаценты, могут отличаться в зависимости от степени кровопотери и площади повреждения. В некоторых случаях заболевание может протекать без каких-либо симптомов и быть обнаружено только при проведении инструментального обследования.
Выделяют следующие признаки состояния:
- кровотечение (кровянистые выделения из половых путей, присутствует не всегда);
- болевой синдром (сильно варьируется от незначительной до резкой боли);
- повышение тонуса матки;
- учащение сердцебиения;
- общая слабость;
- у плода отмечается изменение сердечного ритма.
Интенсивность проявлений сильно изменяется в зависимости от степени тяжести заболевания.
- Легкая степень. В этом случае патология протекает бессимптомно. Частичное отслоение можно обнаружить только при проведении ультразвукового обследования.
- Средняя степень. Появляются основные симптомы, изменяется сердечный ритм плода. Болевой синдром присутствует не всегда.
- Тяжелая степень. Выраженные боли внизу живота, сильное кровотечение.
Поскольку при легкой степени заболевание может никак не проявляться, очень важно не пропускать профилактические осмотры во время беременности.
https://youtube.com/watch?v=OAHZdFrgOOE
Симптомы и ощущения женщины на начальных этапах
Будущая мама отлично себя чувствует, не догадывается о проблемах со здоровьем. Изредка появляется тянущая боль внизу живота и спине, которой она не придает особого значения. На тревожные мысли наталкивают коричневые выделения – «мазня».
Как определить на поздних сроках
Во второй половине беременности симптомы отслойки плаценты четко выражены, представлены такими переменами в самочувствии матери и ребенка:
- повышенная активность плода;
- маточный тонус;
- снижение базальной температуры;
- гематома, коричневые выделения из влагалища;
- боли внизу живота;
- нарушенный сердечный ритм плода;
- анемия и сопровождающая ее симптоматика;
- приступы гипотонии.
Если отслоение произошло в период родов
Такое патологическое состояние сопровождается обильной кровопотерей, изменением цвета околоплодных вод и острыми, приступообразными болями. Отслойка в родах особенно опасна, поскольку высока вероятность удушья плода, обильной кровопотери и гибели матери. Проводится экстренное кесарево сечение.
Проведение диагностики состояния плаценты
При характерной симптоматике помимо сбора данных анамнеза врач назначает УЗИ, ряд лабораторных исследований. Обследование начинается при наличии триады симптомов – боль в животе, кровотечение, нарушение сердечного ритма у плода.
Основная задача комплексной диагностики: определить реальное состояние плода и характер (размер, расположение) отслойки, назначить адекватную терапию по показаниям.
Пройдите всё, что нужно
Какие анализы сдают
Обязательными считаются общие анализы мочи и крови. Таким способом можно определить наличие анемии, нарушений со стороны эмбрионального органа. Чтобы установить отклонения в развитии плода, дополнительно берется и исследуется кровь из пуповины.
Видна ли патология на УЗИ
Да, визуализируется обширная гематома. Таким способом можно определить ее размеры, расположение, наличие сгустков крови за плацентой.
Почему происходит отслойка плаценты?
На данный момент выделяют целый ряд причин преждевременной отслойки плаценты при беременности или в родах:
- Высокое артериальное давление (гипертония) у матери считается одним из самых значимых факторов.
- К отслойке плаценты могут приводить внезапные колебания артериального давления, возникающие при нервно-психических воздействиях или стрессах. Кроме того, артериальное давление может меняться при сдавлении нижней полой вены беременной маткой. Это состояние может возникнуть при длительном нахождении в положении лежа на спине.
- Риск возникновения отслойки плаценты увеличивается, если такая же патология наблюдалась во время предыдущих беременностей.
- Частые или многоплодные роды – преждевременная отслойка плаценты достоверно чаще наблюдается у многажды рожавших женщин. Это связывается с дегенеративными изменениями в слизистых оболочках матки.
- Одним из предрасполагающих факторов отслойки плаценты считается переношенная беременность.
- Возраст беременной – с его увеличением растет и риск возникновения отслойки плаценты. Кроме того, у женщин в возрасте более 34 лет нередко наблюдается образование дополнительной дольки плаценты. Во время родов эта дополнительная долька нередко отрывается, что может повлечь за собой развитие отслойки всей плаценты.
- Шанс возникновения отслойки плаценты увеличивается, если в прошлом у беременной уже было рождение как минимум одного ребенка с помощью кесарева сечения.
- Риск отслойки плаценты возрастает, если зачатию предшествовал период бесплодия.
- Преэклампсия, гестозы и токсикозы, особенно в первом триместре беременности, являются одним из немаловажных факторов. Объясняется это тем, что гестоз проявляется повышением артериального давления, отеками, и появлением белка в моче. Кроме того, при гестозах, особенно при их тяжелых формах, в первую очередь страдают именно сосуды: они становятся ломкими и хрупкими.
- К отслойке плаценты могут приводить аномалии строения матки (двурогая или седловидная матка). Кроме того, важным фактором являются и аномалии сосудов, расположенных в глубине мышечного слоя матки, изменения сосудистых стенок, повышение их проницаемости, увеличение хрупкости и ломкости капилляров, вызванное потерей их эластичности, а также нарушения их проходимости для крови.
- Аномалии расположения и созревания непосредственно самой плаценты в процессе беременности также могут приводить к ее отторжению.
- Возможной причиной отслойки плаценты могут быть нарушения свертывающей системы крови, зачастую сопровождающие различные патологии беременности.
- Отслойку плаценты также могут вызывать патологии родовой деятельности. Например, быстрое падение давления в матке. Чаще это происходит при многоводии в момент вскрытия родового пузыря, и быстрого излития вод. Иногда это может быть вызвано рождением первого плода при многоплодии. Также данная патология может возникнуть при быстрых родах. Если пуповина короче обычного, или плодный пузырь вскрылся с опозданием, плацента тянется вниз неразорвавшимися плодными оболочками или короткой пуповиной, что и приводит к ее отслойке.
- К острому состоянию и возникновению отслойки плаценты может приводить тупая наружная травма живота, например, удар, падение на живот или же автодорожная авария.
- В развитии этой патологии принимают участие такие факторы, как табакокурение, употребление большого количества алкогольных напитков, а также кокаина. Ситуация еще более осложняется при развитии анемических состояний: малокровия, снижения числа эритроцитов, снижения гемоглобина.
- Отслойка плаценты может стать следствием аллергической реакции на медикаментозную терапию, на переливание белковых препаратов или компонентов крови. Изредка встречается аутоиммунная форма отслойки. При этом организм женщины вырабатывает антитела к собственным тканям, и отторгает их. Происходит это чаще при обширных системных заболеваниях, таких как ревматизм или системная красная волчанка.
- К отслойке плаценты может приводить сахарный диабет и иные наследственные и хронические заболевания, инфекционные воспаления (к примеру, пиелонефрит), опухолевые процессы, ожирение, заболевания щитовидной железы, патологии крови и кроветворной системы и т.д. Объясняется это тем, что течение всех этих заболеваний может изрядно осложняться и утяжеляться во время беременности, которая сама по себе является серьезным испытанием для женского организма.