Как понять, что у ребенка обезвоживание: первые признаки
Содержание:
Как определить степень обезвоживания
Симптомы обезвоживания у детей до года зависят от степени дегидратации. Различают три стадии потери жидкости организма, определить которые помогут характерные признаки:

- Легкая форма
– вызывает потерю веса не более 5%. В большинстве случаев ее провоцируют кишечные инфекции, сопровождающиеся поносом. Основные симптомы этой стадии: жажда – малыш часто просит воду или грудь, редкая рвота, стул 5-6 раз в день, слизистая рта в норме. Определить проблему несложно, она вполне поддается домашнему лечению. - Средняя форма
– развивается спустя 24-36 часов, она характеризуется частой рвотой и стулом до 10 раз в сутки. В результате выделений потеря веса достигает 9%. Кожа ребенка теряет эластичность, слизистые пересыхают, пульс замедляется. У грудничков заметно западает область родничка. Мочеиспускание становится редким – 3 раза в день. Моча приобретает темный цвет и резкий запах. Перечисленные признаки обезвоживания у ребенка до года требуют стационарного лечения. - Тяжелая форма
обезвоживания появляется при жидком стуле более 10 раз в сутки, сопровождающимся рвотой. Симптомы тяжелой дегидратации схожи с состоянием средней степени, но они проявляются сильнее: глубже западает родничок и глаза ребенка, лицо лишается мимики, полость рта и глаза пересыхают, снижается температура конечностей, сердцебиение учащается, малыш может терять сознание или чувствовать сильную сонливость. Такое состояние крайне опасно, кроха теряет 10% веса, резко уменьшается объем крови и количество ионов калия. Если перечисленные признаки наблюдаются у детей, им необходима неотложная помощь медиков.
При отсутствии квалифицированной помощи состояние обезвоживания переходит в крайне тяжелую форму, при которой теряется до 20% веса. Критический недостаток воды приводит к серьезным изменениям внутренних органов и систем, но ребенка еще можно спасти при оказании интенсивной помощи. Дальнейшее уменьшение количества жидкости, превышающее 22%, вызывает необратимые процессы и летальный исход.
Основные причины потери жидкости в детском возрасте
Обезвоживание у ребенка может развиться в двух случаях. Либо жидкость не поступает в детский организм в необходимом объеме, либо она слишком активно выводится, и запасы не успевают восполняться. Чаще всего подобные последствия наступают в результате действия следующих факторов:
- Лихорадочное состояние, при котором тело грудничка активно выделяет жидкость в виде пота.
- Обильная или многократная рвота, длительный понос. В данном случае ситуация осложняется еще и тем, что из организма активно выводятся минеральные соли и микроэлементы. На таком фоне симптомы состояния особенно очевидны.
- Длительный или неправильный прием мочегонных средств, причем, не обязательно медикаментов. По статистике, обезвоживание у детей нередко оказывается результатом неуместного применения родителями средств народной медицины.
- Если малыш проходит курс лечения от какого-то заболевания и этот процесс подразумевает прием медикаментов, нужно учитывать тот факт, что на усвоение компонентов этого лекарства тоже должно уходить определенное количество жидкости.
- Нередко дегидратация является последствием или признаком сахарного диабета. При этом состоянии ребенок выделяет значительное количество мочи.
- Нельзя забывать и о неблагоприятных внешних факторах. Это может быть сильная жара, стимулирующая потоотделение, интенсивные физические нагрузки без восполнения потери жидкости.
Обычно бывает нетрудно понять, что спровоцировало обезвоживание у ребенка. Главное, не затягивать с оказанием первой помощи, направленной на восстановление водного баланса.
Что делать при дегидратации ребенка
Самостоятельное лечение обезвоживания возможно только при его легкой выраженности, но настоятельно рекомендовано обращаться за помощью к врачу.
Можно дать противорвотные препараты, а при диарее – соответствующие лекарства. Ребенка нужно напоить и давать ему пить при каждом требовании. Показано ограничить физическую активность, обеспечить достаточное питание. Каждые 1–1,5 ч рекомендовано предлагать воду без газа. В случае отказа заставлять пить не нужно. При отсутствии эффекта необходимо обращение за медицинской помощью.
В случае умеренного и более выраженного обезвоживания самостоятельное лечение не рекомендовано. Прибегать к средствам народной медицины запрещено. Необходимо скорейшее обращение в медицинское заведение.
Обезвоживание у детей – распространенное явление. При легкой выраженности дегидратации можно прибегнуть к самостоятельному лечению, но лучше обращаться за помощью к врачу. Более выраженное состояние требует скорейшей госпитализации в лечебное заведение.
источник
Последствия обезвоживания
| Для головного мозга: | Для крови: | Иммунная система: |
|
|
увеличение риска развития иммунодефицитных хронических заболеваний (бронхиальная астма, склеродермия и пр.) |
| Обмен веществ: | ||
| ожирение |
Легкая и средняя стадии обезвоживания успешно лечатся, без развития опасных осложнений.
Вместе с водой из организма уходят жизненно важные минералы, что приводит к нарушению солевого обмена. Обезвоживание представляет опасность для всех систем организма.
При отсутствии медицинской помощи возможны последствия:
- повышение вязкости крови;
- нарушение питания системы головного мозга;
- сбои в работе почек: нарушение клубочковой фильтрации, задержка токсинов в организме, уменьшение и полное прекращение (при тяжелой степени обезвоживания) мочеиспускания;
- накопление в тканях токсинов, продуктов распада;
- повышение артериального давления;
- снижение уровня магния и гибель нервных клеток, необратимые изменения в капиллярном кровоснабжении;
- при длительном обезвоживании иммунная система ребенка ослабевает. В результате организм малыша становится более восприимчивым к инфекционным и простудным болезням;
- стеноз магистральных сосудов, появление тромбов;
- заболевания обмена веществ (ожирение, избыточная масса тела);
- летальный исход.
Статья была одобрена
редакцией
Ее дефицит приводит к изменениям:
- В головном мозге — нарушается кровоснабжение, питание мозга, возрастает риск заболеваний Альцгеймера, Паркинсона, атеросклероза, нарушается защитная функция гематоэнцефалического барьера;
- В крови — сгущается, увеличивается ее вязкость, уменьшаются просветы сосудов, составляющие ее кровяные тельца (лейкоциты, эритроциты, тромбоциты) склеиваются и приводят к образованию тромбов;
- В иммунной системе — в клетках развиваются иммунодефицитные состояния и появляются хронические заболевания: бронхиальная астма, бесплодие, склеродермия, системные заболевания;
- Нарушается обмен веществ, что приводит к ожирению.
Лечение обезвоживания организма
Единственная эффективная терапия обезвоживания — восполнить потерянные жидкости и электролиты; выбор подхода лечения зависит от возраста пациента, степени тяжести обезвоживания и причины.
Терапия для детей
Педиатр может конкретно рассказать, как вылечить обезвоживание у ребенка, но среди общих правил мы можем перечислить следующее:
-
Используйте пероральный раствор для регидратации. Если врач не советует иначе, используйте раствор для регидратации для новорожденных и маленьких детей, у которых есть диарея, рвота или лихорадка. Эти растворы содержат воду и соли в четко определенных пропорциях и используются для пополнения как жидкостей, так и потерянных электролитов; они также легко усваиваются. Растворы для пероральной регидратации продаются в аптеках. Начните вводить их на ранних стадиях заболевания и не ждите прибытия чрезвычайной ситуации. В случае возникновения чрезвычайной ситуации, если готовый раствор для регидратации недоступен, вы можете напрямую изготовить его с помощью:
- пол чайной ложки соли,
- шести чайных ложек сахара,
- одного литра питьевой воды.
Тщательно отмерьте и проверьте количество ингредиентов, потому что, если замешать не так, раствор может быть неэффективным или даже вредным. Независимо от того, какую альтернативу вы выберете, постарайтесь применить достаточное количество такого средства. Ваш врач сможет подсказать точное количество, в зависимости от возраста и степени обезвоживания ребенка: практическое правило — продолжать вводить жидкости без спешки, пока моча ребенка не станет прозрачной. Если ребенка рвет, уменьшите дозу и увеличьте частоту приема, например, ложку с интервалом в несколько минут. Если ребёнка не перестаёт рвать, подождите полчаса или час и повторите попытку. Жидкости следует подавать при комнатной температуре.
- Продолжайте кормить грудью. Если ребёнок плохо себя чувствует, не прекращайте кормить грудью, но, помимо молока, также дайте ему раствор для регидратации в бутылочке. Если вместо этого вы используете сухое молоко, переходите на безлактозный продукт до тех пор, пока диарея не исчезнет: при диарее лактозу бывает трудно переварить, и она может ухудшить её состояние. Никогда не разбавляйте сухое молоко больше, чем рекомендовано в инструкции. В некоторых случаях врач может предложить заменить искусственное молоко раствором для регидратации не более чем на 12-24 часа.
- Избегайте определенных продуктов и напитков. Лучший напиток для ребенка, который плохо себя чувствует, — это регидратационные растворы: натуральная вода не обеспечивает необходимым количеством электролитов, в то время как изотонические напитки богатые электролитами только восполняют те, которые теряются при потоотделении, а не в результате диареи или рвоты. Не давайте ребёнку молоко, газированные напитки, напитки с кофеином, фруктовые соки или коктейли, которые вместо того, чтобы облегчить симптомы обезвоживания организма, могут усугубить их.
Терапия для взрослых
Большинство взрослых, которые страдают от дегидратации от легкой до умеренной степени, вызванной диареей, рвотой или лихорадкой, могут обратить вспять симптомы, употребляя больше воды. Вода — лучшее средство терапии, потому что другие жидкости, такие как фруктовые соки, газированные напитки или кофе, могут усугубить диарею.
Терапия для спортсменов
При обезвоживании организма, связанного с физической активностью, необходимо сосредоточиться на употреблении пресной воды. Изотонические напитки, которые содержат электролиты и солевые растворы, также могут быть полезны. Однако нет необходимости прибегать к спортивным напиткам/добавкам: слишком много соли, содержащегося в них может вызвать гипернатриемическое обезвоживание, то есть обезвоживание, сопровождающееся избытком натрия.
Тяжелая дегидратационная терапия
Дети и сильно обезвоженные взрослые должны обследоваться медицинским персоналом или отделением неотложной помощи: в их случае жидкости вводят внутривенно, а не через рот
Внутривенное увлажнение позволяет организму быстрее усваивать воду и питательные вещества, чем простые пероральные растворы, и поэтому крайне важно в случае серьезных чрезвычайных ситуаций
Степени нарушений и их признаки

В медицине выделяют легкую, среднюю и тяжелую степень обезвоживания
В современной медицине обезвоживание делится на три степени. Каждая из них имеет свою специфику, тяжесть и особенности протекания
Для оптимальной терапии патологии важно знать сущность каждой степени
Легкое обезвоживание – это вид дегидратации, не имеющий существенных проявлений. Протекает он практически незаметно и не сопровождается серьезной нехваткой жидкости. Как правило, при легкой степени патологии потери влаги не превышают 5-10 процентов от нормы. Признаками ее течения считаются:
- беспокойство ребенка
- постоянное проявление жажды с его стороны
- облизывание зубов
- редкое мочеиспускание, сопровождающееся медленным наполнением подгузников
Средняя степень обезвоживания отличается более серьезными потерями жидкости. Зачастую отклонения находятся на уровне 10-15 процентов от нормы. При средней дегидратации наблюдаются такие признаки как:
- ускорение пульса
- сухие губы, ротовая полость и язык
- повышенная вязкость слюней
- легкая одышка
- неправильное положение родничка
- сильное беспокойство ребенка
- очень редкое мочеиспускание
Видео ознакомит с первыми признаками обезвоживания организма:
Тяжелая степень обезвоживания является наиболее опасной, так как ее развитие связано с сильной нехваткой влаги в организме грудничка. Отклонения находятся на уровне свыше 15 процентов от нормы. Развитие тяжелой степени недуга провоцирует:
- практически полную остановку мочеобразования
- нарушенный пульс
- проблемы с дыханием
- сильные отклонения в положении родничка
- дряблость и не естественный цвет кожных покровов
- яркие проявления нехватки жидкости (сухость ротовой полости, слизистых и т.п.)
При тяжелой степени обезвоживания нередко поднимается температура, а моча малыша становится темного цвета. Медлить в ситуациях с отмеченными признаками недопустимо, так как их развитие – настоящий предвестник беды.
Восстанавливающая диета
Если ребенку уже есть два годика, то кроме раствора для регидрации ему можно давать негазированную минеральную водичку, а еще легкий супчик на воде. Можно овощной или куриный бульон.
Если последняя рвота у малыша была более четырех часов назад, можно предложить ему банан, яблочко, рисовую несладкую кашу, отварную картошку или макароны твердых сортов.

Примерно пару дней диета должна быть такая, углеводная.
Потом, если малыш чувствует себя неплохо, постепенно его можно переводить на обычное, более разнообразное питание.
Сладости никак не входят в принцип восстанавливающей диеты. Даже в минимальном количестве. Помните, что они только помогают инфекции поудобнее устроиться в организме и «поддерживают» воспалительный процесс.
Как определить степень обезвоживания?
По комплексным признакам и взвешиванию ребенка можно определить, насколько тяжелым является обезвоживание организма. Симптомы у детей также являются показателем. Слабая форма называется компенсированной. Диагностируется при незначительной потере веса – до 5% от всей массы. Ее сопровождает постоянное желание попить, незначительная сухость слизистых. Также ее спутниками могут быть редкие случаи поноса и рвоты.
Умеренная дегидратация называется субкомпенсированной. В этом случае ребенок теряет до 10 % своей массы. У малыша начинается раздражительность, кожа приобретает дряблость, слизистые становятся сухими. Во время плача отсутствуют слезы, а глазки кажутся запавшими. При этом изменяется дыхание, оно становится учащенным, а течению болезни сопутствует рвота и диарея.
Выраженное обезвоживание называют декомпенсированным. Признаками последней степени является ощутимая потеря веса (свыше 10%). Ребенок становится очень вялым, у него возникает одышка и слабый пульс. Присутствует тахикардия. Кожа сухая, дряблая на ощупь. Резкое сокращение мочеиспускания или полное отсутствие. Нет стула. Возникают судороги.
Стоит отметить, что вода в организме человека может присутствовать, но вес падает. Такое явление, скорее всего, свидетельствует о развитии у ребенка дистрофии.
В медицины эти признаки подразделяются на 3 подгруппы:
- Легкая степень. Основными симптомами, являются — постоянная жажда, диарея, нечастая рвота, слизистая оболочка глаз и рта не пересыхает (остаются неизменными).
- Средняя степень. Симптомы обезвоживания ребенка — не останавливающаяся рвота, беспокойное поведение, частый водянистый стул с кровянистыми выделениями, сухие слизистые оболочки носовой, ротовой полостей. Так же должно насторожить западение области большого родничка, меньшее количество выделяемой мочи, снижение тургора мышц и тканей.
- Тяжелая степень. По симптоматике она схожа со средней степенью, но имеет ярко выраженные последствия:
- ноги и руки крохи становятся холодными;
- синюшную отечность приобретает кожный покров;
- мочеиспускание полностью отсутствует;
- сухая роговица, трудно сомкнуть веки;
- западают глазные яблоки и большой родничок;
- потеря сознания.
- Данная стадия обезвоживания лечится довольно долго и тяжело.
Это самая опасная степень дегидратации, при которой потеря жидкости предопределяется в 15-20%. При таком недостатке жидкости в детском организме начинают происходить серьезные метаболические перемены. К большому родительскому сожалению, эта степень обезвоживание у ребенка не поддается терапии. Поэтому при любом подозрении на отсутствие воды в теле нужно начинать лечение, а не ждать, когда все пройдет само собой. Прежде всего, родители должны чувствовать ответственность перед ребенком, а не сидеть, сложа руки.
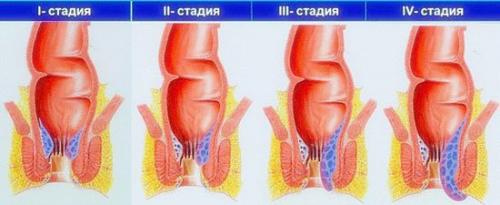
Классификация и симптомы синдрома дегидратации
- Легкая степень (I) – характеризуется потерей веса в пределах 4 – 5 %.
- Средняя форма (II) – масса тела понижается на 6 – 9 %.
- Тяжелая стадия (III) – потери превышают 9 % веса ребенка.
Легкой и средней степени присущи следующие симптомы:
- вязкость слюны;
- сероватый цвет лица;
- темные круги под глазами;
- учащенное дыхание и пульс;
- бесслезный плач у детей старше 2 месяцев;
- сухие, бледные и растрескавшиеся губы;
- малая двигательная активность, апатия, сонливость.

Со стороны мочевыводящей системы симптомы обезвоживания организма проявляются отсутствием мочеиспусканий на протяжении шести и более часов и уменьшением количества мочи с повышением ее концентрации (усиливается запах, цвет становится темнее).
Зрительная система реагирует на обезвоживание организма сухостью конъюнктивы глаз и снижением тургора глазных яблок, отчего они вваливаются в орбиты. Ребенок жалуется на головокружения и бредит, отказывается от питья.
У новорожденных, грудничков и детей возрастом до полутора лет обезвоживание организма легко определить по такому признаку, как западание большого родничка. Провести самостоятельную диагностику мама сможет, накрыв ладонью место его нахождения. В нормальном состоянии ни выпирания родничка, ни его втяжения быть не должно.
Как определить степень обезвоживания?
В медицины эти признаки подразделяются на 3 подгруппы:
- Легкая степень. Основными симптомами, являются — постоянная жажда, диарея, нечастая рвота, слизистая оболочка глаз и рта не пересыхает (остаются неизменными).
- Средняя степень. Симптомы обезвоживания ребенка — не останавливающаяся рвота, беспокойное поведение, частый водянистый стул с кровянистыми выделениями, сухие слизистые оболочки носовой, ротовой полостей. Так же должно насторожить западение области большого родничка, меньшее количество выделяемой мочи, снижение тургора мышц и тканей.
- Тяжелая степень. По симптоматике она схожа со средней степенью, но имеет ярко выраженные последствия:
- ноги и руки крохи становятся холодными;
- синюшную отечность приобретает кожный покров;
- мочеиспускание полностью отсутствует;
- сухая роговица, трудно сомкнуть веки;
- западают глазные яблоки и большой родничок;
- потеря сознания.
- Данная стадия обезвоживания лечится довольно долго и тяжело.
Это самая опасная степень дегидратации, при которой потеря жидкости предопределяется в 15-20%. При таком недостатке жидкости в детском организме начинают происходить серьезные метаболические перемены. К большому родительскому сожалению, эта степень обезвоживание у ребенка не поддается терапии. Поэтому при любом подозрении на отсутствие воды в теле нужно начинать лечение, а не ждать, когда все пройдет само собой. Прежде всего, родители должны чувствовать ответственность перед ребенком, а не сидеть, сложа руки.
Как правильно лечить?
Лечение начинается сразу при обнаружении признаков дегидратации. Во время предпринятые меры помогут предотвратить обезвоживание и помогут в лечении основного заболевания.
У новорожденных
Младенцы должны быть осмотрены врачом в любом случае, даже если обезвоживание имеет легкую форму. Потеря массы тела, даже незначительная, является признаком возникновения дегидратации.
Самостоятельным лечением грудничка родителям заниматься не стоит из-за резкого ухудшения состояния, когда медицинская помощь может быть оказана с опозданием. Выпить большое количество жидкости новорожденный не сможет, поэтому такая помощь окажется неэффективной.
В случае, когда врач разрешит лечение обезвоживания в домашних условиях, то даст свои рекомендации родителям. Если ребенок нормально пьет, то для оральной регидратации ему может быть назначен специальный препарат. Суточная норма, которого включает 130 мг на 1 кг веса ребенка.
Младенцев следует отпаивать в комплексе: в сочетании 5% глюкозы и Регидрона (солевого раствора) в пропорции 1:4 или 1:5. Если рвота и диарея не прекращается, то следует обращаться в стационар за назначением внутривенных вливаний.
Легкой стадии
Для регидратации лучше применять препараты: Регидрон, Оралит, Педилайт.
В домашних условиях можно приготовить следующий раствор:
- литр кипяченой воды;
- 0,5 ч. ложка соли;
- 4 ч. ложки сахарного песка;
- 0,5 ч. ложки соды;
- 0,5 ч. ложки хлористого калия.
Готовый раствор, как домашнего приготовления, так и лекарственный разрешено применять в течение 24 часов. Приготовленное средство должно быть комнатной температуры.
Первые несколько часов раствор давать ребенку каждые 10-15 минут. Объем лекарства составляет 30-50 мл на 1 кг массы ребенка. В будущем, когда состояние малыша улучшится, количество раствора можно уменьшить.
Средней стадии
В данном случае проводится лечение теми же препаратами, что и при легкой степени. Увеличивается количество препарата: 70-80 мл на 1 кг веса ребенка. Если ребенок не может принять такой объем жидкости самостоятельно, то происходит вливание через зонд.
Внутривенная регидратация проводится в стационаре в случае отсутствия улучшения от оральной в течение 4-6 часов от ее начала.
Лечение обезвоживания
Особенно серьезно следует отнестись к проблеме у детей до 2 лет. У новорожденных, грудничков любые проявления обезвоживания лечат только в стационаре.
Раннее начало терапии поможет остановить прогрессирование патологии, но важно параллельно проводить лечение основного заболевания (кишечной инфекции, сахарного диабета и т.д.). Если ребенок может пить, дают жидкость в объеме 130 мл на каждый килограмм веса/сутки малыми порциями (у взрослых – 30-50 мл)
Кроме воды, применяются солевые растворы (Оралит, Педилайт, Регидрон) или раствор глюкозы 5%. Малышам за первые 6 часов надо дать до 80 мл раствора/каждый килограмм веса
Если ребенок может пить, дают жидкость в объеме 130 мл на каждый килограмм веса/сутки малыми порциями (у взрослых – 30-50 мл). Кроме воды, применяются солевые растворы (Оралит, Педилайт, Регидрон) или раствор глюкозы 5%. Малышам за первые 6 часов надо дать до 80 мл раствора/каждый килограмм веса.
Раствор для регидратации можно сделать дома – на литр воды добавить 4 чайные ложки сахара, по половине чайной ложки соли, соды, хлористого калия.
Начиная с третьей стадии обезвоживания, регидратация через рот будет неэффективной. При снижении объема мочи показана внутривенная регидратация в стационаре. В первые 2 часа проводят процедуры инфузий в реанимации, потом – в палате общего режима (при улучшении состояния). Ряду больных при непрекращающемся поносе проводят парентеральную регидратацию глюкозно-солевым раствором.
Видео
Обезвоживание организма — это недостаточность жидкости в организме. Это состояние также называется дегидратацией. Вода — это необходимость для каждого живого организма. Что такое и как определить обезвоживание у ребёнка — узнаете в этой статье.
Дети первого года жизни особенно подвержены обезвоживанию. Это связано с несовершенством водно — электролитического баланса. Отсутствие или недостаточность воды отражается на работе органов и систем человека. Поэтому обезвоживание крайне опасное состояние. Маленькому ребёнку требуется большее количество воды, а потеря её осуществляется быстрее, чем у взрослого. Повышение температуры тела, рвота, понос — те факторы, которые стимулируют быстрое обезвоживание крохи, что ведёт к необратимым последствиям.
Что делать при обезвоживании
Лечение обезвоживания должно проводиться при самых первых его признаках. Раннее начало терапии помогает предотвратить прогрессирование обезвоживания и способствует лечению основного заболевания.
Обезвоживание у грудничка
Дети до года должны быть обследованы врачом при любой, даже легкой степени обезвоживания!!! Если ребенок теряет вес, даже незначительно, это явный признак прогрессирования обезвоживания.
Самостоятельное лечение даже легкого обезвоживания у малышей опасно, т.к. тяжесть состояния увеличивается очень быстро, четко дифференцировать признаки ухудшения состояния сложно, а медицинская помощь может оказаться уже запоздалой. Выпить много жидкости малыши не могут, поэтому оральная регидратация будет неэффективной.
Если лечащий врач посчитает возможным домашнее лечение обезвоживания, он даст соответствующие указания в каждом конкретном случае. Если ребенок хорошо пьет, может быть назначен препарат для оральной регидратации, суточная доза которого составляет 130 мл на 1 кг массы тела грудничка.
Грудничков отпаивают комплексно сочетанием 5% глюкозы и любого солевого раствора (регидрон) в соотношении 1:4 или 1:5. За первые 6 часов 80-100 мл на кг веса дробно между кормлениями хоть по 5 мл за прием, хоть по 20, как сосет или пьет из ложки (чашки). Второй этап – восполнение продолжающихся потерь 80-100 мл на кг. веса до прекращения диареи. Ежели рвота и понос не утихают, нельзя рисковать, нужно срочное стационарное лечение (внутривенные вливания).
Показания для регидратации через рот — это только две первые степени обезвоживания. Если есть отеки или снизилось количество мочи (олигурия), то их прекращают и показана внутривенная регидротация. То есть снижение объема мочи нельзя считать признаком обезвоживания, с которым можно справиться самостоятельно.
Обезвоживание у детей легкой степени
Оральная регидратация. Предпочтительнее использовать готовые препараты для оральной регидратации – регидрон, оралит, глюкосолан, галактин, педилайт.
Самостоятельно можно сделать такой раствор: 1 л. Кипяченой остуженной воды + 0,5 ч.л. соли + 4 ч.л. сахара + 0,5 ч.л. пищевой соды + 0.5 ч.л. хлористого калия.
Готовый раствор (как из препаратов, так и домашнего приготовления) используется в течение суток. Жидкость должна иметь комнатную температуру, горячее питье забирает влагу, а холодное будет проходить транзитом.
Схема: В первые 4-5 часов через каждые 10 минут дается 5-15 мл жидкости за раз. Объем препарата составляет 30-50 мл на 1 кг массы. В дальнейшем, при улучшении состояния, объем раствора уменьшается, но должен соответствовать физиологическим потребностям, с учетом потерянной жидкости. Если ребенок отказывается пить, можно вливать жидкость за щечку из шприца без иглы.
Можно использовать рисовый отвар, ягодный кисель, слабый подслащенный чай, морсы, если признаки обезвоживания слабые и ребенок охотно пьет. Главное правило – не давать одновременно большой объем воды, т.к. возможна рвота.
Обезвоживание у детей средней степени
Оральная регидратация — по вышеуказанной схеме, но объем препарата уже 70/80 мл на 1 кг массы. При невозможности принимать требуемое количество жидкости самостоятельно производят вливание через зонд.
Внутривенная регидратация. Назначается при отсутствии эффекта от оральный регидратации в течение 4-6 часов от ее начала. Инфузионная терапия проводится в условиях стационара, в индивидуальном порядке проводится расчет необходимого объема жидкости для вливания.
Обезвоживание у взрослых
- Принципы лечения обезвоживания у взрослых такие же, как и у детей, отличается лишь объем поступающей жидкости.
- Легкая степень – в первые 6 часов 50 мл на 1 кг массы тела, далее – поддерживающая регидратация 80 мл на 1 кг массы в течение 18 часов.
- Средняя степень — в первые 6 часов 80 мл на 1 кг массы, далее -поддерживающий объем 100 мл на 1 кг массы.
- В первые 6 часов следует пить часто, но мало: по 1-3 столовые ложки каждые 5 минут.
- Парентеральная регидратация (глюкозо-солевые растворы, золи) назначается при неэффективности оральной в течение суток, при тяжелой степени обезвоживания, при непрекращающейся рвоте или поносе.