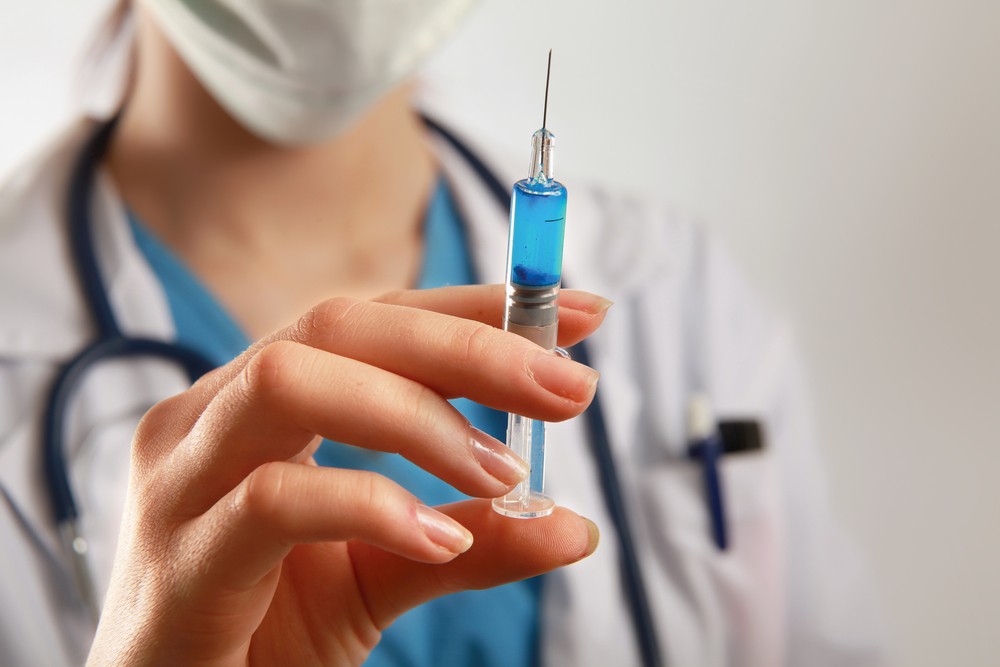
В какое место делается прививка от гриппа
Содержание:
Какие еще анализы нужно сделать до вакцинации?
Фото РФПИ и Центр имени Гамалеи/ТАСС
Добровольцы, участвовавшие в испытаниях вакцины центра «Вектор», помимо общего и биохимического анализа крови сдавали общий анализ мочи, делали ЭКГ, флюорографию, спирометрию и УЗИ.
Александр Полетаев советует также проводить скрининговое исследование для оценки общего состояния и резистентности организма (ЭЛИ-Висцеро-Тест).
«Микробы эволюционируют значительно быстрее человека. Вчера появился ВИЧ, сегодня SARS, MERS, COVID, завтра будет что-то еще. От всех возбудителей прививку не сделаешь.
Но есть другой выход. В разных странах от 60% до 90% людей, подхвативших коронавирус, не болеют. Вирус есть, а болезни нет. Значит, у них хорошая резистентность», – пояснил иммунолог.
«Если у человека все в порядке с иммунной системой, он и без вакцинации будет успешно противостоять инфекции, – сказал он. – А если резистентность понижена, то врачу строго индивидуально надо будет подобрать метод ее восстановления.
Это может быть восполнение дефицита витамина D, если он есть. Может быть, у пациента имеются проблемы с микробиомом. Ведь в организме, прежде всего в пищеварительной системе, живет огромное количество микроорганизмов, наших симбионтов. Когда состав микробиома нарушается, сильно страдает иммунитет. Врач может порекомендовать подходящие пре- и пробиотики».
«Количественно 85% иммунной системы – это ее часть, связанная с желудочно-кишечным трактом, – продолжил Александр Полетаев
– Поэтому очень важно разобраться с тем, что мы едим. Какие-то продукты могут не подходить человеку по антигенному составу, это называется пищевая непереносимость (не путать с ее частным проявлением – аллергией)
Выяснить, что именно не подходит, тоже можно с помощью анализов, которые назначают врачи».
В каких случаях вакцинация действительно необходима? «Если лисица вдруг набросилась на грибника, ему надо делать прививку от бешенства, – сказал иммунолог. – Если человек собирается в страну, где встречается вирус Эбола, то ему нужно вакцинироваться, потому что смертность от вируса Эбола достигает 70%, а не 0,5%, как от ковида. Если в регионе нехорошая эпидемиологическая обстановка по дифтерии, тоже понадобится прививка».
Методика введения вакцины от гриппа
Инъекции с вакцинами от гриппа вводятся исключительно внутримышечно. Связано это с тем, что мышцы – наиболее подвижная составляющая человеческого тела и именно отсюда вакцина максимально быстро распространяется по организму и провоцирует необходимый иммунный ответ. Кроме того, именно в мышцах наблюдается наибольшая концентрация кровеносных и лимфатических сосудов, что также сказывается на скорости распространения вакцины по организму.
Введение же инъекции внутривенно, подкожно или в жировую ткань практически не демонстрирует эффекта и такие способы вакцинации исключаются. Наиболее удобными местами для укола внутримышечно являются бедро и верхняя треть руки, где сконцентрировано достаточное количество мышц. С этим и связан выбор именно этих мест, так как прививка в эти части тела позволяет доставить вакцину в мышечную ткань максимально точно.
Выбор между инъекцией в верхнюю или нижнюю конечность делается на основании рекомендаций медсестры и ее понимания особенностей конкретного человека. Главным является возрастной фактор. Малышам в первые годы жизни укол ставят в бедро, а если быть боле точным, то в четырёхглавую мышцу бедра, так как при невозможности уговорить ребенка потерпеть, ногу значительно проще удержать в стабильном состоянии при введении вакцины. Взрослым же прививка от гриппа практически всегда делается в дельтовидную мышцу на руке. Это просто комфортнее, а в случае с пожилыми людьми не создает дополнительной нагрузки на ноги.
Традиционно используемая для инъекций в медицине большая ягодичная мышца, для введения вакцины против гриппа не используется. Дело в том, что при введении в ягодицу есть шанс не пробить жировую ткань и не довести препарат в мышцу, что серьезно скажется на эффективности вакцинации.
Также ранее прививку от гриппа достаточно часто делали в подлопаточную область. Это место соответствует всем требованиям к этой процедуре, но при этом укол под лопатку в большинстве случаев проявляется достаточно сильными болезненными проявлениями. Именно поэтому в последнее время вакцинация в подлопаточную область практически не применяется.
Зри в корень
Существует два способа использования таких «универсальных» антител:
- Пассивная иммунизация для лечения серьезно больных пациентов, которые не отвечают на лечение антивирусными препаратами. В этом случае «готовые» антитела вводят в кровь в качестве иммунологической сыворотки.
- Создание превентивных вакцин «для всех».
Второй вариант намного сложнее — ведь тут нужно не просто выявить антитело, по воле случая образовавшееся у какого-то пациента и способное распознавать вирус, но заставить организм любого провакцинированного синтезировать это антитело. Поэтому исследователи предпочитают сначала закончить с первым вариантом — то есть, научиться спасать тяжелобольных с помощью «готовых» F16-антител.
«Эти антитела эффективны, обладают широким действием и они человеческие — а значит, проблем при инъекциях человеку возникнуть не должно. Поэтому наша самая реальная и близкая цель — использовать их в терапии», — говорит Ланцавеккья .
Гэри Нейбл (Gary Nabel), директор центра исследования вакцин в Бетесде (Мэриленд, США), согласен с преждевременностью утверждения, что универсальные антитела наподобие F16 реально использовать как «шаблон» для универсальной вакцины. «„Создание универсальной вакцины“ — это только звучит просто, однако на деле это займет очень много времени», — говорит он . Главная сложность заключается в том, чтобы вызвать специфический, но довольно редкий физиологический ответ организма. Даже если в качестве антигена вводить в организм специально изолированный консервативный «ствол» гемагглютинина (см. рисунок), организм ответит выработкой широкого спектра антител, подавляющая часть которых будет не способна распознать живой вирус, у которого этот участок глубоко спрятан.
Пока что стимулировать выработку универсальных антител к «стволу» гемагглютинина очень сложно, однако вовсе не невозможно. Нейбл со своей командой впервые использовали технику «паровоза» (в оригинале: prime—boost) для достижения этой цели. Смысл ее заключается в последовательном вводе двух вакцин, что позволяет выработать иммунитет к гораздо более широкому спектру штаммов вируса гриппа — включая H5N1, H5N2 и H9N2. Первой (в качестве «локомотива») идет ДНК-вакцина, кодирующая гемагглютинин птичьего гриппа. Потом (через 24 недели) вводится вторая вакцина («прицеп»), состоящая из целого, но инактивированного вируса H5N1. Такой способ позволил значительно усилить иммунный ответ против птичьего вируса гриппа, а, кроме того, у троих испытуемых были обнаружены высокие титры антител широкого спектра действия против «ствола» гемагглютинина! Этот успех является одной из первых удачных попыток научить организм вырабатывать антитела широкого профиля, — и, возможно, такой принцип ляжет в основу создания вакцин от гриппа следующего поколения.
А вот мыши из лаборатории Питера Палеза (Peter Palese) в Нью-Йорке уже защищены от различных вирусов гриппа с помощью другой экспериментальной вакцины. Он показал, что два варианта укороченного гемагглютинина (у одного из которых отсутствуют «петли» верхушки, а у другого их укладка специфическим образом нарушена) работают в качестве вакцины лучше, чем «оригинальный» гемагглютинин. Однако и этот вариант не совершенен: это вакцина только от вирусов H3, малоэффективная против штаммов H1. Кроме того, мыши — это все-таки не люди.
Исследователи по всему миру работают, не покладая рук. В 2008 году группа ученых из датской компании Crucell нашла свой вариант универсальных человеческих антител против вируса гриппа, используя новейшие высокопроизводительные технологии скрининга лимфоцитов.
Обычно иммунная система не реагирует на «стволовую» часть гемагглютинина, до которой сложно добраться, а вместо этого бурно вырабатывает антитела к поверхностным детерминантам, которые «поймать» намного проще. Однако, как уже было сказано, их высокая изменчивость позволяет вирусу раз за разом возвращаться незамеченным. Антитела широкого спектра действия вырабатываются значительно реже, но зато они могут распознавать консервативные участки гемагглютинина — в частности, тот самый «ствол». Ученые из Crucell пробуют воссоздать эти консервативные участки в различных комбинациях и презентировать их иммунной системе с целью «набрести» на редкие, но универсальные антитела
Здесь особенно важно подобрать правильный участок, иначе выработается всего лишь еще одна группа штамм-специфических антител
Техника проведения вакцинации от гриппа
Прививку от гриппа делают по той же технике, что и любою другую внутримышечную инъекцию. Эта процедура представляет собой следующую последовательность действий:
- вакцина подготавливается к использованию в соответствии с рекомендациями производителя;
- место инъекции на бедре или плече выбирается таким образом, чтобы на нем не было проявлений кожных заболеваний или травматических повреждений;
- укол делается на глубину, равную большей части длины иглы шприца;
- вакцина вводится в мышцу путем нажатия на поршень шприца со скоростью, рекомендованной производителем вакцины;
- после изъятия иглы место прививки обрабатывается антисептическим препаратом и очень легко массажируется, чтобы равномерно распределить вакцину;
- определенное время ведется наблюдение за местом прививки, чтобы не пропустить развитие аллергической реакции.
Вакцинации от гриппа касаются и общие требования для инъекций:
- проводиться они должны исключительно медперсоналом, который обладает должными навыками;
- для прививки используются одноразовые шприцы за исключением случаев, когда вакцина поставляется производителем в индивидуальных шприц-тюбиках.
Как видите, никаких особых требований к выбору места для укола с вакциной от гриппа нет. Сама процедура также не является сложной и с ней справится каждая медсестра. Так что бояться прививки не нужно – это крайне важный фактор защиты организма и профилактики гриппа, который необходим каждому.
Кто должен получить прививку от гриппа?
Всемирные рекомендации по вакцинации против гриппа согласно руководствам ACIP и ВОЗ говорят, что вакцинирован должен быть каждый человек. В России нет обязательных прививок от гриппа для всех групп населения — это рекомендуемая вакцинация. Детям прививки делают только с согласия родителей.
Заразиться вирусом гриппа может каждый, но группы риска — дети, пожилые люди и люди, страдающие хроническими заболеваниями — они особенно уязвимы к заболеванию, а также к серьезным осложнениям после гриппа.
- Хронически больные дети (старше 6 месяцев) и взрослые, особенно страдающие дыхательной недостаточностью, бронхиальной астмой, хронической обструктивной болезнью легких, сердечно-сосудистой недостаточностью, ишемической болезнью сердца (особенно после инфаркта миокарда), почечной недостаточностью, рецидивирующим нефротическим синдромом, заболеваниями печени, нарушениями обмена веществ, в том числе диабетом, неврологическими заболеваниями и нарушениями развития нервной системы;
- Лица с пониженным иммунитетом, включая пациентов после трансплантации органов или тканей и пациентов с гематологическими злокачественными новообразованиями;
- Дети из групп риска от 6 месяцев до 18 лет, особенно ВИЧ-инфицированные, с иммуногематологическими заболеваниями, включая идиопатическую тромбоцитопению, острый лейкоз, лимфому, врожденный сфероцитоз, врожденную асплению, дисфункцию селезенки, после спленэктомии, с первичными дефектами иммунитет, после иммуносупрессивного лечения, после трансплантации костного мозга, до трансплантации или после трансплантации внутренних органов;
- Дети с врожденным пороком сердца, особенно цианозом, с сердечной недостаточностью, с легочной гипертензией;
- Женщины, которые беременны или планируют забеременеть.
Здоровые дети от 6 месяцев до 18 лет (с особым вниманием нужно подойти к детям от 6 до 60 месяцев);
Лица старше 55 лет;
Лица, имеющие тесные профессиональные или семейные контакты с детьми в возрасте до 6 месяцев, а также с пожилыми или хронически больными;
Медицинские работники (медицинский персонал, независимо от специализации, и административный персонал);
Работники школ, торговли, транспортной сферы;
Жители домов престарелых и других учреждений, обеспечивающих круглосуточный уход за людьми с ограниченными возможностями, хронически больными или пожилыми людьми, а также организации, предоставляющие паллиативный, хосписный и долгосрочный уход терапевтической реабилитации, лечение наркомании, психиатрическую помощь и санаторно-курортное лечение.
Какую вакцину выбрать
C точки зрения доказательной медицины «все йогурты одинаково полезны». Все вакцины прошли клинические испытания на российской популяции, показали свою эффективность, безопасность, все выпускаются на сертифицированном производстве, все доставляются с соблюдением холодовой цепи – но Сибмама не была бы Сибмамой, если бы на форуме не бурлили страсти по поводу выбора прививки.
Отечественная вакцина vs импортная
У нас сложилась традиция не доверять в целом отечественным производителям лекарств, хотя импортозамещение не оставляет выбора. Но число вакцинированных именно отечественными вакцинами каждый год растет, и количество постпрививочных осложнений остается на прежнем уровне, а заболеваемость, напротив, падает.
Впервые за последние 5 лет в 21 субъекте РФ в сезоне 2018/19 не был превышен эпидемический порог по гриппу, что наводит на мысль об эффективности всех прививок.
Дозировка 15 мкг антигена vs 5 мкг
«Вакцина разбавленная! ‒ возмущаются граждане, комментируя предложение поликлиник прививаться Совигриппом, ‒ нам не докладывают антигенов!»
Скажем честно, каких-то сравнительных исследований у отечественных вакцин с низким содержанием антигенов с другими вакцинами импортного или местного производства нет. Только набраны данные в рамках массовой вакцинации с использованием одной-двух российских вакцин. Данные об иммуногенности и сероконверсии (способности вызывать иммунный ответ, стимулируя выработку антител, которые определяют в сыворотке крови) следующие:
Полиоксидоний и Ко — иммуномодуляторы как адъюванты vs безадъвантные вакцины
Адъювант это вещество, не дающее частицам вакцины «слипаться» и усиливающее иммунный ответ на прививку. Белковые структуры часто образуют в растворе взвесь «хлопьями» из-за особенностей строения. Чтобы этого избежать, в первые жидкие вакцины длительного хранения добавляли соли тяжелых металлов, потом перешли на соли алюминия.
Альтернатива механическим носителям ‒ частицам металлов и коллоидным растворам солей ‒ группы веществ, которые, благодаря строению или биологической активности, могут дополнительно стимулировать иммунный ответ. Такие вакцины дают больше антител после постановки прививки.
ВОЗ не запрещает, но и не агитирует за добавление адъювантов, так как это усложняет наблюдение за поствакцинальными осложнениями: нельзя объективно оценить безопасность каждого отдельного компонента. Есть мнение, что повышенная иммуногенность может провоцировать развитие редких аутоиммунных осложнений. В частности синдрома Гиена-Барре ‒ аутоиммунного энцефалита с частотой 1:500000 вакцинированных. Простая математика – вдруг ВОЗ привьет все 8 млрд человек и окажется, что около 2000 из них заболеют аутоиммунным энцефалитом.
Кроме того у нас есть своя особая, в силу изоляции, история создания лекарственных препаратов – за разработку одного из первых иммуномодуляторов была получена Сталинская премия. За десятилетия накоплены данные об их безопасности и эффективности, но международных сравнительных исследований нет, и это вызывает у скептиков вопросы.
Привитые vs непривитые
Ни одна прививка не даст 100% гарантии, что вы не заболеете. Международные исследования показывают, что ответ на вакцинацию не очень высок, в идеальных условиях только 85-70% вакцинированных наработают достаточный защитный титр. Но смертность от осложнений гриппа среди вакцинированных и все-таки заболевших снижается до минимальных величин.
Выбор вакцин для прививки
 Сейчас поликлиники напоминают аптеки, в которых много различных препаратов одного вида, а при необходимости по желанию клиента можно заказать другие. Как не заблудиться в этом изобилии вакцин для прививок от гриппа? Самый простой выход — это проконсультироваться со специалистом о том, какая из вакцин лучше переносится. Как уже было сказано, есть несколько вариантов защиты. Какая вакцина от гриппа лучше? Все они формируют иммунную защиту от болезни. Выбирать нужно исходя из того есть ли у вас аллергия на куриный белок или уже была реакция на компоненты какого-то препарата.
Сейчас поликлиники напоминают аптеки, в которых много различных препаратов одного вида, а при необходимости по желанию клиента можно заказать другие. Как не заблудиться в этом изобилии вакцин для прививок от гриппа? Самый простой выход — это проконсультироваться со специалистом о том, какая из вакцин лучше переносится. Как уже было сказано, есть несколько вариантов защиты. Какая вакцина от гриппа лучше? Все они формируют иммунную защиту от болезни. Выбирать нужно исходя из того есть ли у вас аллергия на куриный белок или уже была реакция на компоненты какого-то препарата.
- Живые содержат ослабленный вирус гриппа: «Вакцина гриппозная аллантоисная живая» (Россия), её детям назначают только после трёх лет. Она эффективна, в неё входит защита сразу от трёх штаммов вируса.
- Цельновирионные вакцины: «Грипповак» (Россия), её нельзя назначать детям до 7 лет и тому, у кого есть аллергия на куриный белок и антибиотики аминогликозиды.
- К расщеплённым вакцинам относятся «Ваксигрип» (Франция), «Бегривак» (Германия), «Флюарикс» (Англия), в них отсутствует куриный белок, что хорошо для людей с аллергией на него.
- Субъединичные вакцины: «Инфлювак» (Голландия), «Гриппол» и «Гриппол Плюс» (Россия).
В большинстве случаев непереносимость препарата обусловлена нарушением правил вакцинации и поведения самого человека. В идеальных условиях все вакцины переносятся неплохо.
Нужна ли прививка от гриппа? Да нужна, особенно тем категориям населения, которые входят в группу риска. Вакцинация важна для тех, кто не хочет находиться долго на больничном. Как справится с последствиями прививки от гриппа? Лучше всего не допустить их, о чём нужно побеспокоиться заранее, пообщавшись с лечащим врачом.
Почему это важно?
- Не все взрослые были привиты в детстве.
- Многие инфекционные заболевания у взрослых протекают тяжелее — например, ветряная оспа приводит к бактериальным инфекциям кожи, развитию ветряночного энцефалита и пневмонии [].
- С возрастом иммунитет, полученный от прививок в детстве, снижается — так, от дифтерии, коклюша и столбняка нужно прививаться каждые десять лет [].
- Для женщин детородного возраста особенно опасна краснуха — инфицирование во время беременности может привести к множественным порокам развития плода []. Поэтому прививаться нужно заранее [].
- В путешествиях можно столкнуться с необычными заболеваниями, [] например, в Сибири, Китае и Монголии распространен клещевой энцефалит, защитить от которого может только вакцина [].
- За последние десятилетия появились новые вакцины против таких инфекционных заболеваний, как вирусный гепатит B, менингококковая, пневмококковая инфекция, которых не было в то время, когда современные взрослые были детьми, то есть возможности защититься стали шире.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
Что вызывает синдром Гийена-Барре
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям
Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Факт!
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.