Краснуха у детей симптомы и лечение, инкубационный период
Содержание:
Лечение краснухи
Лечение краснухи у ребенка является комплексным, оно подразумевает выполнение нескольких основных направлений терапевтических мероприятий, к которым относятся:
- Противовирусное лечение, направленное на подавление репликации вируса возбудителя краснухи, а также его постепенное уничтожение. Оно назначается при тяжелом течении приобретенной краснухи или на фоне врожденного инфекционного процесса. Обычно для этого используются лекарственные средства фармакологической группы интерфероны. Дозировку и длительность применения препаратов врач определяет индивидуально.
- Борьба с лихорадкой, которая проводится при помощи нестероидных жаропонижающих препаратов (Парацетамол, Ибупрофен).
- Симптоматическое лечение возможных неврологических осложнений при помощи препаратов различных фармакологических групп (средства, влияющие на метаболизм нервных клеток, нейропротекторы).
- Снижение выраженности интоксикации и улучшение самочувствия ребенка для чего назначается обильное питье, диета с достаточным поступлением витаминов, минералов и растительной клетчатки.
- Так как сыпь при краснухе не сопровождается нарушением целостности верхнего слоя кожных покровов, то специальный уход и локальные терапевтические мероприятия обычно не требуются.
Длительность терапии определяется снижением выраженности клинической симптоматики инфекционного процесса, а также улучшением состояния ребенка. Выявлением, диагностикой и лечением краснухи у детей занимается врач детский инфекционист и невролог в случае развития неврологических осложнений.
Народные средства
Востребованными методами народного лечения являются:
- Смазывание сыпи. Высыпания на теле вызывают у малыша зуд. Устранить такую реакцию позволяет смазывание проблемных мест раствором соды (крепким). Рекомендуется подержать его на поверхности кожи минут 10. Благоприятный эффект принесет слабый раствор марганца. Смоченную салфетку следует наложить на зудящую область также минут на 10.
- Стимуляция иммунитета. Повысить жизненный тонус и защитные функции позволяют витаминные чаи из черной смородины, шиповника, брусники.
- Обогащение витаминами детского организма. Малышу полезны настой шиповника, земляники, черной смородины. В рацион питания следует ввести петрушку, зеленый лук, укроп.
- Устранение отечности лимфоузлов. Лечить данное состояние поможет охлаждающий компресс. Используйте домашний творог. Он обладает прекрасными противовоспалительными свойствами. На марлю выложите творог слоем в 1 см. Такой компресс зафиксируйте у малыша на шее. Оставьте на всю ночь.
- Борьба с температурой. Можно использовать старинное средство. На голени крохи при повышенной температуре наложите влажную прохладную ткань.
Краснуха – мероприятия в очаге инфекции
При первых признаках болезни, особенно если это сыпь, ребенок изолируется от остальных детей. На контактных по группе карантин не накладывается, но за контактными детьми и за не болевшими краснухой сотрудниками в течение 21 дня устанавливается мед.наблюдение.
В помещении проводится влажная уборка, после чего включается УФО-облучатель. Детям рекомендуется побольше быть на прогулках.
Если это первый случай болезни в коллективе, то в первые 72 часа с профилактической целью делают прививки краснушной вакциной в возрасте от 12 месяцев до 25 лет включительно всем, кто раньше не болел краснухой и не был против нее привит, у кого только одна прививка против краснухи. Прививкам подлежат и те, кто не знает болел ли он этой инфекцией раньше и был ли он привит против нее.
С беременными поступают следующим образом. Женщину изолируют от заболевшего на 10 дней, это может быть переезд в другую квартиру ее или ребенка (например, к родственникам). Если это сотрудник детского учреждения, то решается вопрос о переводе ее на другую работу.
У беременной необходимо исследовать кровь на ИФА на иммуноглобулины IgM и IgG. Кровь забирают дважды: в первые дни после контакта, но не позже 10-го дня, и вторая — через 2 недели.
В ответ на любую острую инфекцию организм вырабатывает IgM, которые довольно быстро исчезают. За долговременный иммунитет отвечают IgG. При краснухе: IgM появляются через 1-2 недели после высыпаний и сохраняются в крови до 3 месяцев. IgG появляются вслед за IgM и сохраняются на протяжении всей жизни.
Если заражение краснухой произошло в первом триместре, решается вопрос о прерывании беременности по медицинским показаниям.
Диета при краснухе
Во время течения болезни ребенку нужно обеспечить правильное питание, наполненное различными витаминами и обильное питье чистой воды.
Рекомендуется делать особый упор на продукты, богатые:
- витамином С для повышения иммунитета – капуста, цитрусовые, брокколи, болгарский перец, шиповник, клубника, шпинат;
- витамином Р в виде зеленого чая, вишни, винограда, свежей зелени, гречки;
- молочные продукты, особенно кисломолочные, являются прекрасным вариантом рациона.
Примечание! Следует ограничить употребление сладостей, выпечки, жареной пищи, копченостей и мясных изделий.
Первые признаки
1Проникнув в организм вирус постепенно распространяется на лимфоузлы и другие части тела. Организм начинает ослабевать, что проявляется усталостью, сонливостью, вялостью, апатией.
2В продромальный период добавляются катаральные явления в виде боли в горле, заложенности носа, конъюнктивита. У пациента может незначительно подняться температура. Все эти признаки могут ошибочно указывать на простуду.
3Когда вирус размножается увеличиваются лимфоузлы за ушными раковинами. Пальпация болезненна, отмечается отечность и припухлость.
4Период высыпаний сопровождается появлением красных пятнышек по всему телу. Сначала они поражают лицо, голову, шею, потом приходит очередь спины, ягодиц, конечностей.
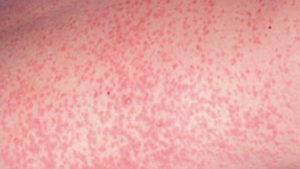
Распространение сыпи
Особенностью сыпи при краснухе можно назвать то, что пятна:
- Не возвышаются над кожным покровом.
- Имеют форму круга.
- При надавливании бледнеют, затем снова приобретают прежний окрас.
- Не зудят.
- Не сливаются.
- Имеют размер 5-10 мм.
- Появляются на теле сверху вниз.
- Исчезают через 3-4 дня.
- Никогда не поражают ступни и ладони.
Особенность сыпи
Что такое краснуха?
Краснуха, также называемая третья болезнь — это инфекционное заболевание, вызываемое вирусом.
Встречается преимущественно в детском возрасте, как корь или свинка.
Краснуха считается наиболее часто встречающийся инфекционной болезнью среди детей. Появилось название благодаря красноватой сыпи на теле. Возникает чаще всего, в результате несвоевременного привития.
У перенёсшего краснуху ребенка, развивается устойчивый иммунитет, который исключает повторное инфицирование. Но если заражение прошло стороной в детстве, то существует риск подхватить вирус уже в зрелом возрасте. И если дети почти не ощущают её воздействие, со взрослыми больными все гораздо труднее, так как этой патологии сопутствуют неприятные последствия и осложнения.
Возбудитель краснухи
Возбудители заболевания — вирусные инфекции рода Rubivirus активизируются весной и летом, когда малыши выходят играть на улицу, ездят в транспорте и в общественных местах с родителями. Именно тогда, педиатры чаще всего сталкиваются с инфицированными больными.
Этот вирус плохо переносит условия внешней среды и погибает под действием:
- ультрафиолетовых излучений;
- высоких температур;
- многообразных средств дезинфекции.
А при понижении температуры вирусные микроорганизмы, наоборот, чувствуют себя прекрасно.
После исчезновения сыпи ребенок заразен еще около недели, так как выделение вируса краснухи через носоглотку продолжается. Вирус распространяется не только при чихании и кашле, но и в результате непосредственного контакта. В отдельных ситуациях инфицирование возможно через кожные покровы с повреждённым верхним слоем.
Отличие сыпи при краснухе и других болезнях
- При аллергии сыпь неоднородная, часто сопровождается зудом. Характер высыпаний при краснухе иной, причем они не чешутся. Увеличение лимфатических узлов, интоксикация, катаральные явления присущи краснухе и не встречаются при аллергических дерматитах.
- Краснуха и ветрянка отличаются характером высыпаний – при ветряной оспе они везикулезные, а при краснухе – розеолезные или пятнистые. Во время ветрянки сыпь можно обнаружить на волосистой части головы, при краснухе этого нет. Сыпь при краснухе не чешется, при ветряной оспе возникает сильный зуд. При ветряной оспе не увеличиваются лимфатические узлы, что характерно для краснухи. Иногда у многих родителей возникает вопрос, может ли ребенок, болевший краснухой, заразиться ветрянкой. Дело в том, что и одно, и другое заболевание вызывает вирус, но они абсолютно разные — возбудителем ветрянки является ДНК-содержащий вирус, а краснуху вызывает вирус, который содержит РНК. Поэтому если была краснуха, ветрянкой после этого тоже можно заразиться. Существует мнение, что краснуха и ветрянка – это одно и то же, но это две абсолютно разные патологии.
- Общими симптомами краснухи и скарлатины являются сыпь и интоксикация. Характер сыпи иной при этих болезнях: сыпь при скарлатине мелкоточечная, возникает на красном фоне кожи, при краснухе фон кожи не меняется и сыпь розеолезная или пятнистая. Но при краснухе увеличиваются лимфоузлы, чего нет при скарлатине. Такие симптомы, как белый дермографизм, тонзиллит, малиновый язык характерны для скарлатины, но не бывают при краснухе.
- Корь и краснуха – общее при этом сыпь. При краснухе сыпь – это первый симптом, а корь начинается с выраженных катаральных явлений, сыпь же возникает после этого. Характер сыпи при этих инфекциях разный: при кори она макуло-папулезная, а при краснухе – мелкопятнистая, розеолезная или розеоло-папулезная. Высыпания при краснухе появляются на 1-3 день болезни, сразу распространяется по всему телу, при кори – на 3-4, в первые сутки охватывает только лицо и шею, на другие части тела распространяется поэтапно. О том, что у пациента корь, свидетельствует выраженный интоксикационный синдром (повышение температуры до 38,5-39 градусов, мышечные боли, общая слабость), при краснухе интоксикация выражена умеренно. При краснухе увеличиваются лимфоузлы, при кори этого нет. Светобоязнь присуща кори и не бывает при краснухе.
- Ложная краснуха или розовая розеола. Многие родители считают, что это то же самое, что и краснуха. Высыпания при этих болезнях аналогичны, но возбудитель псевдокраснухи – вирус герпеса. В данном случае интоксикационный синдром выражен максимально, чего нет при краснухе. Увеличения лимфоузлов при ложной краснухе нет.
Осложнения
Негативные последствия встречаются редко, преимущественно при тяжелом течении патологии. Главными осложнениями выступают:
- Присоединение вторичной инфекции, из-за чего развивается пневмония, отит, ангина, бронхит.
- Энцефалит, серозный менингит. Проявляется воспалением оболочек мозга, появляется через неделю от начала болезни.
- Тромбоцитопеническая пурпура. При этой патологии количество тромбоцитов резко снижается, что повышает риск кровотечений.
- Ревматоидный артрит.
- Пиелонефрит.
- Миокардит.
Если краснуха передается от матери, то вместе с ней могут наблюдаться врожденные пороки развития. Сюда относят глухоту, диабет, болезни костной системы, глаз, энцефалит, менингит, пневмонию, пороки сердца, тромбоцитопеническую пурпуру. У некоторых пациентов отмечается гепатолиенальный синдром, когда печень и селезенка увеличены в размерах.
Возможные осложнения при врожденной форме патологии
Методы лечения краснухи у ребенка
У детей краснуха обычно протекает нетяжело, и требует общих подходов к лечению, аналогичных таковым при ОРВИ:
- Показан постельный режим на время лихорадки — и полупостельным режимом на время высыпаний.
- Также показана влажная уборка в помещении, где находится ребенок, с частым проветриванием и дезинфекцией.
- Малышу показана еда по аппетиту и обильное теплое питье, витаминизированные блюда и напитки — понемногу, но часто.
- Антибиотики и противовирусные препараты при краснухе не назначаются, они не показаны для лечения. Применяют симптоматические препараты – жаропонижающие при высокой температуре, комплексы витаминов в виде аскорутина, витаминов группы В или витамин С, применение антигистаминных средств в возрастной дозировке, препараты для облегчения боли в горле и устранения заложенности, нормализации носового дыхания местно.
Основные отличия
Различать две инфекции проще, если они имеют типичное течение. При атипичных формах разница между ними может быть незначительной. При наслоении микробной инфекции клиническая картина дополняется новыми симптомами, которые также затрудняют постановку диагноза.
Сравнительная таблица «Чем отличается корь от краснухи»:
| Параметр | Корь | Краснуха |
|---|---|---|
| Инфекционный агент | Парамиксовирус | Рубивирус |
| Источник заражения | Заболевший | Больной человек |
| Пути заражения | Воздушно-капельный | Распространение по воздуху, реже через кровь, в частности от матери плоду |
| Инкубационный период | 1–2 недели, реже до 17 дней, после иммунопрофилактики — 3 недели | 18-23 дня |
| Начальная стадия болезни | Развивается остро, с лихорадкой до 38–39°C, имеются симптомы интоксикации, надоедливый непродуктивный кашель, ринит, воспаление конъюнктивы | Возможен продромальный период от пары часов до пары суток, который проявляется слабо выраженной интоксикацией и катаральными явлениями, затем появляется сыпь, характерен лимфаденит |
| Разгар болезни | Усиливаются проявления интоксикации и катарального воспаления, температура будет держаться в пределах фебрильных показателей, выражен конъюнктивит, насморк и кашель, слизистые внутренней поверхности рта отечные, видны пятна Бельского – Филатова – Коплика (маленькие беловатые точки с красной окантовкой), десны покрыты серовато-белым налетом, лицо одутловатое, веки опухшие, наблюдаются слезотечение и светобоязнь | С первого дня болезни на коже проступает характерная сыпь, воспаление глаз и носоглотки бывает не всегда и длится пару дней, типичным признаком инфекции является полиаденит |
| Отличия сыпи | На 4–5-е сутки появляется сыпь, начинаясь с ушей и лица, затем спускаясь ниже, имеющая вид пятен, которые растут, сливаются и формируют пятнисто-папулезную экзантему; в такой же последовательности проходит пигментация, поэтому можно наблюдать бледные элементы сыпи на лице и яркие высыпания на конечностях | Сыпь, как правило, мелкопятнистая, неяркая, не склонная к слиянию, появляется одномоментно на разных участках тела, преимущественно локализуется на лице и разгибательных поверхностях, но может быть полиморфной и многовариантной |
| Стадия выздоровления | Если течение болезни гладкое, все элементы сыпи перерождаются в пигментные участки и бесследно исчезают, общее самочувствие улучшается | Сыпь исчезает бесследно на 4-е сутки после начала высыпания при гладком течении болезни |
| Классификация болезни | Подразделяют по тяжести, по типичности, по течению | Такая же, как при кори |
| Возможные осложнения | Обусловленные непосредственно патогенным действием вируса и вызванные вторичной микробной флорой | Осложнения возникают редко, представляют опасность энцефалит и менингит |
| Как лечить | Устранять симптомы | Лечение симптоматическое |
| Профилактика | Обязательная вакцинация (прививка внесена в национальный прививочный календарь), применение иммуноглобулина тем, кто имел контакт с источником инфекции и не имеет специфических антител | Вакцинация, пассивная иммунизация, выявление больных, их лечение и изоляция, мероприятия с контактными, обследование беременных женщин на этапе планирования беременности и во время нее |
| Иммунитет | После двух доз вакцины или перенесенной инфекции появляется стойкий иммунитет | После прививок или перенесенного заболевания, у человека будет длительный иммунитет |
| Прогноз | При типичной форме заболевания — благоприятный | При типичной приобретенной форме — благоприятный, при врожденной краснухе — неблагоприятный |
Особое внимание уделяется предупреждению инфицирования беременных женщин вирусом краснухи. Когда гинеколог начинает оформлять индивидуальную карту роженицы, он вносит туда результат анализа крови на наличие антител к возбудителю
Если иммунный ответ положительный, то будущему малышу ничего не угрожает.
При отсутствии у матери иммунитета зародыш находится в опасности на протяжении всего периода вынашивания. Однако после 4-го месяца беременности риск развития пороков снижается. Врожденная краснуха отличается по многим параметрам от приобретенной формы заболевания и требует особого подхода.
Пути передачи вируса краснухи
Выделяют врожденную и приобретенную формы заболевания.
На сегодняшний день среди детей распространена приобретенная форма заболевания.
Существует несколько путей передачи приобретенной формы краснухи:
- попадание вирусной бактерии на слизистые оболочки рта и дыхательных путей;
- возбудитель способен локализоваться в глотке и лимфоузлах, расположившихся в шейной и затылочной областях;
- распространиться по кровеносной системе всего организма ребенка.
Параллельно с ходом заболевания активизируется иммунитет и возникает процесс выработки антител.
Врожденная форма краснухи встречается очень редко, передается вирус от матери ребенку во время беременности, является тяжелой формой заболеваний, в редких случаях приводит к гибели плода.
Особенности проявлений сыпи у грудничка и новорожденного ребенка
У малышей до года краснушная инфекция имеет ряд особенностей проявления болезни. В подавляющем большинстве случаев заболевание протекает в типичной классической форме. При таком варианте обязательно образуется сыпь. Малыши болеют сравнительно легко. С момента разрешения сыпи они чувствуют себя гораздо лучше и быстро выздоравливают.
У деток с ослабленным иммунитетом или хроническими заболеваниями краснуха не всегда протекает по типичному варианту. Примерно в 10-15% случаев сыпь не образуется
При таком варианте мамы обязательно должны обратить внимание на наличие увеличенных лимфатических узлов
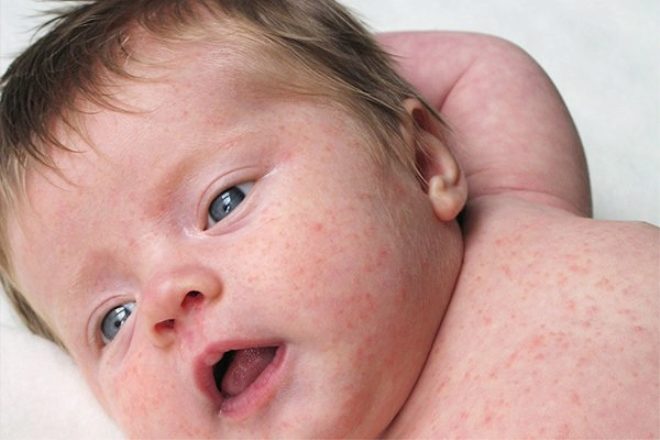
Скорее всего, чтобы поставить правильный диагноз, доктор назначит дополнительные анализы крови. С помощью таких тестов можно обнаружить специфические антитела, которые начинают вырабатываться во время болезни.
У малышей, которые заразились от мамы еще внутриутробно, после рождения также могут присутствовать признаки краснушной инфекции. Такой ребенок является заразным в течение нескольких месяцев. Новорожденные детки с врожденной краснушной инфекцией значительно отстают в развитии от своих сверстников и имеют множество хронических заболеваний.


Если мамочка не имеет прививок от краснухи и не болела ранее, но заболевает во время лактации, она легко может передать инфекцию своему малышу. Вирус краснухи очень быстро проникает в грудное молоко. Ребенок заражается от мамы и через три недели заболевает. У новорожденных и малышей в первый год жизни краснуха может протекать достаточно тяжело.
У детей значительно повышается температура тела, ухудшается самочувствие. Малыши отказываются от грудных кормлений, плачут. Многие детки становятся более сонливыми. Сыпь у появляется быстро и стремительно распространяется по всему телу.
У малышей с более нежной кожей очаги высыпаний даже могут сливаться в крупные конгломераты. Это является нехарактерным признаком краснухи, но довольно часто встречается у малышей в первый год жизни.
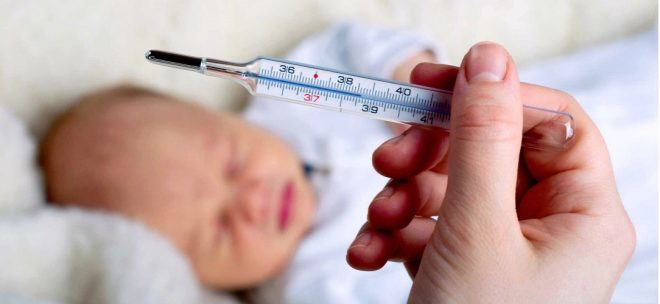
У новорожденного ребенка из-за слабого иммунитета риск развития осложнений возрастает в несколько раз. Чтобы предотвратить возможные неблагоприятные последствия, малыша вместе с мамой госпитализируют и осуществляют необходимое лечение.
Сыпь является основным и классическим проявлением краснухи
Важно помнить, что не во всех случаях возникновение кожных проявлений говорит о наличии краснушной инфекции. Только проведение дифференциальной диагностики может помочь в постановке точного и правильного диагноза
Подробнее о краснухе — в следующем видео.
Эпидемиология
Возбудителем инфекции является вирус, который довольно не устойчив во внешней среде, быстро погибает под влиянием ультрафиолетовых лучей.
Заболевание считается высоко контагиозным, так как вирус легко передается воздушно-капельным путем в пределах одного детского коллектива или семьи. Можно заразиться и контактным путем, например, через игрушки. Источником инфекции являются больные в острой фазе болезни или больные стертой формой.
Заразный период начинается с конца инкубационного периода и еще 2-5 дней после появления высыпаний. Поскольку заболевание у детей протекает в легкой или субклинической (стертой) форме, последние особенно опасны в эпидемиологическом плане. Заражение в закрытых коллективах порой доходит до 100%.
Врачи считают, что на одного ребенка с явными признаками инфекции приходится двое детей со стертой формой болезни. Если к этому присоединить скученность детских коллективов, недобросоветность некоторых родителей, приводящих больного ребенка в детский сад, тогда становится понятным появление вспышек краснухи.
У некоторых детей вирус продолжает оставаться в организме довольно длительное время (до 2-х лет). Такие дети становятся источником заражения для более старших детей и взрослых, в том числе беременных, не болевших ранее краснухой и не привитых против нее.
Особенно опасно заражение краснухой беременных женщин, так как возбудитель передается через плацентарный барьер и крайне негативно влияет на развитие плода, вызывая различные аномалии развития и уродства.
Дети до 6-месяного возраста заражаются и болеют краснухой редко в виду того, что они имеют иммунитет, унаследованный от матери, болевшей краснухой.
После перенесенного заболевания остается пожизненный иммунитет.
Возможные осложнения коревой краснухи
То, как проявляется краснуха у детей, совершенно не вызывает опасений и обусловлено в большинстве случаев простой не очень яркой сыпью. Но что касается возможных осложнений данного заболевания, то они могут быть куда более серьезными.
Одним из таких осложнений может стать энцефалит краснушного типа. Это по своему существу является воспалением головного мозга, которое может встречаться достаточно часто, если диагностика симптомов и лечение краснухи у детей были некорректными.
Что касается остальных проявлений, то это в своем большинстве осложнения, связанные с воспалением суставов, легочными патологиями, или проблемы с мочепочечной системой. Очень часто диагностируются воспалительные процессы ЛОР органов (отиты, синуситы и прочие).
Если рассматривать заражение краснухой у женщины во время беременности, то в том случае, если инфицирование случилось в первом триместре, то здесь с точностью 90% ребенок будет иметь разнообразные патологии каких-либо органов.
Очень часто у эмбриона происходит поражение зрительных органов или развиваются пороки сердечной системы. В некоторых случаях, после того, как мать перенесла краснуху во время беременности, данная патология может проявиться у ребенка через некоторое время после родов в виде достаточно стойкой глухоты.
Вакцинация
Впервые, если отсутствуют противопоказания, вакцина состоит из трех компонентов – она проводится против краснухи, кори, паротитов. В принципе, после года прививки могут быть осуществлены в любой возрастной категории малыша. Повторная ревакцинация рекомендуется к проведению для деток, особенно для девочек в 12 лет и до 14 лет.
Прививки от краснухи проводятся дважды в комплексе с другими вакцинами. В 1 год делается плановая прививка КПК (корь, паротит, краснуха), затем в 6 лет показана ревакцинация. Используется живая, но ослабленная вакцина краснухи. В большинстве случаев легко переносится, вакцинация проходит без осложнений. Иногда бывают реакции:
- невысокая температура;
- легкое недомогание;
- увеличение лимфоузлов;
- покраснение, отечность, болевые ощущения в месте укола.
Педиатры обращают внимание, как важно прививать девочек, чтобы в будущем снизить риск инфицирования во время беременности. Какие могут быть последствия, если плод был поражен вирусом краснухи?
- Гибель инфицированного плода.
- Пороки сердца, костной системы.
- Нарушения зрения и слуха, иногда полная слепота и глухота.
- Нарушения в обмене веществ.
- Проблемы с речью, нарушения центральной нервной системы.
- Гидроцефалия, или водянка головного мозга.
- Отставание в интеллектуальном и физическом развитии.
Примерно 20% детей, инфицированных вирусом краснухи во время внутриутробного развития, умирают в младенчестве. Краснуха у ребенка чаще встречается в период от 2 до 10 лет. Чем старше ребенок, тем сложнее переносится инфекция. Лечение краснухи проводится по той же схеме, что и ОРВИ. Самое надежное средство профилактики — вакцинация.
Прививка в возрасте 1 год
Особенности проявления краснухи у деток годовалого возраста знают не все мамы и папы, это и выступает в качестве наиболее частой причины путаницы и неверного лечения. Главная обязанность родителей заключается в отслеживании динамики сыпи по количеству, размерным характеристикам и внешнему виду. На первых порах у годовалых деток недуг похож на диатез и прочие кожные заболевания, поскольку симптомы не имеют яркой выраженности.
Поэтому важно диагностировать вовремя и принять профилактические меры в направлении осложнений, призванных затрагивать внутренние органы. Оценить общее состояние заболевшего годовалого ребенка можно посредством нескольких факторов
- Инфекция проявляется в 1 год жизни, если не была сделана прививка.
- Риск заболеваемости особенно часто проявляется зимой и весной.
- При выявлении среди контактов малыша зараженных лиц.
- Неустойчивые лица – это дети между 1-м и 4-мя годами жизни.
- При наличии опасности врожденной инфекции.
Краснуха у детей, предполагает несколько трудностей диагностики, что связано с заражением в инкубационном периоде, длящемся до 21 дня. Уже со второго дня поражения больным человеком происходит активное поступление вирусного штамма в среду.
Могут наблюдаться побочные эффекты в виде повышения температуры тела и общего недомогания, от родителей требуется максимальная концентрация внимания на состоянии здоровья ребенка.
Прививка в возрасте 6 лет
Проявления последствий прививки у деток 6 лет те же, что и у годовалых малышей – температура и сыпь. Врач, назначающий вакцину, должен владеть информацией об индивидуальных особенностях организма шестилетнего ребенка, чтобы не возникло осложнений и побочных эффектов.
Прививки делаются преимущественно детям. Это связано с существованием когда-то времен, когда поражающий недуг стоят на третьем месте по частоте встречаемости среди деток. Но с момента изобретения вакцины ситуация приняла иной оборот.
- Длительность инкубационного времени – 24 дня, в течение этого времени может происходить выделение вируса, и опасность для окружения налицо.
- Риск заражения значительно повышается в детском коллективе, и это провоцирует опасность для других самых малых жителей планеты.
- Если ребенок заболел краснухой, усугубляется ситуация с симптоматикой данного явления, поскольку есть множество осложнений и последствий.
- При отсутствии прививок до 6 лет, есть большая вероятность сложностей прогрессирующего характера, сопровождающихся летальным исходом.