Хронический колит: причины, симптомы и методы лечения
Содержание:
Диета при обострении хронического колита кишечника
На первом этапе обострения (проявляется кровавой диареей) принимается, главным образом, жидкость, предпочтение отдается минеральной воде.
Она должна быть негазированной, т.к. пузырьки углекислого газа вызывают раздражение желудка. Минеральное содержание можно найти на этикетке бутылки.
Огромное значение имеет правильная температура напитка: он не должен быть слишком горячим (поддерживает воспаление) или холодным (раздражает кишечник).
Подходит также черный или фруктовый чай (не очень крепкий), но он, в основном, переносится хуже, чем минеральная вода.
Поскольку воспаление вызывает значительное истощение энергетических запасов организма, необходимо обеспечить человеку восполнение калорий, витаминов и минералов.
Для этих целей подходят супы, особенно мясной бульон, который богат минеральными веществами (в идеале — из говядины, но ни в коем случае не из бульонного кубика).
Хороши супы, приготовленные на овощном бульоне (морковь, петрушка, сельдерей) с рисом. Супы могут быть несколько более солеными.
Во-первых, организм теряет большое количество соли при диарее, во-вторых, указанные блюда не обладают достаточно выразительным вкусом.
Совершенно непригодны бобовые супы (горох, фасоль), особенно с добавлением копченостей и раздражительных специй, как и первые блюда быстрого приготовления.
Фруктов в фазе обострения рекомендуется избегать, т.к. они вызывают чрезмерное брожение в кишечнике.
Обеспечить поступление витаминов можно путем употребления разбавленных фруктовых соков.
Магазинные концентрированные соки содержат большое количество консервантов, кроме того, они слишком кислые, поэтому их необходимо избегать
Хорошо переносятся продукты, изготовленные из измельченных и тушеных яблок.
Яблочное пюре или домашнее варенье с небольшим количеством имбиря и корицы помогает вернуть аппетит. Точно так же действуют бананы.
Овощи полезны, в особенности в виде бульона, в тушеном и вареном виде. Рекомендуется морковь, петрушка и сельдерей.
Бобовые и газообразующие овощи, такие как цветная и белокочанная капуста, трудно перевариваются, поэтому их предпочтительно избегать.
Из сырых овощей можно употреблять тертую морковь с добавлением лимона и сахара (по желанию).
Из мяса рекомендуется вареная говядина. Отдать предпочтение следует нежирному варианту.
Среди запрещенных продуктов:
- бобовые культуры;
- жирные сорта мяса;
- копчености.
Если рассматривать частоту приема пищи, то рекомендуется есть меньше, но чаще, т. е. применяются правила, аналогичные обычной рациональной диете.
Молочные продукты людьми с колитом не очень хорошо переносятся.
Однако опыт показывает, что они не подходят людям, у которых диарея или другие желудочно-кишечные проблемы после употребления молока или созданных на его основе продуктов возникали в течение длительного времени до начала недуга.
Некоторые больные хорошо переносят кисломолочные продукты, йогурты или пахту.
Без информации об индивидуальной реакции молочные продукты употреблять не следует.
Кроме того, непригодны все твердые сыры. Творог и мягкие виды продукта к употреблению рекомендуются.
Макаронные изделия тоже являются подходящими видами пищи для диареи, однако в нашей стране они не очень популярны ввиду ограниченного спектра возможностей приготовления.
Вначале они подаются сухими, позже — смешиваются со свежим сливочным маслом и посыпаются тертым сыром.
Из специй рекомендуется, в основном, тмин, который эффективен против боли в животе и вздутия.
Он имеет такой же эффект, как мята, которая используется в качестве чая.
После успокоения обострения, связанного с диареей и повышенной температурой, медленно и постепенно, в зависимости от состояния и толерантности конкретного пациента, следует переходить к нормальному питанию.
С одной стороны, человек не должен голодать долго, поскольку диета продлевает симптомы.
С другой — слишком быстрый переход к нормальному питанию часто плохо переносится и может привести к увеличению продолжительности болезни.
Диета в период ремиссии хронического колита
В период ремиссии человек может принимать нормальное, сбалансированное питание.
Пример меню при рецидиве заболевания:
- завтрак: фруктовый чай, мед, круассаны, яблочный мармелад;
- полдник: ванильный пудинг с печеньем;
- обед: суп, рис с вареной морковью и петрушкой, картофельное пюре, филе рыбы;
- полдник: банан;
- ужин: запеченные макароны с сыром, чай.
Частой ошибкой при хроническом колите считается безглютеновая диета, которая не является необходимой и полезной, она излишне ограничивает человека.
Причина микроскопического колита
Точная причина микроскопического колита неизвестна. В его развитии играют определенную роль в несколько факторов. Большинство ученых считают, что микроскопический колит является результатом аномальной реакции иммунной системы на бактерии, которые обычно живут в толстой кишке. Предполагают и другие причины, в том числе:
- аутоиммунное заболевание;
- применение лекарств;
- инфекции;
- генетический фактор;
- мальабсорбция желчных кислот.
Аутоиммунное заболевание
Иногда страдающие микроскопическим колитом также имеют аутоиммунные заболевания – расстройства, при которых иммунная система организма атакует собственные клетки и органы. Аутоиммунные заболевания, связанные с микроскопическим колитом, включают в себя:
- Целиакию. Это состояние, при котором люди не переносят глютен, потому что он повреждает слизистую оболочку тонкого кишечника и препятствует всасыванию питательных веществ. Глютен (клейковина) – это белок, содержащийся в пшенице, ржи и ячмене.
-
Заболевания щитовидной железы, такие как
- болезнь Хашимото – это форма хронического, или продолжительного, аутоиммунного воспаления щитовидной железы.
- Болезнь Грейвса – это заболевание, которое вызывает гипертиреоз, возникает, когда щитовидная железа вырабатывает больше гормонов, чем нужно организму.
- Ревматоидный артрит. Возникает, когда иммунная система атакует мембрану, выстилающую суставы, вызывает боль, отек, скованность и потерю функции в суставах.
- Псориаз. Это неинфекционное кожное заболевание, которое поражает преимущественно кожу. Пораженные участки утолщаются, становятся красными с шелушащимися, серебристо-белыми пятнами (бляшками).
Микроскопический колит
Применение лекарств
Точных доказательств, что препараты вызывают заболевание нет, однако, обнаружена связь между микроскопическим колитом и некоторыми лекарствами, к ним относятся:
- нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен и напроксен;
- лансопразол;
- акарбоза (Прандаза, Прекоза);
- ранитидин (Зантак);
- сертралин (Золофт);
- Тиклопидин (Тиклид).
Другие лекарства, связанные с микроскопическим колитом, включают в себя:
- карбамазепин;
- клозапин (Клозарил, Фазакло);
- декслансопразол (Капидекс, Дексилант);
- энтакапон (Комтан);
- эзомепразол (Нексиум);
- Флутамид;
- лизиноприл;
- омепразол;
- пантопразол;
- пароксетин (Паксил);
- рабепразол;
- симвастатин (Зокор);
- винорелбин.
Инфекции, вызывающие микроскопический колит
- Бактериальные. Некоторые заболевают микроскопическим колитом после заражения определенными патогенными бактериями. В основном к ним относятся: Clostridium difficile (клостридии), Yersinia enterocolitica (иерсинии), Campylobacter jejuni (кампилобактерии). Эти патогенные микроорганизмы вырабатывают токсины, которые раздражают слизистую оболочку толстой кишки и вызывают воспаление.
- Вирусные. Некоторые ученые считают, что вирусные инфекции, вызывающие воспаление в желудочно-кишечном тракте, принимают участие в возникновении микроскопического колита.
Генетический фактор
Некоторые ученые считают, что генетические факторы играют определенную роль в развитии микроскопического колита. Хотя исследователи до сих пор не нашли ген, уникальный для этой патологии, они связали десятки генов с другими типами воспалительных заболеваний кишечника.
В том числе:
- Болезнь Крона. Это заболевание, которое вызывает воспаление и раздражение любой части желудочно-кишечного тракта;
- Язвенный колит. Хроническое заболевание, вызывающее воспаление и язвы во внутренней оболочке толстой кишки.
Мальабсорбция желчных кислот
Мальабсорбция желчных кислот может быть причиной микроскопического колита. Мальабсорбция желчных кислот – это неспособность кишечника полностью реабсорбировать желчные кислоты – кислоты, вырабатываемые печенью для расщепления жиров. Желчные кислоты, попадающие в толстую кишку, могут привести к диарее.
Колоноскопия
Симптомы колита
Воспаление толстого отдела кишечника протекает неравномерно: периоды ремиссии сменяются резким обострением. Во время затишья трудно выделить специфические признаки заболевания, поскольку организм работает в нормальном режиме. А вот на стадии острого течения колита вполне ощутимы:
1. болезненность брюшной полости преимущественно внизу и по бокам живота. Характер боли бывает разным: и явные спазмы, и размытые притупленные приступы без конкретного очага. Боль чаще всего начинается после приема пищи и/или во время посещения туалета;
2. метеоризм;
3. специфическое урчание в животе, состояние волнообразных движений в кишечнике спустя пару часов после приема пищи;
4. нарушения в процессе опорожнения кишечника. В зависимости от типа хронического колита возникают или затяжные запоры, или частые смены диареи с затрудненной дефекацией;
5. частое возникновение в течения дня ложного желания сходить в туалет «по-большому»;
6. сохранение чувства наполненности кишечника даже после дефекации;
7. неоднородная структура фекалий, присутствие в них слизи и крови;
8. чрезвычайно неприятный запах кала;
9. кожные высыпания, в том числе развитие атопического дерматита;
10. общее ухудшение самочувствия, сопровождающееся потерей аппетита, снижением веса, быстрой утомляемостью.
Существуют дополнительные признаки хронического колита, если он инфекционной природы:
- субфебрильная температура тела порядка 37,5 градусов;
- острое начало заболевания, сопровождающееся сильной диареей (стул до 15 раз за день), частой рвотой, спазмами в животе.
Диагностирование патологии
Если игнорировать симптомы колита и не начинать полноценное лечение, интенсивность проявлений будет нарастать, а состояние здоровья человека усугубляться. Чтобы вовремя подтвердить подозрения и не запустить болезнь, обязательна консультация врача терапевта или гастроэнтеролога. Доктор проанализирует жалобы пациента, осмотрит его кожные покровы и язык, пальпирует и простучит пальцами живот. Такое первоначальное обследование позволяет поставить первичный диагноз и определить перечень необходимых анализов и исследований.
Хронический колит подтверждают:
- простой и биохимический анализ крови;
- общий анализ мочи;
- копрограмма;
- контрастное рентгенологическое обследование толстой кишки;
- колоноскопия (подробнее в статье Обзор видов колоноскопии и особенности исследования);
- УЗИ брюшины;
- ФГДС.
Только после получения всех результатов определяется конкретный тип заболевания и разрабатывается тактика лечения.

Лечебная тактика
Лечение хронического колита кишечника необходимо начинать при первых проявлениях болезни. Своевременная терапия предупреждает развитие осложнений и возникновение необратимых изменений. Как лечить хронический колит кишечника, подскажет лечащий врач, рекомендации которого необходимо строго соблюдать. Правильная терапевтическая тактика поможет достигнуть длительной ремиссии и улучшение общего состояния.
Для выздоровления в период обострения болезни проводят медикаментозное лечение хронического колита. Больного госпитализируют в стационар – гастроэнтерологию или терапию при отсутствии профильного отделения в больнице. Лечение начинают с назначения диетического питания. Без лечебного питания консервативная терапия будет недостаточно эффективной.
Консервативное лечение:
- противомикробные и антибактериальные препараты при инфекционной форме (Лоперамид, Фуразолидон, Тетрациклин);
- пробиотики для восстановления кишечной микрофлоры (Бификол, Аципол, Бифидумбактерин);
- спазмолитики для устранения спазмов и болевого синдрома (Дюспаталин, Но-шпа, Папаверина гидрохлорид);
- желчегонные средства при сопутствующем нарушении секреторной функции печени (Аллохол, Хофитол, сироп шиповника);
- ферменты при сопутствующем нарушении секреторной функции поджелудочной железы и тонкой кишки (Панзинорм, Мезим, Креон);
- вяжущие средства при колитах с поносами (внутрь – отвар плодов черемухи, шишек ольхи, корневищ лапчатки, клизмы – с ромашкой и протарголом);
- препараты для устранения метеоризма (Активированный уголь, Эспумизан, Смекта, настой перечной мяты);
- витаминотерапия для улучшения заживления тканей стенки кишки (никотиновая кислота, витамины группы В, Биомакс, Витрум).
Для лечения хронического колита с запорами назначают послабляющие лекарственные средства: Докузат, Сеннаде, Бисакодил. Рекомендуют лечебную гимнастику, массаж живота, лечебные клизмы для стимулирования перистальтики кишки.
Теперь мы расскажем, чем лечить хронический колит кишечника в домашних условиях и можно ли вылечить хронический колит народными средствами. При обострении заболевания необходимо обратиться к врачу для назначения медикаментозной терапии. После окончания курса лечения и достижения ремиссии, можно использовать народные средства.
Рецепты нетрадиционной медицины применяют для профилактики болезни и предупреждения обострения. При ярко выраженных симптомах хронического колита – лечение народными средствами будет недостаточно эффективно.
Народная терапия – это лечение травами хронического колита.
Рецепт №1
При запорах применяют настой из шишек ольхи. Столовую ложку измельченного сырья залейте стаканом кипятка, настаивайте 3 часа, процедите через сито. Пейте отвар по половине стакана до еды трижды в день. Курс лечения 12–14 дней.
Рецепт №2
При метеоризме назначают настой шалфея. Столовую ложку измельченных сухих листьев залейте 2 стаканами кипятка, настаивайте 40 минут, процедите через сито. Принимайте отвар по столовой ложке трижды в день. Курс лечения 20–30 дней.
Рецепт №3
При поносах рекомендуют применять сок подорожника. Свежие листья промойте, мелко нарубите и выжмите сок. Жидкость смешайте с равным количеством меда, нагрейте состав на водяной бане в течение 20 минут. Принимайте лекарственное средство дважды в день по чайной ложке, храните в холодильнике в банке с плотно закрытой крышкой. Курс лечения 7–10 дней.
Перед применением народных рецептов необходимо посоветоваться с врачом.
Диета при хроническом колите
Диета при хроническом колите кишечника носит название «лечебный стол №4». Она подразумевает дробный (малыми порциями) прием пищи – до 7 раз в сутки. Принцип питания при хроническом колите: исключение продуктов и блюд, которые вызывают механическое и химическое раздражение слизистой оболочки кишечника. Подробнее о диете при хроническом колите→
Разрешено:
- нежирная речная рыба в отварном виде или на пару;
- жидкие каши на воде;
- овощные бульоны;
- отварная курятина, крольчатина, телятина;
- некислый творог;
- белые сухари;
- кисели, отвар шиповника, некрепкий зеленый чай.
Исключено:
- жирная морская рыба;
- свинина, говядина;
- сметана, молоко;
- яйца;
- сдоба;
- перловая, ячневая, пшенная каша;
- копчености, консервы;
- крепкий кофе, чай, газированные напитки.
Основополагающие правильного питания при колите с запорами

При колите с запорами нужно есть часто, но маленькими порциями.
Питание при колите с запорами нуждается в соблюдении ряда правил, направленных на восстановление нормального физиологического процесса устранения из кишечника фекальных масс:
- Составления графика питания и его дальнейшее соблюдение
- Приемы пищи 5 — 6 раз в день.
- Порции должны быть небольшого объема.
- Основное количество пищи должно поступать в организм в период с 12 до 18 часов дня.
- Максимально диетический и легкий ужин.
- Последний прием пищи происходит не позже 20:00. Строго не рекомендуется ложиться спать сразу после ужина.
- Пищу должна поступать в организм хорошо измельченной и тщательно пережеванной.
Соблюдения здорового режим сна. Рекомендовано разделить питание при колите с запорами на:
- первый завтрак,
- второй завтрак,
- обед,
- полдник,
- ужин.
Поддерживающее лечение хронического колита кишечника
Лечение хронического колита кишечника с неосложненным течением включает поддерживающую и фармакологическую формы терапии, которые должны быть адаптированы к состоянию человека.
Поддерживающее лечение проводится в период ремиссии и, в основном, заключается в изменении диетического режима и общем укреплении организма.
Болезнь вызывает большие потери жидкости и минералов, которые должны быть дополнены.
Диета должна включать продукты, не раздражающие кишечник. При этом заболевании рекомендуется потребление легкоусвояемых продуктов.
Клетчатка, которая, как правило, считается здоровым компонентом, в этом случае нецелесообразна.
Большое значение имеет питьевой режим, рекомендуется негазированная минеральная вода.
Выбор дополнительных препаратов зависит от потребностей человека.
В период, когда возникает обострение хронического колита, иногда присутствует необходимость госпитализации, пища вводится посредством зонда и инфузий.
Фармакологическая терапия заключается в использовании препаратов из группы аминосалицилатов, кортикостероидов, иммунодепрессантов и кишечных дезинфицирующих средств.
Если заболевание протекает особенно тяжело или присутствуют осложнения, то возникает потребность в хирургическом лечении, заключающемся в удалении всей толстой кишки или пораженной ее части.
Возможно ли самостоятельное лечение
В случае заболевания решение о том, как лечить хронический колит, должно приниматься в сотрудничестве с врачом.
Прежде всего, следует попробовать диетические меры. Фрукты, такие как яблоки, всегда требуется есть очищенными.
Овощи в рационе рекомендуется ограничить и употреблять их преимущественно после термообработки.
Совершенно непригодны продукты с высоким содержанием клетчатки.
Хлеб лучше выбирать белый, т.к. цельнозерновой, хотя и считается более здоровым, содержит большое количество перевариваемых остатков.
Избегайте молока, дрожжей и шоколадных изделий. Исключите острую пищу и продукты быстрого приготовления.
Животные жиры лучше заменить растительными. Разделите пищу на более мелкие порции и ешьте чаще.
Важную роль играют напитки. Отдать предпочтение следует негазированной минеральной воде, некрепкому чаю и сильно разбавленным фруктовым сокам.
Непригодными являются газированные напитки, кофе и энергетические жидкости.
На течение заболевания неблагоприятно влияет стресс
Таким образом, важно найти достаточно времени для релаксации и постараться избегать эмоционально сложных ситуаций. Подходят в данном случае спа-процедуры
Коррекция питания является пунктом первостепенной важности, если имеет место хронический колит: лечение без исключения неподходящих продуктов не будет эффективным. Диетические меры в период обострения в некоторой степени отличаются от правил питания во время ремиссии.
Диетические меры в период обострения в некоторой степени отличаются от правил питания во время ремиссии.
Профилактика и диета
Профилактика по предотвращению развития хронического колита заключается в выполнении нижеприведённых рекомендаций:
- строгое и неукоснительное соблюдение диеты;
- максимальное употребление жидкости (не менее 2 литров в сутки);
- тщательное мытьё рук, овощей, фруктов;
- ведение здорового образа жизни (исключение чрезмерного употребления алкогольных напитков и сигарет);
- регулярное опорожнение кишечника при возникновении позывов в организме;
- своевременное посещение гастроэнтеролога и прохождение профилактического осмотра с целью диагностики общего состояния ЖКТ.
Важным этапом лечения хронического колита является правильно подобранная и сбалансированная диета с употреблением определённой группы продуктов:
- приготовление блюд с максимальным содержанием клетчатки (хлеб грубого помола с отрубями, злаковые каши, свёкла, морковь, кабачки, яблоки, груши);
- дробное питание до 7 раз в сутки через каждые 3 часа;
- нежирные сорта мяса, рыбы в отварном виде или приготовленные на пару;
- преобладание в общем рационе первых блюд (овощные бульоны, молочные супы);
- обязательное очищение от кожуры при потреблении овощей и фруктов в сыром виде;
- употребление морепродуктов в отварном виде (морская капуста, мидии, креветки, кальмары);
- исключение газированных напитков, бобовых культур, кисломолочных продуктов, острых приправ, алкогольных напитков, орехов, поваренной соли;
- калорийность дневного рациона должна составлять 3000–3500 ккал, так как для восстановления повреждённого кишечника необходимо сбалансированное и полноценное питание.
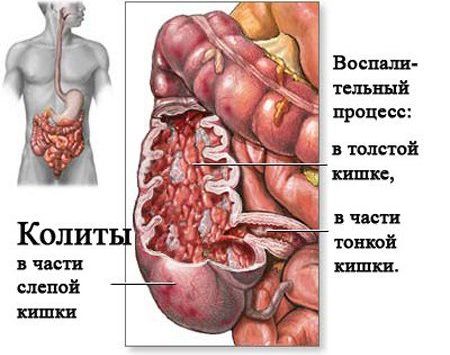
Что такое колит?
Колит (лат. Colitis) – заболевание толстого кишечника, характеризующееся развитием воспалительного процесса в его слизистой оболочке.
Наименование болезни произошло от греческого и состоит из двух слов: «kolon» (толстая кишка) и «itis» (воспалительный процесс).
Из-за своей локализации, под колитом обычно подразумевают «колит кишечника».
Также стоит отметить, что «колит» — это не состояние или симптом, которому свойственны колики, а самостоятельно заболевание. В то время как колики могут присутствовать при различных заболеваниях желудочно-кишечного тракта.
Основные симптомы колита – боли в животе (часто в виде колики), метеоризм, урчание, нарушения стула, тошнота.
Основные причины колита – воздействие на кишечник отравляющих веществ (токсинов), его инфицирование или же нарушение нормального кровоснабжения данного органа.
Развитие колита
Перед началом рассмотрения вопроса о развитии данного заболевания, давайте слегка углубимся в анатомию человека.
Итак, кишечник в структуре желудочно-кишечного тракта расположен следом за желудком.
Кишечник состоит из двух отделов – тонкая кишка, которая расположена сразу после желудка и толстая кишка, следующая за тонкой. Между тонкой и толстой кишкой присутствует специальная слизистая мембрана, функцией которой является недопущение выхода содержимого толстой кишки обратно в тонкую.
Кишечник выполняет общую функцию – переваривание пищи, однако, в тонкой кишке происходит основное переваривание пищи, в том числе ферментирование питательных веществ и их всасывание в стенку тонкой кишки и далее в кровеносное русло. После чего, с током крови питательные вещества распространяются по всему организму. Толстая кишка выполняет функцию остаточной переработки пищи, а также всасывания жидкости.
Выполнять вышеописанные функции организма, кишечнику помогает микрофлора, состоящая из нескольких сотен различных микробов, вес которых в совокупности может достигать 1,5 кг! Наибольшие колонии из них составляют бифидобактерии, лактобациллы, бактероиды, кишечная палочка, различные представители грибов, простейшие и другие. Кроме того, микрофлора кишечника содержит в себе небольшое количество и условно-патогенных микроорганизмов – стрептококков, стафилококков и т.д.
Вся патогенная микрофлора кишечника вырабатывает большое количество высокоактивных веществ, которые обладают высоким токсическим потенциалом. Нормальное здоровье человека и баланс микрофлоры удерживают болезнетворные микроорганизмы «в узде».
В случае, когда концентрация патогенных микроорганизмов в желудке растет, иммунная система в ответ направляет в этом место большое количество защитных клеток, которые пытаются изолировать микробы и выделяемые ними токсины, чтобы не дать им возможность попасть в кровеносное русло. Развивается воспалительный процесс, который и называется – колит.
Повышение патогенной микрофлоры может быть спровоцировано употреблением некачественных продуктов питания, отравлением, дисбактериозом (когда количество полезной микрофлоры уменьшается) и т.д.
В случае, если патогенная микрофлора проникает в тонкую кишку и вызывает развитие воспалительного процесса одновременно во всем кишечнике (и в толстой и в тонкой кишке), такое заболевание называется – энтероколит.
Проникновение в тонкую кишку условно-патогенной микрофлоры, без развития воспаления, энтероколит не появиться, а человек может почувствовать лишь легкие признаки нарушений в органах пищеварения – метеоризм, урчание в животе, ощущение переполненности желудка.
Помимо инфекции, подобный эффект развития воспалительного процесса могут вызвать другие причины, например – применение некоторых лекарственных препаратов, особенно антибиотиков, длительная терапия гормонами.
Статистика колита
Наиболее часто колит диагностируется у мужчин, возрастом от 40 до 60 лет, женщины в меньшей мере, но возраст составляет от 20 до 60 лет.
Запрещенные продукты
Рядом ограничений характеризуется диета при колите в период обострения. Список продуктов, запрещенных к употреблению, выглядит следующим образом:
- колбаса и сосиски;
- лук и чеснок, а также острые специи и пряности;
- абрикосы и сливы в любой форме;
- черный хлеб;
- свежий хлеб и другие мучные изделия (особенно сдоба);
- борщ;
- молочные супы;
- спиртные напитки;
- маринованные и копченые продукты;
- цельное молоко;
- газированные напитки;
- жареные блюда;
- кофе и шоколад;
- макароны;
- наваристые бульоны;
- жирные сорта рыбы и мяса;
- перловая крупа;
- горох, фасоль и прочие бобовые культуры;
- мёд;
- концентрированные соки.
Заключение
Колит — воспалительное заболевание кишечника, которого грозит организму более опасными осложнениями, чем спазмы и диарея. Чтобы с ним справиться, необходимо следовать назначениям врача.
Вот 7 простых пунктов, которые мы бы вам рекомендовали соблюдать:
- Пить лекарства по времени.
- Соблюдать диету.
- Не пить одновременно антибиотики и пробиотики.
- Не злоупотреблять анальгетиками.
- Не тянуть с походом к врачу.
- Стараться придерживаться режима дня.
- Не комбинировать традиционную и народную медицину.
Не забывайте о том, что ваши кишечник и желудок определяют общий уровень вашего здоровья и часто сигнализируют о том, что с системами организма что-то не так
Прислушивайтесь к себе и старайтесь обращать внимание любые беспокойства
Автор статьи: Томов Павел Васильевич
Гастроэнтеролог, Терапевт
Врач проводит общую диагностику внутренних органов. Делает заключения о нарушениях в ЖКТ по результатам проведенного обследования и назначает соответствующее лечение. Среди диагнозов, которыми занимается специалист: язва желудка и 12-ти перстной кишки, гастрит, дисбактериоз и т.д.
Комментарии для сайта Cackle