Атопия
Содержание:
- Причины дерматита на лице
- Рекомендации
- Прочие негормональные средства
- Периоральный дерматит
- Популярные мази и кремы с гормонами
- Типы дерматита
- Наличие дерматита можно заподозрить по следующим симптомам:
- Народные рецепты
- Профилактические меры
- Правила ухода за кожей
- Факторы риска развития атопического дерматита
- Локализация
- Важно:
- Способы лечения
- Осложнения при атопическом дерматите (экземе)
- Классификация заболевания
- Методы лечения для взрослых
Причины дерматита на лице
Причины развития кожного заболевания можно определить до посещения специалиста, самостоятельно
При подозрении развития дерматита необходимо обратить внимание на свой образ жизни, питание и уход за кожей. Возможно, появление на коже лица высыпаний связанно именно с ними
Различают следующие распространенные причины болезни, подразделяющиеся на группы.
Патологические процессы кожи:
- использование неподходящих косметических средств;
- некачественная косметика;
- нарушение функций выделения сальных желез.
Внутренние причины:
- недостаточное нахождение на свежем воздухе;
- сбой гормональной системы;
- наследственная предрасположенность.
Образ жизни:
- отсутствие физической активности;
- сидячая работа;
- неправильное питание;
- нездоровый образ жизни: употребление алкогольных напитков, курение.
Психологический фактор:
- частое возникновение панических атак;
- неврозы;
- частые стрессовые ситуации;
- усталость, перенапряжение.
Если человек неправильно питается, в повседневной жизни отсутствует какое-либо движение, и присутствуют пагубные привычки, то появление признаков дерматита на лице не удивительно, такие люди автоматически попадают в группу риска. Чтобы избежать развития кожных заболеваний необходимо придерживаться правил профилактики, в которые входит регулярный отдых, здоровый сон, занятия физическими упражнениями и правильное питание.
Рекомендации
- Соблюдать гипоаллергенную диету (исключение алиментарных триггеров).
- Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %.
- Удалить источники пыли из комнаты больного (ковры, книги), минимум мебели. Ежедневная влажная уборка.
- Заменить перьевые, пуховые подушки и шерстяные одеяла на синтетические.
- Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои).
- Удалить всех домашних животных (при невозможности — мыть животных еженедельно), удалить растения. Уничтожить насекомых (моль, тараканы).
- Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.).
- Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной).
- Не принимать апи- и фитопрепараты.
- Ограничить интенсивные и чрезмерные физические нагрузки.
- Стараться не нервничать, нивелировать стрессовые ситуации.
- Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам).
- Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- Использовать при купании мягкие мочалки из ткани.
- Использовать после ванны или душа смягчающий увлажняющий нейтральный крем для кожи (желательно с керамидами).
- Использовать гипоаллергенную косметику (подбор осуществляется только с дерматологом).
Прочие негормональные средства
При данном заболевании детям, беременным женщинам, взрослым выписываются негормональные мази против дерматита, которые могут быть разными:
«Бепантен» («Д-пантенол», «Декспантенол», «Пантодерм»). Всасываясь кожными клетками, превращается в пантотеновую кислоту, ускоряющую заживление эпидермиса. Могут использоваться при лактации и вынашивании ребенка.
«Эплан». Активный компонент – гликолан, которые обладает обезболивающим, бактерицидным и ранозаживляющим эффектами. Нет указаний насчет использования при лактации и беременности.
Мазь против дерматита, содержащая цинк («Деситин» и «Цинковая мазь» от аллергического дерматита, а также «Цинокап», основання на пиритионе цинка), имеет хорошие противогрибковые, антибактериальные и противовоспалительные эффекты. Действенен также при мокнутии. Во время лактации и беременности используется по назначению врача-дерматолога.
«Радевит» — основанная на витаминах мазь (А, Е, D2), которая оказывает смягчающее и противовоспалительное влияние, ликвидирует зуд.
Ингибиторы кальциневрина («Протопик» и «Элидел»), подавляющие высвобождение веществ, которые провоцируют аллергические высыпания на коже, снижают выраженность воспаления. Применяются для обработки складок, шеи, кожи лица. Оптимальной мазью против зуда является «Протопик». Не используются данные средства при герпетической сыпи, бородавках, остроконечных кондиломах, при терапии ультрафиолетовым облучением. Во время кормления грудью и беременности не рекомендуются.
«Фенистил-гель», основанный на антигистаминном компоненте диметиндене малеат. Имеет местноанестезирующее и противозудное влияние.
«Гистан» — БАД местного типа, в основе которого – бетулин, диметикон, экстракты целебных растений.
«Лостерин», основанный на декспантеноле, мочевине (смягчает эпидермис), салициловой кислоте (ликвидирует воспаление и смягчает кожу).
«Нафтадерм» — это линимент, основанный на нафталанской нефти. Отличается антисептическим, смягчающим и обезболивающим влиянием.
Особенно тщательно следует подбирать мазь от аллергического дерматита для детей.

Периоральный дерматит
Формируется в результате воздействия на околоротовую полость агрессивных веществ. В том числе такая форма развивается при использовании сосок, кремов, детских смесей. На фото отмечаются все характерные симптомы болезни, локализация более чем типична. Это периоральная область, радиально окружающая губы.
На следующем фото видно, что возможно развитие патологии в области носа.
Более того, далеко не всегда у ребенка формируются лишь пятна.Визитной карточкой периорального дерматита у младших пациентов является появление пузырьков-папул, которые заполнены желтоватой жидкостью или гноем. Это хорошо отмечается на обеих фотографиях.
Популярные мази и кремы с гормонами
Все препараты, представленные выше, обладают рядом лечебных особенностей. Например, «Афлодерм» – гормональная мазь от атопического дерматита у взрослых и детей. Кстати, данный препарат подходит только малышам, достигшим шестимесячного возраста. Предназначается «Афлодерм» для увлажнения кожи при чрезмерной сухости кожных покровов, трещинах и шелушении. Основным активным веществом является алклометазона дипропионат – этот глюкокортикоид противопоказан при беременности и туберкулезе, быстрого действия не оказывает, а потому первые заметные результаты достигаются спустя 5-7 дней использования.
Несмотря на отнесение к единой лекарственной группе «Лоринден», в отличие от «Афлодерма», обладает противомикробными компонентами. Его антисептическое действие помогает предотвратить присоединение инфекции к пораженным участкам кожи. У взрослых мазь от атопического дерматита «Лоринден» обычно не вызывает отрицательных реакций, переносится легко, однако в детском возрасте (до 10 лет) применять его нельзя. Запрещен препарат и при герпесе, ветряной оспе, проявлении сифилитического шанкра на теле, предопухолевых состояниях кожи.
Более сильной гормональной мазью, в сравнении с двумя предыдущими вариантами, является «Адвантан». Эффективное средство нашло свое повсеместное применение и назначается не только взрослым пациентам, но и 4-месячным малышам, страдающим серьезными заболеваниями кожи. Метилпреднизолон ацепонат, входящий в его состав, является мощнейшим глюкокортикоидом, оказывающим противовоспалительное, десенсибилизирующее действие. «Адвантан» помогает на мокнущей стадии, производя антиэкссудативный эффект, и ускоряя процесс регенерации тканей. Аналогично действует «Белодерм» и «Элоком» — эти препараты, если верить отзывам, отлично справляются с зудом, отеками и гиперемией, не противопоказаны в раннем детском возрасте.
Клобетазол – мощный гормональный компонент, лежащий в основе «Дермовейта». Применение этой мази при атопическом дерматите у взрослых без предварительной консультации с врачом нежелательно, поскольку препарат нередко проявлял себя рядом побочных эффектов, а потому пользоваться им желательно не слишком долго. При интенсивном регулярном нанесении «Дермовейта» у больного может наблюдаться поверхностное расширение сосудов, атрофия кожных покровов, их истончение, а также появление пигментных пятен и новых волос.
Типы дерматита
Медицина делит дерматиты на три класса.
Атопический. Причины возникновения данного дерматита до конца не выяснены. Существует связь, при которой наличие у одного из родителей дерматита, гарантирует возникновение у ребенка атопического дерматита на 50%. У людей с таким типом кожного заболевания снижено количество белков, контролирующих содержание воды в дерме. Атопическом дерматитом часто болеют люди с такими заболеваниями, как бронхиальная астма, аллергия.
Себорейный. Характеризуется образованием чешуйчатых пятен, перхоти, покраснения. Проявляется на спине и груди, часто развивается из такого заболевания как себорея. Заболевание может поражать мужчин и женщин, независимо от возраста.
Контактный. Соприкосновение кожи с раздражающим агентом, это может быть моющее средство для посуды, порошок, резиновые перчатки. Кстати именно латекс становится причиной того, что у молодых женщин возникает дерматит на руках. Как правильно выбрать резиновые перчатки для уборки, чтобы через месяц не ходить к дерматологу, читайте личный опыт нашего автора здесь…
Контактный дерматит на руках, кроме лечения требует полностью исключить раздражающий фактор: не использовать порошок, пересмотреть рацион, провести диагностику ЖКХ.
Наличие дерматита можно заподозрить по следующим симптомам:
Так или иначе, атопический дерматит имеет особенность давать о себе знать как в острые периоды, так и при затишье. В периоды ремиссии дерматита высыпания могут сходить на «нет», однако утолщение, шелушение, усиленный рисунок кожи и периодически возникающий зуд не позволяют полностью забыть о наследственном заболевании.
— Дерматит у младенцев обычно проявляется обширными коркообразными высыпаниями, локализующимися на лице и шее. В тяжелых случаях высыпания могут принимать форму мокнущей экземы и покрывать почти все тело новорожденного.
— С возрастом дерматит обычно меняет локализацию и характер высыпаний. «Излюбленными» местами дерматита становятся локтевые и коленные складки, паховая область, верхняя часть спины.
Кожа вокруг рта, веки, область за ушами часто могут шелушиться, отекать. В уголках рта могут образовываться заеды и трещины. Прежде пораженные высыпаниями области кожи могут перестать загорать на солнце (это называется гипопигментацией) или, напротив, темнеть (иметь гиперпигментацию).
— У людей в преклонном возрасте дерматит обычно проявляется сухой экземой на руках, утолщением и сухостью кожи, трещинами, бляшками, выступающими над кожей, папулами.
Народные рецепты
В процессе лечения дополнительно можно использовать народные методы. Используются отвары и настои, которые оказывают антисептическое, противовоспалительное, заживляющее действие. Вот несколько рецептов.
Календула
Для приготовления препарата потребуются сухие цветки ноготков, их нужно 3 полные столовые ложки. Сырье заливается половиной литра кипящей воды, после чего посуда с жидкостью ставится на минимальный огонь и кипятится в течение 10 минут.
Затем жидкость нужно остудить и процедить. Используется приготовленное средство для проведения курса примочек. В теплом отваре смачивают кусочки марлевых салфеток или ватные тампоны, слегка отжимают и прикладывают к пораженной коже. Примочки можно делать часто, каждые полчаса. Продолжительность лечения определяется индивидуально.
Алоэ
Для приготовления лечебного эликсира необходимо выжать сок из нижних мясистых листьев алоэ. Полученную жидкость процедить, смешать с растительным маслом, которое нужно предварительно прокипятить.
Пропорции – на часть свежего сока берем три части остуженного до комнатной температуры масла. Полученным препаратом нужно смазывать больную кожу, как минимум три раза в день. Можно делать это чаще – до 10 раз в день.
Диета
При лечении различных видов дерматита рекомендуется соблюдение гипоаллергенной диеты. Кроме того, желательно, сильно сократить количество сахара в рационе. Поэтому придется отказаться от сладостей. Полезно есть больше продуктов, содержащих витамины группы B. Это черный хлеб, яйца, гречка, зеленые овощи, творог.
Итак, дерматит на коже губ может быть спровоцирован разными причинами. Поэтому самостоятельно поставить себе диагноз сложно. Необходимо провести ряд специальных обследований. Не обкладывайте визит к специалисту, если на коже губ или в уголках рта появились симптомы дерматита. Обязательно пройдите необходимые обследования и назначенный врачом курс лечения.
Профилактические меры
При наличии риска возникновения атопического заболевания у ребенка лучшая профилактическая мера длительный срок его грудного вскармливания.
Второй важный пункт создание гипоаллергенной среды, а именно:
- Поддержание в помещении температуры выше 23 гр и влажности не меньше 60%.
- Проведение частых влажных уборок.
- Замена пуховых или перьевых одеял и подушек на синтетические.
- Удаление из дома предметов, накапливающих пыль (книги, ковры), очагов плесени.
- Уничтожение насекомых.
- Изоляция больного от животных и домашних растений.
- Ограничение или исключение из пользования химических моющих средств, других синтетических бытовых препаратов.
- Ношение нательного белья из натуральных материалов.
Поскольку атопические заболевания имеют наследственную природу, полностью избавиться от них нельзя, но можно контролировать их течение, вовремя принимая нужные лечебные и профилактические меры для предупреждения обострений.
Правила ухода за кожей
Огромное значение имеет уход за кожей при атопическом дерматите. При развитии подобных проявлений существует ряд ограничений и рекомендаций, которых следует придерживаться:
- При атопичной коже требуется ее увлажнение, поэтому водные процедуры следует выполнять ежедневно, но с учетом того парадоксального факта, что при длительном пребывании в воде (выше 37 градусов), такая кожа становится беззащитной. Такая особенность заболевания требует ограничения контакта с водой (не более 10 минут).
- Необходимо свести к минимуму присутствие в воде хлора, так как он является дополнительным раздражающим фактором воздействия на кожу. Для этого следует выполнить нехитрые манипуляции — вода должна отстояться в течение 2-2,5 часов и только после этого ее можно разбавить кипятком.
- При мытье не следует пользоваться мочалками и усиленно растирать тело. После мытья кожа не вытирается, а промокается махровым полотенцем, чтобы избежать травмирования кожи.
- Рекомендуется использовать средства, которые предназначены для этого вида кожи. Обычный увлажняющий крем, лосьоны и гели не годятся для таких пациентов, так как в этих препаратах присутствуют обезжиривающие компоненты.
При необходимости можно заменить воду влажными салфетками, пропитанными термальной водой.
Факторы риска развития атопического дерматита
Ведущая роль в развитии АтД принадлежит эндогенным факторам (наследственность, атопия, гиперреактивность кожи, нарушение функциональных и биохимических процессов в коже), которые в сочетании с различными аллергенными и неалергенными экзогенными факторами (психоэмоциональные нагрузки, табачный дым) приводят к развитию клинической картины АтД. В основе развития АтД лежит генетически определённая (мультифакториальный полигенный тип наследования) особенность иммунного ответа на поступление аллергенов. Характерные черты иммунного ответа атопиков: преобладание Т-хелперов II,
гиперпродукция общего IgE и специфических IgE-антител. Склонность к гиперреактивности кожи — основной фактор, определяющий реализацию атопической болезни в виде АтД. Риск развития АтД у детей выше в семьях, где родители имеют аллергические заболевания или реакции: если оба родителя здоровы, риск развития у ребёнка АтД составляет 10-20 %, если болен один из родителей — 40-50 %, если больны оба родителя — 60—80 %.
Ребёнок с проявлениями атопического дерматита
Локализация
Для детей характерны типичные локализации воспалительного процесса. В зависимости от возраста меняется частота поражения определенной области тела. Простой контактный дерматит чаще развивается в следующих местах:
-
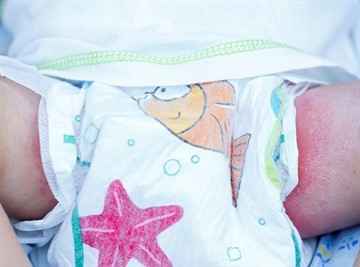
Попа, гениталии и пах. Эта зона часто воспаляется у грудничков. Если поражается исключительно паховая область и кожа, соприкасающаяся с пояском подгузника и фиксаторами, то кожная реакция будет связана только с механическими факторами.
Помимо трения, раздражающими агентами могут быть моча и кал. Тогда присоединится пеленочный дерматит.
- Палец. Воспаление кожи наблюдается у малышей до 3 лет. Чаще поражается большой пальчик одной руки, который ребенок сосет. Возможно вторичное инфицирование.
- Губы. Хейлит наиболее часто диагностируется у маленьких детей и подростков, особенно в холодное время года. Он возникает из-за частого облизывания губ. При этом губы сухие и растрескавшиеся, с небольшими чешуйками.
- Щеки, уши и пальцы. Так называемый ирритативный дерматит развивается у малышей, которые любят играть с холодной водой, и более старших детей, которые гуляют в холодную влажную погоду с сильным ветром без варежек и теплого шарфа. На коже появляются отечные узелки синюшно-красного оттенка. Беспокоят жжение и зуд.
- Участки тела, подверженные систематическому механическому воздействию (шея, локоть, коленка, пах, стопа и т. д.). На коже возникает раздражение от постоянного трения одеждой или обувью.
- Открытые части тела. Младенцы легко получают солнечные ожоги, так как их кожные покровы до конца не сформированы, в частности, меланоциты не способны функционировать, как у взрослого человека.
Ребенок также может получить термические ожоги при купании в очень горячей воде (свыше 40 градусов) или случайно при контакте с кипятком.
Аллергический контактный дерматит у грудничка может развиться из-за использования в быту различных химических веществ, при применении гигиенических средств, не подходящих для детского возраста, и некоторых наружных лекарственных препаратов.
Например, если малышу 5 месяцев, его не следует мазать кремом, который предназначен для детей старше трех лет.
Чем взрослее ребенок, тем больше будет влияние разных экзогенных (внешних) факторов на его организм. Кожная аллергия может проявиться на ноге из-за ношения некачественной обуви или на ладони при контакте с определенными растениями. Отличать тот или иной вид дерматита можно с помощью диагностических исследований.
Важно:
1. Топический стероид нельзя наносить на область век из-за риска развития глаукомы, и на область вокруг рта – он может стать причиной периорального дерматита.
2. Не рекомендуется смешивать топический стероид с детским кремом, как это иногда советуют врачи-педиатры, т.к. частоту побочных эффектов это не снижает, а вот на эффективности средства сказывается, поскольку меняется его фармакокинетика.
Средства второй линии
Противовоспалительные препараты второй линии – это ингибиторы кальциневрина — белка, отвечающего за синтез и высвобождение биологически активных веществ, запускающих воспалительную реакцию в коже. К этой группе относятся пимекролимус (крем Элидел) и такролимус (мазь Протопик).
Как они действуют?
Они подавляют чрезмерно бурную реакцию иммунной системы на воздействие триггеров, вызывающих обострение.
По сути, это местные иммуносупрессоры.
Пимекролимус (1% крем Элидел) разрешен с 3 месяцев, может наноситься на любую часть тела, включая лицо, складки, шею.
После нанесения Элидела возможны жжение, зуд, покраснение кожи. Иногда бывают нагноение, герпетические высыпания, дерматит, фурункулы (из-за иммуносупрессивного действия).
Такролимус (Протопик) показан с 2 до 16 лет в виде 0,03% мази, а взрослым – в виде 0,1% мази. Впоследствии, по мере стихания симптоматики, 0,1% мазь может быть заменена на 0,03%.
Побочные реакции аналогичны препарату Элидел.
Протопик тоже можно наносить на лицо, шею, складки.
Элидел применяется при легких и среднетяжелых формах атопического дерматита. Протопик – при среднетяжелых и тяжелых формах болезни.
Оба средства назначаются в том случае, если топические стероиды оказались неэффективными или малоэффективными. Или имеются противопоказания к ним.
Несомненный плюс препаратов Элидел и Протопик по сравнению с гормональными средствами – их можно применять длительно вплоть до полного очищения кожи. Только кратность применения уменьшается.
Элидел и Протопик назначаются также для профилактики обострений в качестве поддерживающей терапии.
Протопик нельзя использовать при иммунодефицитных состояниях и на фоне применения иммуносупрессоров.
Способы лечения
Успех в лечении атопических состояний во многом зависит от выявления причин заболевания. В дальнейшем схема лечения состоит из двух направлений:
- Прекращение или максимальное снижение контакта больного с аллергеном.
- Специфическая гипосенсибилизация, подразумевающая симптоматическое лечение, снимающее приступы аллергии, и применение антигистаминных и глюкокортикоидных препаратов.
Фототерапию, или УФ-облучение, применяют в случаях атопических дерматитов.
В качестве местной терапии используют смягчающие и увлажняющие кремы, лосьоны, мази. Их наносят регулярно 2-4 раза в день. Для лечения тяжелых состояний кожи применяют мази с глюкокортикоидами. Альтернативой им могут выступать препараты дегтя. При бактериальной инфекции кожи используют мази с антибиотиками.

Системная терапия включает в себя:
- антигистаминные лекарства с седативным эффектом (применяются при нарушениях сна, вызванного сильным зудом),
- иммуномодулирующие средства (циклоспорин, азатиоприн, преднизолон),
- аллергенспецифическая иммунотерапия (используется при развитии после дерматита бронхиальной атопической астмы или других заболеваний).
Осложнения при атопическом дерматите (экземе)
Осложнения при атопическом дерматите могут нарушать как физическое, так и психическое здоровье, особенно у детей.
Из-за экземы кожа становится сухой и трескается, что повышает риск кожной инфекции. Если вы расчесываете зудящие участкии неправильно используете лекарственные средства, риск увеличивается. Самый распространенный тип бактерий, который поражает очаги экземы – золотистый стафилококк (Staphylococcus aureus). Бактериальные инфекции могут иметь тяжелые симптомы. Стафилококковая инфекция может вызывать следующие симптомы:
- покраснение;
- выделение жидкости из трещин на коже (мокнутие) и образование корок при высыхании;
- высокая температура и общее недомогание.
Стафилококковую инфекцию лечат антибиотиками.
Может произойти заражение очага дерматита вирусом простого герпеса, возбудителем герпетической лихорадки. Это может перерасти в тяжелое заболевание, которое называется герпетическая экзема. Симптомы герпетической экземы:
- болезненные очаги заболевания, которое быстро прогрессирует;
- группы пузырьков, наполненных жидкостью, которые вскрываются и оставляют незаживающие язвы на коже;
- в некоторых случаях – высокая температура и общее недомогание.
Сразу же обратитесь к врачу, если вы считаете, что у вас или вашего ребенка может быть герпетическая экзема. Если состояние тяжёлое вызовите скорую помощь, позвонив по телефону — 03 со стационарного телефона, 112 или 911 — с мобильного.
Помимо воздействия на ваш организм, экзема влияет и на вашу психику. У детей дошкольного возраста, больных экземой, повышена вероятность появления поведенческих проблем по сравнению с детьми без этого заболевания. Они более зависимы от своих родителей по сравнению с детьми без этого заболевания.
Детей школьного возраста, больных экземой, могут дразнить или запугивать. Для ребенка любая форма запугивания может быть травматична, и с ней может быть сложно справиться. Ваш ребенок может стать тихим и замкнутым. Объясните ситуацию учителю вашего ребенка и попросите ребенка рассказывать вам о своих переживаниях.
Исследования свидетельствуют о том, что дети с дерматитом часто имеют расстройства сна. Из-за недостатка сна у ребёнка меняется настроение, поведение и падает успеваемость в школе
Необходимо сообщить учителю о болезни вашего ребенка, чтобы он принимал ее во внимание. Во время обострения дерматита ваш ребенок может не ходить в школу
Это может тоже отразиться на его успеваемости.
Классификация заболевания
Аллергический контактный дерматит — это воспалительное заболевание кожных покровов, причиной которого является контакт с раздражителями, приводящий к ответной реакции организма.
Единой общепринятой врачебной классификации нет. По этиологии различают следующие виды:
- простой контактный дерматит;
- контактный аллергический дерматит;
- фототоксический, фотоаллергический дерматит.
По течению болезни выделяют:
- острый;
- хронический (системный), развивающийся после периодического взаимодействия с аллергеном (чаще с лекарственным препаратом), к которому ранее наблюдалась кожная сенсибилизация (патологическая чувствительность к конкретным веществам).
Принципиальная разница между простым и аллергическим контактным дерматитом заключается в том, что в первом случае после контакта с облигатным раздражителем в кожу поступают медиаторы воспаления и другие активные факторы, которые никак не связаны с аллергией.
Во втором случае патогенез состоит из двух фаз:
- первая встреча с аллергеном (сенсибилизация);
-
вторичный контакт с проявлением характерных признаков, вызванных клеточно-опосредованной аллергической реакцией замедленного типа (4-й тип).
С момента знакомства с аллергеном до повторной встречи, с развитием симптоматической картины воспаления, может пройти от пары дней до нескольких лет. Этот вид болезни развивается только у детей, имеющих предрасположенность, то есть повышенную чувствительность к определенному факультативному раздражителю. Он редко бывает у малышей до года.
Методы лечения для взрослых
Атопия — это не заболевание, а реакция организма. Поэтому суть лечения заключается прежде всего в устранении факторов, влияющих на развитие атопических состояний. Как только главный виновник будет ликвидирован, симптомы начнут угасать.

Для устранения кожных реакций применяются мази и кремы, устраняющие проявления дерматита. При тяжелом течении болезни применяются гормональные мази коротким курсом. Медикаментозное лечение атопии включает в себя антигистаминные, седативные препараты, витаминотерапию (витамины группы В). Лечение включает в себя прием энтеросорбентов. Специалист может назначить иммуномодулирующие препараты с целью повышения защитных сил организма.