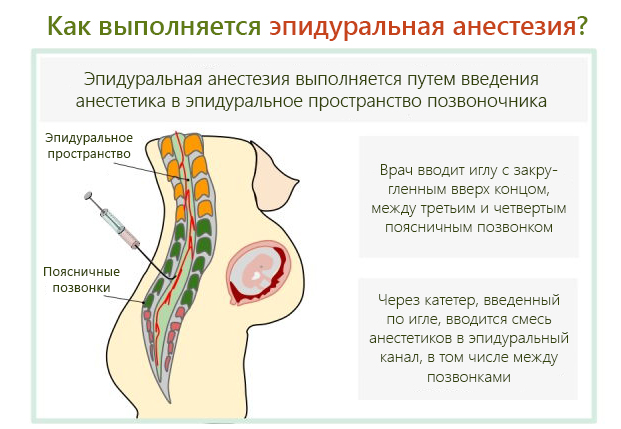
Кесарево сечение: что ждать после операции?
Содержание:
Профилактика осложнений после кесарева сечения
В настоящее время с целью профилактики материнской заболеваемости после кесарева сечения применяют современные высокоэффективные антибиотики широкого спектра действия, поскольку в развитии инфекции велика роль микробных ассоциаций, вирусов, микоплазм, хламидий и др. Во время операции кесарева сечения профилактическое введение антибиотиков проводят после пересечения пуповины, чтобы уменьшить их отрицательное воздействие на ребенка. В послеоперационном периоде предпочтение отдается коротким курсам антибиотикотерапии, чтобы уменьшить поступление препаратов к ребенку через молоко матери; при благоприятном течении кесарева сечения после операции антибиотики не вводят вовсе.
В первые сутки после операции кесарева сечения родильница находится в палате интенсивной терапии под пристальным наблюдением медицинского персонала, при этом осуществляется контроль за деятельностью всего ее организма. Разработаны алгоритмы ведения родильниц после кесарева сечения: адекватное восполнение кровопотери, обезболивание, поддержание сердечно-сосудистой, дыхательной и других систем организма
Очень важно в первые часы после операции следить за выделениями из половых путей, т.к. высок риск маточного кровотечения вследствие нарушения сократительной способности матки, вызванной операционной травмой и действием наркотических средств
В первые 2 часа после операции проводится постоянное внутривенное капельное введение сокращающих матку препаратов: окситоцина, метилэргометрина, на низ живота кладется пузырь со льдом.
После общего наркоза могут быть боли и першение в горле, тошнота и рвота.
Снятию болевых ощущений после операции уделяется огромное значение. Уже через 2-3 часа назначают ненаркотические анальгетики, через 2-3 суток после операции обезболивание проводится по показаниям.
Операционная травма, попадание в брюшную полость при операции содержимого матки (околоплодные воды, кровь) вызывают снижение перистальтики кишечника, развивается парез — вздутие живота, задержка газов, что может привести к инфицированию брюшины, швов на матке, спаечному процессу. Повышение вязкости крови во время операции и после нее способствует образованию тромбов и возможной закупорке ими различных сосудов.
С целью профилактики пареза кишечника, тромбоэмболических осложнений, улучшения периферического кровообращения, ликвидации застойных явлений в легких после искусственной вентиляции важна ранняя активизация родильницы в постели.
После операции желательно поворачиваться в кровати с боку на бок, к концу первых суток рекомендуется раннее вставание: сначала надо посидеть в постели, спустить ноги, а затем начать вставать и понемногу ходить. Вставать нужно только с помощью или под присмотром медперсонала: после достаточно длительного лежания возможно головокружение, падение.
Не позднее первых суток после операции необходимо начинать медикаментозную стимуляцию желудка и кишечника. Для этого применяется прозерин, церукал или убретид, кроме того, делается клизма. При неосложненном течении послеоперационного периода перистальтика кишечника активизируется на вторые сутки после операции, газы отходят самостоятельно, а на третий день, как правило, бывает самостоятельный стул.
В 1-е сутки родильнице дают пить минеральную воду без газов, чай без сахара с лимоном небольшими порциями. На 2-е сутки назначается низкокалорийная диета: жидкие каши, мясной бульон, яйца всмятку. С 3-4-х суток после самостоятельного стула родильница переводится на общую диету. Не рекомендуется прием слишком горячей и слишком холодной пищи, твердые продукты в свой рацион надо вводить постепенно.
На 5-6-е сутки проводятся ультразвуковые исследования матки с целью уточнения своевременного ее сокращения.
В послеоперационный период ежедневно проводится смена повязки, осмотр и обработка послеоперационных швов одним из антисептиков (70%-ный этиловый спирт, 2%-ная настойка йода, 5%-ный раствор калия перманганата). Швы с передней брюшной стенки снимаются на 5-7-е сутки, после чего решается вопрос о выписке домой. Бывает, что рана на передней брюшной стенке ушивается внутрикожным «косметическим» швом рассасывающимся шовным материалом; в таких случаях наружных съемных швов нет. Выписка обычно проводится на 7-8-е сутки.
Как происходит восстановление после операции
Для большинства женщин, после проведения кесарева сечения, послеоперационный период является значительно большим испытанием, нежели сама операция.
У женщины могут возникнуть:
- сильные боли в области разреза брюшной полости;
- проблемы с опорожнением и мочеиспусканием;
- боли в низу живота, связанные со скоплением газов и сокращением матки;
- тошнота и рвота в течение первых дней после операции;
- эффекты последствия анестезии, головокружение, затуманенная память, галлюцинации и прочее.
Сразу же после проведения операции на живот роженицы кладут пузырь со льдом и вводят сокращающие препараты (окситоцин и др.). Таким образом, ускоряют процесс сокращения матки в первые часы после родов. Первые 24 часа пациентке запрещается вставать самостоятельно с кровати. Так как риск расхождения швов и занесения в него инфекции при попытке встать возрастает.
В течение 5 дней в обязательном порядке проходится курс приема антибиотиков, для предотвращения развития инфекции. Как и любая рана, разрез, сделанный в ходе операции, будет беспокоить женщину еще долгое время. Она будет ощущать сильную боль при любых движениях. Поэтому назначаются обезболивающие препараты наркотического действия, после приема которых боль притупляется, но при этом затуманивается сознание. В результате чего у роженицы могут наблюдаться «симптомы отхождения от наркоза», то есть частичные провалы в памяти, галлюцинации, головокружения, рвота и тошнота, дезориентация, нарушение сна.
Если во время операции вставлялась трубка в горло (интубация), через которую шла подача наркоза, то возможные следующие последствия:
- отеки гортани;
- временный паралич голосовых связок;
- спазмы гортани и бронхов;
- болезненность в горле;
- возникновение воспалительных процессов.
Интубация может послужить развитию пневмонии. Чтобы предотвратить возникновение заболевания, нужно расширить и очистить легкие от остатков наркоза. Для этого женщиной должна ежедневно проводиться специальная дыхательная гимнастика. Выполняя упражнения, разрез необходимо поддерживать подушкой.
Сокращение матки после кесарева сечения первые дни происходит слабо, поэтому назначают сокращающие препараты, из-за которых женщина чувствует схваткообразную боль внизу живота, которая осложнена операционной раной и скоплениями газов, которые также оказывают давление на шов, вызывая еще большую боль при сокращениях матки. Когда роженица не может самостоятельно справиться со скопившимися газами, ей могут поставить газоотводную трубку или сделать клизму. Сразу же после операции женщине вставляют катетер в мочеиспускательный канал. По истечению 24 часов его изымают. Нельзя, чтобы мочевой пузырь наполнялся полностью, так как он оказывает большое давление на шов. Поэтому, если у роженицы возникают проблемы с мочеиспусканием, его могут поставить обратно.
Первые 2 – 3 суток прием пищи сводится к минимуму, так как может возникнуть сильная рвота и потребность к опорожнению, что нельзя допустить в эти дни, так как есть большой риск расхождения швов при малейшем напряжении мышц живота. В этот период организм женщины поддерживают при помощи ввода жидкости со всеми необходимыми минералами и витаминами внутривенно.
Риск занесения инфекции в брюшную полость во время операции очень велик. И хоть и считается, что повышение температуры тела после родов вполне естественное явление, то в этом случае надо тщательно следить за ее колебаниями. Если повышенная температура после кесарева сечения держится более 2 -3 суток, есть вероятность того, что инфекция все-таки попала в организм и следует срочно начинать лечение. Несвоевременное лечение может обернуться чревато для здоровья роженицы.
Еще одна проблема, с которой сталкивается женщина – повышенная потливость и образование отеков после кесарева сечения. Это считается нормальным состоянием после родов, однако усложняется оно тем, что роженица ограничена в движении, поэтому бороться с отеками нужно более интенсивнее. Ведь отеки на ногах они могут привести к образованию варикоза и тромбофлебиту. Поэтому в послеоперационный период рекомендуется носить чулки. На консультации у врача женщина сможет узнать, как предотвратить или уменьшить отеки. Подробнее о том, как убирать отеки с ног после родов →
Швы снимаются примерно на 4 – 5 сутки. В редких случаях на 6 – 7. Как правило, после прохождения курса приема антибиотиков и снятия швов, роженицу выписывают и она может спокойно отправляться домой вместе с малышом, конечно, только в тех случаях, когда состояние и роженицы, и ребенка удовлетворительное.
Виды
В зависимости от того, где и какой делают разрез, а также от срочности операции, существуют разные виды кесарева сечения, каждый из которых отличается своими особенностями.
По месту разреза
- Абдоминальный вид
Данный вариант кесарева сечения является самым распространённым. Предполагает надлобковый или продольный (от пупка до лона) разрез брюшины с последующим рассечением нижнего сегмента матки. Проводится под наркозом, поэтому длится не более 10-20 минут, чтобы лекарственный препарат не попал в организм малыша. Плодный пузырь разрывается, ребёнок вынимается, извлекается послед.
- Корпоральный вид
Корпоральное (туловищное) кесарево сечение предполагает нижнесрединный разрез всей брюшной стенки. Он должен приходиться точно на середину матки, чтобы не спровоцировать обильное кровотечение. Брюшная полость после надреза изолируется, чтобы в неё не попали частицы плаценты, околоплодные воды, что может привести к внутренним воспалительным заболеваниям.
- Экстраперитонеальный вид
Экстраперитонеальное (внебрюшинное) кесарево сечение проводится без столь опасного вмешательства в чувствительную зону брюшной полости. Надрез производится продольно, со смещением влево от середины живота, рассекаются исключительно мышцы. Противопоказан такой вид кесарева сечения при отслойке плаценты, разрывах матки, рубцах от предыдущих операций, опухолях.
- Влагалищный вид
Используется редко, требует высокого хирургического мастерства и опыта. Это аборт в 3-6 месяцев беременности, при рубцевании на шейке матки, резком ухудшении здоровья женщины, отслойке плаценты. Может производиться согласно двум различным техникам.
- Рассекается небольшая часть матки по передней стенке. Шейка остаётся неповреждённой, травмы исключены, молодая мама быстро идёт на поправку.
- Гораздо хуже, когда разрез при кесаревом сечении данного вида производятся по стенкам влагалища и матки. Он очень сильно повреждает внутренние органы, требует более длительного реабилитационного периода.
- Малое кесарево сечение
Это тоже аборт, но уже на поздних сроках беременности (начиная от 13 вплоть до 22 недель) при тяжёлых нарушениях функционирования у матери или ребёнка. Надрез производится по передней стенке и шейке матки, через него вынимаются зародыш и плацента. Такое кесарево сечение очень травматично и назначается, когда никакие другие роды невозможны.
По срочности
В зависимости от того, было ли предварительно известно о предстоящих осложнениях, или же они возникли внезапно, в ходе родоразрешения, операция кесарево сечение может быть двух видов — плановая и экстренная. Первая позволяет и женщине, и врачу максимально подготовиться к хирургическому вмешательству. Гораздо сложнее, когда проблемы возникают уже в момент непосредственного появления малыша на свет.
- Плановая операция
Проводится в том случае, если ещё на этапе беременности в ходе обследований были выявлены показания к хирургическому вмешательству. Так как они влекут за собой осложнения для здоровья и жизни роженицы и плода, принимается решение готовить женщину к операции.
Подробнее о данной операции в нашей статье.
- Экстренное КС
Нередко возникает ситуация, когда в ходе беременности показания к кесареву сечению выявлены не были, но в процессе родов неожиданно возникли осложнения, которые могут привести к гибели или травмам женщины или ребёнка. В таком случае проводится экстренная операция, к которой никто не был готов.
Подробнее о ее проведении здесь.
Какой бы вид кесарева сечения не был выбран врачом, он всегда должен решать одну-единственную задачу — спасти жизнь и избежать осложнений со здоровьем у матери и ребёнка в результате возникших затруднений и опасностей. Современное оборудование роддомов, профессионализм хирургов и анестезиологов позволяет свести нежелательные последствия любой из этих операций к минимуму. Так что поводов для беспокойства нет.
Чтобы ситуация не выходила из-под контроля, полезно знать, грозит ли вам КС в будущем, т. е. знать о показаниях к его проведению.
Питание роженицы
 В первые сутки после родов роженице нельзя ничего есть, можно только пить негазированную воду. Но не стоит переживать, женщина голодной не будет. Все необходимые питательные вещества будут восполнены капельницами.
В первые сутки после родов роженице нельзя ничего есть, можно только пить негазированную воду. Но не стоит переживать, женщина голодной не будет. Все необходимые питательные вещества будут восполнены капельницами.
На вторые-четвертые сутки роженице нужно соблюдать щадящую диету, ведь ее кишечник все еще не способен работать в полной мере. Можно есть варенную, протертую пищу. Допускается добавление в рацион ненаваристого мясного бульона, котлет, приготовленных на пару, нежирных творога и сыра, картофельного пюре. Под запретом находятся продукты, усиливающие газообразование (бобовые, мучные изделия, виноград и пр.). Если женщину беспокоит метеоризм, нужно поглаживать живот по часовой стрелке в течение минуты.
Уже на пятые сутки меню постепенно расширяют. Но это не значит, что можно есть абсолютно все. Теперь женщине нужно постоянно помнить, что все съеденное может сказаться на состоянии малыша. Поэтому в период грудного вскармливания нельзя употреблять определенные продукты, способные нанести вред крохе.
Рекомендуем прочитать: Диета кормящей матери – первый месяц
Когда стоит прибегнуть к повторному кесареву
Я думаю, вы понимаете, что повторно назначить операцию женщине могут только по ряду определенных причин. В большинстве своем исход родов зависит от того, по какой причине в первый раз было назначено КС.
Показаниями к повторному хирургическому вмешательству служат:
- заболевания со стороны матери, носящие хронический характер;
- телосложение матери, не предрасположенное к естественным родам (например, узкий таз);
- причины, связанные с самими родами, которые и стали показаниями к кесареву сечению (во время первого КС разрез был продольным, корпоральным);
- расположение плода (например, если малыш лежит поперек живота);
- большой вес ребенка (близится к 5 килограммам);
- состояние самой плаценты;
- крепость шва (при КС накладывается шов, что вполне естественно, и если вторая беременность случается через год после первой – вполне вероятно, что рожать женщине самостоятельно будет противопоказано).
Физическое состояние после кесарева сечения
Кесарево сечение представляет собой полостную операцию. Вполне нормально после операции чувствовать сильную боль. Вам даже может показаться, что вы ничего не сможете сделать без посторонней помощи. Боль при этом можно почувствовать даже при покашливании или смехе.
Первые 24 часа после операции роженица находится в отделении интенсивной терапии. Где ей регулярно замеряют давление, температуру, следят за влагалищными выделениями, мочеиспусканием и степенью сокращения матки, сменяют повязки в области операционного шва. Действие анестезии проходит через 3, максимум через 12 часов. Пробовать вставать с постели можно, но только в присутствии медперсонала, очень аккуратно, без резких движений.
Чтобы выздоровление проходило быстрее, придерживайтесь нескольких правил:
- пейте больше чистой воды. Не создавайте ощущение жажды. Пейте чаще и мелкими глотками. Не голодайте. Ешьте полезную пищу богатую на клетчатку и витамины. Это необходимо, чтобы наладить работу кишечника.
- в этот период носите просторное нижнее белье из хлопчатобумажной ткани, которое не будет передавливать вас в области таза.
- после того как сняли шов, тщательно следите за гигиеной этого места, дабы туда не попала инфекция. Если вдруг усилились болезненные ощущения, добавился зуд или появилось чувство, что шов расходится, немедленно сообщите об этом врачу.
- гигиена шва заключается в том, что его надо промывать и просушивать каждый день. Принимайте душ. Лучше промывать шов чистой водой без мыла. Не трите это место, просто аккуратно промокните.
- воспользуйтесь прокладками, чаще их меняйте. Как и после вагинальных родов, после кесарева возможны выделения из промежности и боль в этом месте. Это бывает при экстренном кесаревом сечении, когда врач сначала пытался провести роды естественно и вытащить младенца щипцами.
Риски при кесаревом сечении
Итоговое заключение о плановом проведении кесарево сечения утверждается тремя докторами.
Перед проведением операции беременная женщина подписывает документ о том, что согласна на проведение этой операции и знает все риски, к которым она может привести.
Я сейчас перечислю все риски, о которых обычно идет речь в медицинских документах.
Но сначала хочу оговориться, что риски — это НЕ ЗНАЧИТ, что всё это возникает всегда и у всех. В БОЛЬШИНСТВЕ СЛУЧАЕВ НЕ ВОЗНИКАЕТ. Есть лишь НЕБОЛЬШАЯ вероятность возникновения.
В общем — не переживайте. С вами наверняка всего этого не случится.
Тем не менее, вот потенциальные основные риски для мамы:
Возможность заражения органов малого таза, в частности мочевого пузыря или почек.
Обильное кровотечение – кровопотеря.
Ослабление моторной функции кишечника, после операции зачастую кишечник работает с большим трудом, и врачи обязаны назначать очистительные клизмы, для предупреждения дальнейшего развития заболеваний.
Назначенная анестезия при кесаревом сечении может привести к развитию воспалительного процесса легочной ткани.
Сильные боли в начальные дни после проведения операции, что полностью исчезают через две-четыре недели после родов.
Достаточно длинный путь к восстановлению всех сил и функций, и долгое нахождение в стационаре.
Иногда аллергические, невростенические реакции на анестезию.
Риск дополнительных операций, напр., хирургическое восстановление функции мочевого пузыря, который иногда повреждается в процессе кесарево.
А вот и потенциальные (возможные) риски кесарева для малыша:
Роды раньше назначенного срока. Если дата родов была посчитана неправильно, то при кесаревом сечении ребёнок появится на свет раньше срока.
У детей, появившихся при помощи кесарево, немного выше риск возникновения проблем, связанных с дыхательной системой: тахипноэ (учащенное, неритмичное дыхание в течение нескольких дней жизни), пневмония.
Если при операции применялась общая анестезия, у малыша может наблюдаться нарушение функций центральной нервной системы. Такие детишки в первые месяцы после операции отличаются от сверстников повышенной сонливостью, вялостью, слабостью, они плохо сосут молоко и частенько просыпают кормления. Это не относится к малышам, которые появились в результате кесарево под традиционной — эпидуральной анестезией.
Возникновение внутриутробной травмы. Хоть такие травмы крайне редки (почти невероятны), но всё-таки хирург может случайно ранить малыша в процессе рассечения матки.
Конечно, не все так ужасно драматично. Кесарево — это очень традиционная и хорошо отработанная операция, которую врачи роддомов выполняют по несколько штук в день.
Тем не менее — это операция, которая в любом случае несет больше рисков, чем роды через естественные родовые пути.
Кроме того, многие говорят про последствия кесарева сечения для малыша и для мамы.
Хочу подробнее остановиться на этом вопросе.