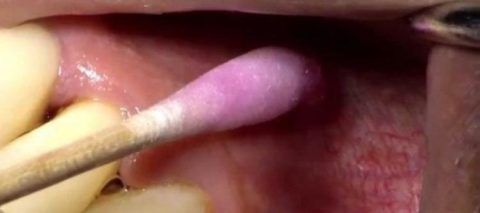
Метод витальной экстирпации показания противопоказания
Содержание:
Виды пульпита: симптомы и особенности течения
Классификация, которой пользуются современные стоматологи в России, разработана в 1989 году в научно-исследовательском институте им. Н. А. Семашко. Она разделяет пульпит на острый и хронический
Каждая форма заболевания имеет свои подтипы, которые крайне важно определить правильно — от этого зависит лечение
Острый пульпит. Это частое осложнение глубокого кариеса. Для него характерна сильная боль, которая усиливается при воздействии на зуб. Приступы часто возникают в ночное время. Заболевание одинаково часто поражает мужчин и женщин, а вот дети ему практически не подвержены. Это связано с особенностями строения детской челюстной системы. Острый пульпит протекает в двух формах:
- Очаговый. Это первая стадия развития пульпита. Она длится не более 2-х дней. Очаг локализован в той части пульпы, которая ближе всего к кариозной полости. Резкая «стреляющая» боль появляется самопроизвольно, вне зависимости от того, было воздействие на зуб или нет. Она кратковременна: длится от 10-ти минут до получаса. Затем на несколько часов отступает и возвращается вновь. Болевые ощущения сконцентрированы вокруг одного зуба, определить его несложно.
- Диффузный. Это следующая фаза острого пульпита, когда воспалительный процесс охватывает коронковую и корневую части пульпы. Боль уже не точечная — она отдает в разные участки челюсти, скулы, виски, затылок. Приступы удлиняются, а промежутки между ними сокращаются до 30–40 минут. Если горячее усиливает болевое ощущение, а холодное — облегчает, это говорит о том, что наступила гнойная стадия. Максимально диффузный пульпит длится 14 дней, после чего переходит в хронический.
Хронический пульпит. Это длительное воспаление, которое продолжается от 2–3 недель до нескольких лет. Зубная боль притупляется и перестает беспокоить так явно, как при острых формах, хотя до конца не проходит. Внешние раздражители ее усиливают, поэтому больному трудно жевать на той стороне, где находится источник проблемы. Пульпа может кровоточить, твердые ткани зуба разрушаются. Вялое течение болезни сопровождают периодические обострения. Хронический пульпит также бывает разных видов, и у каждого — свои симптомы и подходы к лечению заболевания.
- Фиброзный. Первая стадия хронического пульпита, которая может протекать скрыто, не вызывая жалоб у пациента. Болевые ощущения слабые. При осмотре врач обнаруживает глубокую кариозную полость, которая не всегда соединена с пульповой камерой. Пульпа болезненна лишь при прикосновении, кровь появляется время от времени.
- Гангренозный. Развивается под действием инфекции на фоне фиброзного пульпита. Нервные волокна атрофируются, пульпа приобретает грязно-серый цвет. Боль усиливается, появляется неприятный запах изо рта. Кариозная полость глубокая и обширная.
- Гипертрофический. Образованная кариесом полость соединяется с полостью зуба. Происходит разрастание грануляционной ткани, образуется полип, который заполняет свободное пространство. При нажатии он кровоточит и болит. В другое время болевых ощущений практически нет.
- Обострение хронического пульпита. Это финальная стадия, картина которой крайне не привлекательна. У больного проявляются признаки острого и хронического пульпита одновременно: приступы резкой боли, которые усиливаются при надавливании на зуб, разрушение костной ткани с вероятным заражением периодонта.
По статистике чаще всего стоматологам приходится излечивать фиброзный хронический пульпит . Реже — гангренозный . Совсем редко — гипертрофический. В целом хронический пульпит — это в 90% случаев заболевание необратимое. Пульпа разрушается, наступает некроз тканей и разрастание сосудов. Удаление пульпы становится единственным выходом. В ситуации с начальными, острыми, формами прогноз более благоприятен. В целом современная стоматология владеет обширным набором методов и средств для лечения пульпита. Среди них есть место консервативному лечению, когда врачу удается избавить пациента от проблемы, сохранив зубу систему жизнеобеспечения.
Показания для удаления
Удаление пульпы (экстирпация) проводится в случае ее инфицирования или обнажения, которые часто наблюдаются одновременно.
Их сопровождают следующие патологические состояния:
- кариес;
- скол части зуба, приводящий к оголению пульпы;
- воспаление пульпы;
- пародонтит в тяжелой форме;
- врожденные аномалии расположения зубов;
- большие размеры пульпарной камеры;
- некоторые виды протезирования.

Методы лечения
Лечение пульпита у детей проводится различными методиками. Выбранный тип зависит от формы заболевания и клинической картины. Всего существует 4 варианта терапии:
- Консервативная.
- Девитальная ампутация.
- Витальная экстирпация.
- Витальная ампутация.
Лечение пульпита у детей проводится различными методиками.
Консервативный метод
Применяется, если молочные зубы не сформированы полностью. Основные показания для использования консервативного типа – острый серозный или хронический фиброзный пульпит. Для лечения этим методом необходимо, чтобы большая часть пульпы осталась целой.
Лечение пульпита молочных зубов проводят в несколько этапов:
- Анестезия.
- Вскрытие полости и удаление пораженных тканей дентина.
- Обработка антисептическими средствами.
- Наложение медикаментозной пасты на основе гидроокиси кальция – он обладает остеогенными и противомикробными свойствами.
- Установка пломбы.
Девитальная ампутация
Метод применялся повсеместно еще пару десятков лет назад. Его суть заключается в некротизации пульпы под действием сильнодействующих медикаментов – чаще всего на основе мышьяка.
Сегодня девитальную ампутацию используют только в государственных центрах и небольших стоматологических клиниках. Заключается процедура в:
- Обезболивании и вскрытии полости.
- Наложении некротизирующей пасты: для многоканальных зубов – на 2 дня, для однокоренных – на 1.
- Удаленный нерв извлекается вместе с лекарством.
- Помещении в полость тампона, смоченного резоцин-формалиновым раствором. Он оставляется в зубе на несколько дней.
- Извлечении тампона, антисептической обработке каналов и установке пломбы.

Лечить пульпит с помощью витальной экстирпации нужно только под контролем рентгенографических снимков.
Важно! Сегодня избегают удалять пульпу девитальной ампутацией из-за побочных эффектов. Она вызывает сильную боль при умерщвлении нерва, резорцин и формальдегид токсичны и всегда меняют оттенок зуба – появляется серо-розовый цвет
Витальная экстирпация
Самый распространенный метод. Он заключается в полном удалении пульпы зуба. Витальная экстирпация проводится в несколько визитов:
- Больной зуб обезболивается.
- Вскрывается кариозная полость, пораженные ткани удаляются борами разного диаметра.
- Пульпа извлекается.
- Каналы чистятся и обеззараживаются.
- Пломбируются корневые каналы цементной пастой, рассасывающейся при смене зубов. Устанавливать в каналы молочных зубов гуттаперчи, применяемые при лечении пульпита у взрослых, нельзя – они будут мешать росту коренных единиц.
- Установка постоянной пломбы.
Важно! Лечить пульпит с помощью витальной экстирпации нужно только под контролем рентгенографических снимков. Это поможет определить глубину каналов и качество их пломбирования
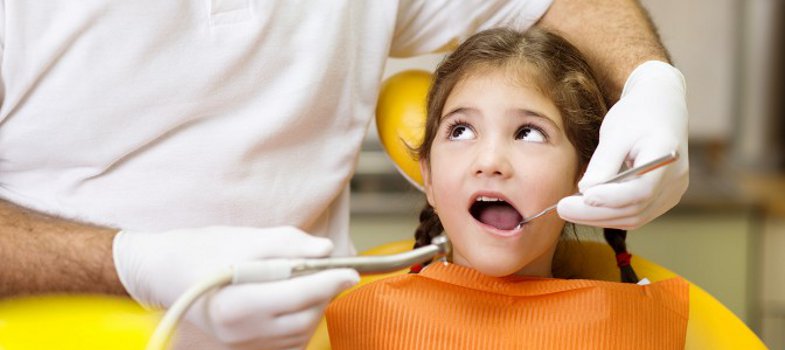
Для удаления нерва методом витальной экстирпации потребуется несколько визитов.
Для удаления нерва методом витальной экстирпации потребуется несколько визитов. В первый удаляется пульпа и устанавливается временная пломба. Дальнейшее лечение проводят через пару дней – когда каналы заживут и перестанут кровоточить. Во время второго посещения корневые каналы пломбируются и только спустя сутки можно устанавливать постоянную пломбу.
Витальная ампутация
Метод схож с витальной экстирпацией. Однако удаляется не вся пульпа, а только ее верхняя, инфицированная, часть, а на оставшуюся накладываются антисептические и противовоспалительные лекарства – «Пульподент» или «Пульпотек». Они герметизируют ткани и позволяют сохранить зуб «живым»: продолжается его питание и кровоснабжение.
Комбинированный метод
В некоторых случаях невозможно вылечить пульпит с помощью одного способа – приходится прибегать к комбинированному методу. Его используют, когда:
- Один или несколько каналов сильно искривлены.
- Невозможно полностью пройти и обеззаразить каналы механическим способом.
- Инструмент сломался и остался в корневом канале.
При комбинированном методе используется одновременно два вида лечения пульпита, чаще всего витальный и девитальный. Доступные участки каналов проходятся, извлекается пульпа, а остальные обрабатываются некротизирующими пастами.
Осложнения при лечении пульпита, в большинстве случаев, возникают из-за врачебных ошибок.
Развитие осложнений
Иногда после проведения операции могут начаться определенные осложнения. В частности наблюдаются следующие случаи:
- Раздражение периодонта – это ответная реакция на отрыв нерва, сопровождаемая болезненными ощущениями. Обычно она проходит после принятия обезболивающего препарата.
- Ожог слизистой. Может появиться, когда девитальная ампутация проводится неправильно. В этом случае пораженный участок следует обработать антисептиком, а также провести противовоспалительную терапию.
- Перфорация зубной корневой системы. Подобное осложнение связано с нарушением техники проведения стоматологического вмешательства. Результат этого – прободение стенки корня. Это заканчивается развитием воспалительного процесса, вплоть до появления остеомиелита.
- Развитие травматического периодонтита. Причиной может стать попадание пломбировочного материала за область корневого канала.
В то же время осложнения могут появиться и вследствие несоблюдения пациентами рекомендаций врача после проведения процедуры. К примеру, если по завершении первого этапа лечения (когда накладывается специальная паста) не прийти в установленный срок ко второму этапу лечения воспаления корня зуба, то это грозит развитием периодонтита.
Иными словами, в любом случае стоит своевременно обращаться за квалифицированной помощью к врачу. И уж тем более ни в коем случае не стоит терпеть зубную боль, надеясь не средства народной медицины. Да, они могут принести облегчение, но это временная мера, чтобы можно было дойти до ближайшей стоматологической клиники.
Девитальная ампутация с последующей мумификацией пульпы
1. обострение хронического фиброзного пульпита во временных и постоянных зубах с несформированными корнями;
2. хронический фиброзный, гипертрофический пульпиты во временных зубах.
1. острый диффузный пульпит с признаками распространения воспаления на периодонтальные ткани;
Применение паст с содержанием мышьяка, при лечении острого диффузного пульпита, особенно в период незаконченного формирования корней или при начале их резорбции во временных зубах, приводит к нарастанию симптомов воспаления и формированию отеков подчелюстной области, лимфаденита и периостита.
2. хронический гангренозный пульпит.
Этапы лечения временных зубов со сформированными корнями.
1 посещение – девитализация.
2. Препарирование кариозной полости, удаление размягченного дентина, полость зуба можно не вскрывать, так как девитализирующая паста сможет проникнуть через широкие дентинные канальцы временных зубов. Если лечение проводится под анестезией, полость зуба лучше вскрыть.
3. Наложение на вскрытый рог пульпы или на проекцию рога пульпы мышьяковистой пасты на 24-36 часов на ватном тампоне.
4. Пломбирование кариозной полости временной пломбой.
2 посещение – мумификация корневой пульпы.
5. Удаление временной пломбы и ватного шарика.
6. Снятие крыши полости зуба.
7. Ампутация коронковой пульпы экскаватором или шаровидным бором.
8. Наложение мумифицирующего вещества – резорцин-формалиновой смеси на тампоне на 2-3 дня. (Действующее начало смеси – пары формальдегида). Резорцин-формалиновая смесь диффундирует по дентинным канальцам, а после мумификации пульпы — заполняет пространство между уменьшившейся в объеме корневой пульпой и стенками канала.
9. Наложение сухого ватного тампона и временной пломбы.
10. Удаление временной пломбы.
11. Наложение резорцин-формалиновой пасты на устья каналов, которая за счет диффузии заканчивает мумификацию пульпы.
12. Наложение изолирующих прокладок (водный дентин, фосфат-цемент) и постоянной пломбы.
Этапы лечения временных зубов с рассасывающимися корнями.
1 посещение – девитализация.
2. Препарирование кариозной полости, удаление размягченного дентина, полость зуба можно не вскрывать, так как девитализирующая паста сможет проникнуть через широкие дентинные канальцы временных зубов. Если лечение проводится под анестезией, полость зуба лучше вскрыть.
3. Наложение на вскрытый рог пульпы или на проекцию рога пульпы безмышьяковистой пасты на ватном тампоне или раствора фенол-формалина с анестезином на 4-5 дней.
Для некротизации пульпы можно использовать пасты, в состав которых входит параформальдегид. Он вызывает расширение сосудов в пульпе с последующим стазом и некрозом, но не приводит к патологическим изменениям в периодонте даже при длительном нахождении. Параформальдегидную пасту в объеме, равном головке шаровидного бора №3, накладывают на 5-6 дней . Существуют готовые параформальдегидные пасты: «Sinarsen», «Fasipulpin», «Devipulp». Однако приготовленные впрок, они быстро теряют свою активность. Это связано с тем, что параформальдегид на воздухе под действием воды и температуры деполимеризуется.
4. Удаление временной пломбы и ватного шарика.
5. Снятие крыши полости зуба.
6. Ампутация коронковой пульпы экскаватором или шаровидным бором.
7. Наложение резорцин-формалиновой пасты на устья каналов. Поскольку во время резорбции корневая пульпа замещается грануляционной тканью, мумификацию корневой пульпы допустимо проводить резорцин-формалиновой пастой.
8. Наложение изолирующих прокладок (водный дентин, фосфат-цемент) и постоянной пломбы.
Двухэтапная методика девитальной ампутации с последующей мумификацией пульпы проводится преимущественно у детей школьного возраста.
Мумифицирующие вещества не нарушают процесса формирования корня и резорбции корней временных зубов.
Если острый пульпит у детей сопровождается резко выраженной воспалительной реакцией периодонта и окружающих мягких тканей, лимфаденитом, то в первое посещение не следует накладывать мышьяковистую пасту
Следует осторожно вскрыть полость зуба, создать отток экссудату и назначить противовоспалительное лечение: внутрь – ацетилсалициловую кислоту (доза зависит от возраста) после еды; сульфаниламидные препараты, глюконат кальция, обильное питье. Наложение мышьяковистой пасты и продолжение лечения проводят после того, как стихнут воспалительные явления
Дата добавления: 2017-01-14 ; Просмотров: 5401 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Патогенез[править | править вики-текст]
Наиболее
часто пульпит является осложнением кариеса,
а также может быть следствием неправильных
действий врача (обточка зуба под
ортопедические конструкции,
некачественные пломбы,
оперативные вмешательства на пародонте,
воздействие химических веществ). Также
описаны случаи ретроградного пульпита
(то есть инфицирование через апикальное
отверстие).
Есть
2 вида попадания инфекции в пульповую
камеру: интердентальный(через коронку
зуба) и ретроградный(когда инфекция
попадает через апикальное отверстие)
1)
физические факторы:
-
перегрев
пульпы, например при препарировании
зуба под коронку или препарирования
кариозной полости без охлаждения -
вскрытие
полости зуба при препарировании
кариозной полости -
травматический
перелом коронки зуба со вскрытием
пульповой камеры -
дентикли
и петрификаты — медленно откладываются
в тканях пульпы, могут раздражать ее
нервные окончания, сдавливать сосуды,
нарушать микроциркуляцию, вызывать
отек, дискомфорт, но не воспаление. но
это облегчает возникновение пульпита
от действия остальных факторов -
выраженная
патологическая стираемость зубов, при
наличии сопутствующих заболеваний(сахарный
диабет, остеопороз — замедляют
откладывание третичного(компенсаторного)
дентина, что ведет к вскрытию пульповой
камеры
2)
химические факторы — всегда являются
ятрогенными(из-за действия врача)
-
несоблюдение
экспозиции травильного геля, необходимого
для адгезии большинства композитных
материалов и некоторых стеклоиономерных
цементов -
некачественное(неполное)
смывание травильного геля -
использование
сильных антисептиков при медикаментозной
обработке сформированной полости при
лечении кариеса -
токсическое
действие пломбировочного материала

3)
биологические факторы — непосредственное
попадание инфекции в пульповую камеру
-
как
осложнение кариозного процесса(в том
числе при вторичном кариесе, развивающимся
под пломбой) -
проникновение
микробов из кариозной полости через
дентинные канальцы после препарирования,
при снятии оттиска под давлением(очень
редкий путь) -
ретроградный
пульпит — попадание микробов через
апикальное отверстие при остеомиелите,
сепсисе -
ретроградный
пульпит — попадание инфекции через
боковые ответвления корневого канала,
после кюретажа глубоких пародонтальных
карманов
Пульпиты
подразделяются на острые и хронические.
Под острым пульпитом понимают состояние,
когда инфекция проникла в пульпу при
закрытой пульпарной камере (через тонкую
стенку разрушенного кариесом зуба).
Острый пульпит вначале носит очаговый
характер и протекает как серозное
воспаление (серозный пульпит), затем
появляется гнойный экссудат (гнойный
пульпит).
Хронические
пульпиты подразделяются на фиброзные,
гипертрофические и гангренозные.
Основная форма хронического пульпита
это фиброзный пульпит, при котором
происходит разрастание волокнистой
соединительной ткани. При гипертрофическом
пульпите происходит гипертрофическоеразрастание
пульпарной ткани через открытую кариозную
полость. При гангренозном пульпите в
коронковой пульпе обнаруживается распад
ткани. В корневой пульпе
обнаруживается грануляционная
ткань.
Непрямое покрытие пульпы
Непрямое покрытие пульпы зуба можно проводить при обратимом характере пульпита. В зубе должны отсутствовать симптомы необратимого пульпита (спонтанные боли, продолжительные болевые реакции на холодное, невозможность купирования боли при приеме анальгетиков), должны быть ответные реакции на тесты, показывающие жизнеспособность пульпы (холодовая проба, ЭОД) и отсутствие изменений в периапикальных тканях зуба.
Несмотря на то, что нельзя точно оценить оставшуюся толщину дентина между пульпой и кариозным поражением, необходимо не менее 0,5 мм неинфицированного дентина. Когда же толщина дентина составляет менее 0,5 мм, в пульпе могут развиться патологические изменения.14
Цель непрямого покрытия пульпы состоит в том, чтобы перекрыть бактериям доступ к питательному субстрату, замедляя тем самым развитие кариозного процесса. Успешность этого метода описана в одном из исследований.15 В ходе этого исследования после препарирования кариозной полости и забора материала для посева бактериальных культур наблюдалось уменьшение образования бактериальных колоний.16 Одним из хорошо изученных свойств МТА является получение стабильного барьера для предотвращения дальнейшего развития кариозного процесса.10
Непрямое покрытие пульпы проводят после частичного удаления, когда удаляется только кариозный инфицированный дентин, или удаления и инфицированного, и поврежденного кариесом дентина. Хотя одним из преимуществ частичного удаления (пошагового удаления) является предотвращение вскрытия пульпы, специалистам необходимо также владеть навыками при случайном вскрытии пульпы.
Клинический случай 1: Частичное удаление пораженных тканей
Девочка, 6 лет, при осмотре выявлено 4 глубокие кариозные полости на первых постоянных молярах. Пациентка отмечала положительную реакцию на холодное в течение нескольких недель. На момент обследования не выявлено жалоб на спонтанные боли.
На рентгенограмме определялась стадия несформированного корня, отсутствие патологических изменений в периапикальной области. Проведена анестезия, изоляция зубов с помощью коффердама. Препарирование полости до эмалево-дентинной границы, по направлению к пульпе. При препарировании оставлен плотный пигментированный дентин в целях возможного вскрытия пульпы.
Проведена реставрация композитом Filtek цвета А2В. При этом проведенное лечение не предусматривало повторного препарирования зубов до тех пор, пока, как один из вариантов, реставрация не стала несостоятельной вследствие нарушения герметизации, либо до появления каких-либо симптомов. На профилактических осмотрах первые постоянные моляры были асимптоматичны, на прицельных снимках не было выявлено никаких периапикальных изменений. Замечу, что при оставлении в полости плотного пигментированного дентина на рентгенограмме может наблюдаться участок просветления, поэтому при лечении глубокого кариеса необходимо учитывать результаты как объективных, так и дополнительных методов исследования. Рекомендовано также оставлять на дне сформированной полости цветной стеклоиономерный цемент по типу Fuji Triage, как предупреждение того, что не было произведено полного удаления пораженных тканей.
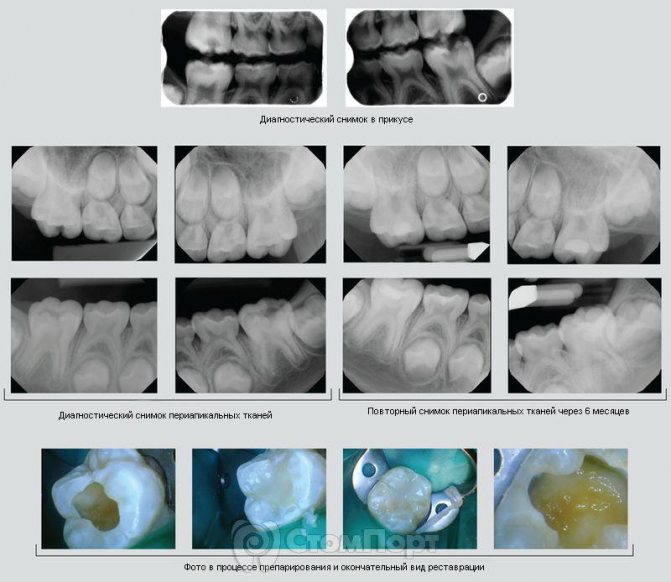
Клинический случай 2: Полное удаление пораженных тканей
Пациент 17 лет обратился с жалобами на боли на верхней челюсти. Пациент связывал боль с зубом 2.6. При осмотре большая кариозная полость на жевательной поверхности, зондирование дна болезненно. Пациент предъявлял жалобы на боль при накусывании. Проведено обезболивание, установлен коффердам. Произведено препарирование без вскрытия пульпы, в области проекции рогов пульпы с помощью амальгамтрегера и ватного шарика наложен NeoMTA (NuSmile). Зуб восстановлен композитным материалом.

Компоненты препарата на основе мышьяка
В зависимости от производителя состав мышьяковистой пасты для девитализации пульпы может отличаться незначительно. Однако компоненты остаются прежними. Различие заключается в их концентрации. Основная часть пасты:
- Триоксид мышьяка или ангидрид – в составе препарата содержится примерно треть от всего объема.
- Местный анестетик – с его помощью снимаются болевые ощущения воспаленной пульпы. С этой целью обычно используется новокаин, гидрохлорид лидокаина либо дикаин. Самого анестетика в пасте – 27-30%.
- Антисептик. Его присутствие обусловлено необходимостью в обеззараживании погибших тканей и уничтожении патогенной микрофлоры. Зачастую с этой целью используется тимол, карболовая кислота или камфора. В пасту его добавляется не боле 5%.
- Танин. Это вяжущий компонент, который способствует замедлению распространения мышьяка в пульпе. Благодаря этому продолжительность воздействия пасты может быть увеличена. Его содержится не более 1%.
- Специальный наполнитель. Благодаря ему есть возможность для формирования дозированных порций в виде небольших шариков.
В тех случаях, когда для удаления пульпы нельзя использовать препарат на основе мышьяка (по разным причинам), он заменяется аналогом.

Как яркий тому пример – параформальдегидный состав.
Лекарственный электрофорез
Лекарственный электрофорез представляет собой применение электрического тока при низком напряжении для лечебных целей.
Польза от лекарственного электрофореза появляется из-за способности тока перемещать заряженные частички вещества. А так как эти вещества лекарственные, то происходит хорошее усвоение самого лекарства.
Поле постоянного тока оказывает воздействие на состояние тканей вокруг зуба, изменяет проницаемость клеток. В таких условиях действие лекарственных частиц усиливается.
Впервые использовать электрофорез вместе с лекарствами предложил П. Бернар в 1931 году.
Проводится данная процедура следующим образом:
- проводится очистка кариозной полости, зубной полости и каналов;
- высушивается полость зуба;
- смоченный в лекарственном средстве ватный тампон вводится в полость зуба, присоединяется электрод, заливается расплавленный воск;
- накладывается ватный валик на зубы, при этом врач просит пациента закрыть рот;
- тот электрод, который расположен во рту подключается к нужному полюсу аппарата;
- второй электрод прикрепляется к коже, обычно это предплечье;
- подается ток не более 3 мА, при этом пациент может ощущать несильные покалывания.
Терапия продолжается в течение 20 минут. Заканчивается процедура те же действиями, только в обратном порядке. После процедуры ставится временная пломба до следующего сеанса. Назначается лечение курсом от 10 до 20 сеансов, в зависимости от тяжести заболевания.
Внимание! Лекарственное средство находится под слизистой оболочкой в течение 1-2 суток, только потом начинает постепенно распределяться
Преимущества
Плюсы использования лекарственного электрофореза:
- уменьшение интенсивности воспалительного процесса;
-
уменьшение отечности;
- снятие болевых ощущений;
- улучшение местного кровообращения;
- восстановление тканей;
- стимуляция местного иммунитета.
Стоит также выделить преимущества данного способа по сравнению с другими:
Отсутствует общее вредное влияние лекарства на организм, потому что действуют лекарственные средства местно, не проходя через весь организм, а следовательно, вероятность нежелательных побочных эффектов низкая.
В сочетании с лекарственным средством электрический ток дает двойную пользу. Тем более ввести лекарство можно в абсолютно разные места, даже очень труднодоступные, когда другим способом это сделать невозможно.
Противопоказания
Противопоказания к процедуре:
- наличие декомпенсированных заболеваний сосудов и сердца;
- сильная гипертония;
- наличие аллергии или индивидуальной непереносимости компонентов лекарства;
- наличие воспалительного процесса, не касающегося пульпита, вместе с повышенной температурой;
- плохая свертываемость крови;
- наличие бронхиальной астмы;
- имеющийся имплантированный кардиостимулятор;
- диагностированная эпилепсия с частыми приступами;
- наличие онкологии;
- токсикоз;
- состояние, при котором человек, не понимает инструкции и не может ей следовать.