Стеноз гортани
Содержание:
У детей
Острые обструктивные состояния у детей встречаются часто и протекают тяжело. Самым распространенным является стенозирующий ларинготрахеит, который часто определяют термином «круп». Он обусловлен воспалением слизистой трахеи и гортани и вовлечением подсвязочного пространства. Наиболее часто это состояние встречается с 6 месяцев до 6 лет. Это клинический синдром, для которого характерны хриплый голос, грубый «лающий» кашель и затрудненное дыхание (его называют стенотическим) и нарастающая дыхательная недостаточность.
Развитие стеноза у детей связано с особенностями строения дыхательных путей. Прежде всего, это гиперплазия железистой ткани в области глотки, узость дыхательных путей, секреция вязкой мокроты, небольшой объем мышц в этой области, мягкость хрящей, рыхлый надгортанник. Чем меньше малыш, тем больше объем рыхлой соединительной ткани в подскладочном пространстве, а это усиливает отек слизистой.
Степени крупа были описаны выше и не отличаются у взрослых и детей. Круп I-II степени лечат у детей консервативно, при III степени необходима срочная интубация. Кортикостероиды наиболее эффективны при лечении стенозирующего ларинготрахеита. Начинают лечение с внутримышечного введения дексаметазона, что останавливает прогрессирование процесса. В дальнейшем ребенка переводят на ингаляции стероидов (Пульмикорт) и бронхолитиков в ингаляциях. Небулайзерная доставка лекарственных препаратов — оптимальна для маленьких детей. Доставка необходимой дозы препарата за короткое время (5-7 минут) обеспечивает быстрый эффект. У маленьких детей используют для проведения процедуры маску, а с 3 лет рекомендуют использовать мундштук, поскольку при использовании маски большая часть препарата оседает в носоглотке.
Для ингаляций применяются Беклометазон, Пульмикорт, Буденит Стери-Неб, Фликсотид, Беклазон Эко и Альвеско. С 6 месяцев разрешен для ингаляций через небулайзер Буденит Стери-Неб, c одного года — Фликсотод, которым делают ингаляцию через спейсер (приспособление для ингаляций), Беклазон Эко разрешен с 4 лет, а Альвеско можно использовать с 6 лет. Суточная доза Пульмикорта зависит от возраста и составляет 0,25-1 мг. Препарат назначают 1 раз в сутки, но на высоте приступа эффективны ингаляции 2 раза в день каждые 12 часов. Гормональные препараты назначают через 15 минут после ингаляции бронхолитика, но допускается одновременное применение двух препаратов сразу в одной камере прибора. Продолжительность лечения ингаляционными кортикостероидами при крупе составляет 2-3 дня. Если стеноз вызван эпиглоттитом, обязательно назначается антибиотик (Зиннат, Зинацеф, Цефтриаксон Акос).
Из других причин стеноза у детей можно назвать
- Врожденные синехии гортани — это достаточно редкая патология, при которой в гортани присутствуют мембраны, которые суживают ее просвет. Первым симптомом этой аномалии является изменение голоса — это может быть охриплость или «петушиный крик». Небольшие мембраны, которые суживают просвет на 1/3, не нуждаются в хирургическом вмешательстве. Большие синехии вызывают явления стеноза, который требует оперативного лечения.
- Синдром дисплазии соединительной ткани. При этом формируется хронической патологии опорно-двигательного аппарата, а также внутренних органов, включая дыхательную систему. У детей с дисплазии соединительной ткани очень часто развивается стенозирующий ларинготрахеит.
- Приобретенный паралич, связанный с травмой возвратного нерва при операциях. При одностороннем параличе присутствует только охриплость без дыхательного стеноза, а при двустороннем выражены признаки стеноза, которые требуют хирургического вмешательства.
- Рецидивирующий респираторный папилломатоз — часто встречающаяся доброкачественная опухоль в этом возрасте. Первым симптомом является прогрессирующая охриплость, а потом присоединяется стеноз.
- Приобретенный рубцовый стеноз, который при полной обтурации значительно нарушает дыхание. Основной причиной его формирования является продленная назотрахеальная интубация, которая проводится при операциях и экстремальных ситуациях. Также рубцовое сужение может сформироваться после спортивной и транспортной травме. Рубцы локализуются в различных отделах дыхательной трубки, но у 70% детей он отмечается в подголосовом отделе гортани.
Клинические проявления
Набор симптомов стеноза может отличаться в зависимости от формы и степени развития патологии.
Однако, выделяют ряд общих характерных признаков стеноза, к числу которых относят:
- Нарушение дыхания (появление характерных шумов в момент выхода, изменение интервалов вдоха и выдоха);
- Изменение формы грудной клетки, когда она как бы западает внутрь;
- Цианоз (синюшность кожи) в области носогубного треугольника, общая бледность;
- Изменение формы ноздрей (они становятся более широкими);
- Нарушение голоса, появление хрипотцы или осиплости;
- Развитие патологий гнойного характера (возникает не всегда);
- Ухудшение общего самочувствия, вялость, сонливость, тревожное состояние (при тяжелом течении и молниеносном развитии возникает паника, сильный страх смерти);
- Чрезмерное напряжение мышц шеи, что особенно отчетливо проявляется в момент вдоха;
- Патологическая подвижность гортани (положение органа меняется при каждом вдохе и выдохе);
- Повышенная влажность кожных покровов (нередко развивается гипергидроз);
- Нарушение ЧСС (при тяжелом течении возможна остановка сердца);
- Гипотермия (снижение температуры тела);
- Расширение зрачков;
- Развитие судорожного синдрома;
- Непроизвольная дефекация или опорожнение мочевого пузыря;
- Нарушение пульса (пульс приобретает нитевидный характер);
- Головокружения, обморочное состояние.
Указанные симптомы стеноза могут проявляться в той или иной степени, при легкой и умеренной степени патологии некоторые проявления отсутствуют.
Стадии развития
В зависимости от клинических проявлений выделяют 4 степени стеноза:
- Компенсированная стадия. Просвет гортани сужен незначительно (на 30% и менее), показатели ЧСС, давления, температуры тела остаются неизменными. Наблюдается незначительное нарушение дыхания, одышка, возникающая в момент физической активности (например, при подъеме по лестнице, быстрой ходьбе);
- Субкомпенсированная стадия. Просвет гортани сужен примерно в 2 раза. При этом показатели уровня АД и ЧСС остаются в норме, когда пациент находится в спокойном состоянии. Во время активности показатели незначительно увеличиваются. Человек пребывает в ясном сознании, но может чувствовать приступы головокружения. Появляются характерные шумы во время дыхания;
- Декомпенсированная стадия характеризуется значительным ухудшением состояния больного. Просвет гортани, имеющий теперь щелевидную форму, сужается в значительной степени (более чем на 50%). Изменяется пульс, появляются сильные приступы удушья. Для того чтобы облегчить свое состояние, человек большую часть времени находится в сидячем положении;
- Приступ асфиксии – крайне тяжелая степень развития недуга. Просвет практически закрыт, доступ кислорода в организм невозможен. Это приводит к появлению жизненно-опасных симптомов, таких как остановка дыхания, сердца, потеря сознания.
Медикаментозное лечение острого и хронического стеноза гортани и трахеи
Медикаментозная терапия острого стеноза гортани направлена на быстрое подавление воспаления и снижение отека слизистой оболочки гортани и трахеи. Для этих целей используют препараты, уменьшающие инфильтрацию тканей, укрепляющие сосудистую стенку (гормоны, антигистаминные препараты, препараты кальция, диуретические лекарственные средства). Стероидные гормоны назначают в остром периоде в течение 3-4 дней внутривенно, а затем — 7-10 дней перорально с постепенным снижением дозы до стихания воспалительных явлений и нормализации дыхания.
При назначении гормональных препаратов после реконструктивной операции более благоприятно протекают репаративные процессы, сформирование грануляциоиной ткани, эпителизация раневой поверхности; повышается вероятность приживления ауто- и аллотрансплантатов.
Вопросы показаний и сроков лечения различных форм стенозов следует решать с учётом возможности поражения внутренних органов. Наличие длительного стеноза считают основанием для принятия мер к предупреждению развитии или лечению уже развившихся поражений соответствующих органов и систем организма. При отсутствии экстренных показаний в предоперационном периоде проводят комплексное обследование, по показаниям — консультации специалистов (кардиолога, терапевта, эндокринолога, нейрохирурга) и коррекцию имеющихся нарушений. Антибиотикопрофилактику назначают за 48 ч до предполагаемой плановой операции. Для предотвращения гнойно-септических осложнений и инфицирования трансплантатов при срочной трахеостомии антибиотики вводят интраоперационно.
Основные причины повторных оперативных вмешательств у больных с хроническим гортанно-трахеальным стенозом — гнойно-воспалительные осложнения, вызывающие экструзии трансплантатов, рестеноз сформированного гортанно-трахеального просвета. Этиотропную и патогенетическую терапию назначают с учётом результатов микробиологического исследования раневого отделяемого и чувствительности микроорганизмов к антибиотикам. Препараты вводят парентерально или внутривенно в течение 7-8 дней. После улучшения состояния пациентов переходят на пероральный приём антибиотиков в течение 5-7 дней. Все операции с использованием имплантов считают «грязными», сопровождающимися высоким риском развития инфекций в области хирургического вмешательства. С точки зрения эффективности и безопасности наиболее приемлемы цефалоспорины I-II поколения (цефазолин, цефуроксим) и ингибиторозащищённые аминопеницилины (амоксициллин + клавулановая кислота, ампициллин + сульбактам).
Сроки проведения противовоспалительной терапии корригируют в зависимости от сопутствующих заболеваний. Так, у больных с вирусными гепатитами pепаративные свойства тканей значительно снижены. Послеоперационный период, как правило, осложняется воспалением в зоне операции и избыточным образованием рубцов. Симптоматическую терапию таким больным назначают в зависимости от выраженности воспалительных явлений, одновременно с назначением гепатопротекторов. Для предотвращения неконтролируемого рубцового процесса необходимо использовать лекарственные средства, которые стимулируют регенераторную способность тканей и препятствуют образованию грубых рубцов.
Симптоматическая терапия заключается в проведении 8-10 сеансов гипербарической оксигенации, общеукрепляющей терапии. Для ликвидации воспалительных явлений в зоне операции используют препараты местного действия мази с фузидовой кислотой, мупироцином, гепариноидом, а также содержащие гепарин натрия + бензокаин + бензилникотинат или аллантоин + гепарин натриия + лука репчатого экстракт. Для улучшения регенеративных способностей тканей гортани и трахеи назначают лекарственные средства, улучшающие тканевой кровоток (пентоксифиллин, актовегин), антиоксиданты (зтилметилгидроксипиридина сукцинат, ретинол + витамин Е, мельдоний), комплекс витаминок группы В (поливитамин), гликозамин в порошках (10-20 дней) и физиотерапевтическое лечение (фонофорез и электрофорез, магнитолазерная терапия в течение 10-12 дней).
В течение первых 3 сут после операции ежедневно проводят санационную эндофибротрахеобронхоскопию с введением антибиотиков и муколитических лекарственных средств (раствор гндроксиметилхиноксилиндиоксида 0,5%, ацетилцистеин, трипсин + химотрипсин, солкосерил). Впоследствии эндофибротрахеобронхоскопию необходимо проводить каждые 5-7 дней для осуществления санации и контроля лечения до полного стихания воспаления трахеобронхиального дерева.
[], [], [], [], [], [], []
Симптомы заболевания
Если организм человека по тем или иным причинам не может получить достаточное количество кислорода, он будет изменять характер дыхания, чтобы восполнить этот дефицит. Клиническая картина будет зависеть от того, насколько сильно произошло сужение. Выделяют четыре степени стеноза гортани:
- Стадия компенсации,
- Стадия относительной компенсации,
- Декомпенсированная стадия,
- Терминальная стадия или асфиксия.
При сужении 1 степени общее состояние малыша остается удовлетворительным или умеренно тяжелым. У него ясное сознание с возможными периодами возбуждения. В такие моменты у ребенка можно заметить втяжение надключичных ямок и межреберных промежутков. Симптоматика включают в себя удлинение вдоха, он становится глубже и происходит быстрее, а выдохи, наоборот, сокращаются. Во время активности у малыша заметна одышка, а количество актов дыхания снижается.
Для 2 степени характерны следующие изменения:
- Состояние среднетяжелое,
- Ребенок становится беспокойным,
- Кожа синеет,
- Малыш усиленно двигает грудной клеткой, заметно втяжение межреберных промежутков,
- Дыхание длинное, шумное и глубокое,
- Нет пауз между выдохами, они короткие и обрывистые, после них сразу идет шумный вдох.
На третьей стадии состояние малыша становится тяжелым, он беспокоен, а его голос беззвучен. Сознание затуманивается, на лице выделяется холодный пот. Кожа бледнеет, а на пальцах рук и в носогубном треугольнике начинается цианоз. Ребенок дышит очень часто. На этапе асфиксии малыш теряет сознание, возможно самопроизвольное мочеиспускание и паралич дыхательных ядер. Кожа становится серой, а дыхание обрывистым.

При асфиксии ребенок абсолютно не принимает участия в жизненных процессах, кожные покровы очень бледные, резко снижается артериальное давление, возможна потеря сознания
Лечение стеноза гортани у ребенка
I степень (компенсированный стеноз)
- Ингаляции через небулайзер (ипратропия бромид 8-20 капель 4 раза в сутки).
- Пребывание в парокислородной палатке по 2 ч 2-3 раза в сутки.
- Дробные щелочные ингаляции.
- Теплое щелочное питье.
- Фенспирид 4 мгДкгхсут) перорально.
- Муколитики (амброксол, ацетилцистеин).
- Антигистаминные препараты в возрастных дозах.
- Бронхолитики (аминофиллин в таблетках).
- Стимуляция кашля.
II степень (субкомпенсированный стеноз)
- Инфузионная терапия с учетом энтеральных нагрузок (100-130 мл/кг) глюкозо-солевые растворы (10% раствор глюкозы, 0,9% раствор натрия хлорида), глюкозо-новокаиновая смесь (10% раствор глюкозы + 0,25% раствор новокаина в соотношении 1 1 из расчёта 4-5 мл/кг).
- Тёплое щелочное питье.
- Антигистаминные препараты хлоропирамин в суточной дозе 2 мг/кг в 2-3 приёма внутримышечно или внутривенно, клемастин в суточной дозе 25 мкг/кг в 2 приема внутримышечно или внутривенно.
- Гормонотерапия преднизолон в дозе 2-5 мг/кг внутримышечно или внутривенно каждые 6-8 ч, гидрокортизон 10 мг/кг внутримышечно каждые 6-8 ч, ингакорт (беклометазон, ипратропия бромид) через небулайзер Следует отметить, что эффективность гормонотерапии не доказана.
- Антибактериальная терапия аминопенициллины, цефалоспорины II-III поколения внутримышечно.
- Пребывание в парокислородной палатке по 6-8 ч с интервалом 1,5-2 ч.
- Муколитики внутрь и в ингаляциях
- Амброксол (внутрь)
- детям до двух лет по 2,5 мл 2 раза в день,
- 2-6 лет — по 2,5 мл 3 раза в сутки,
- 6-12 лет — по 5 мл 2-3 раза в сутки,
- 12 лет и старше — по 10 мл 3 раза в сутки
- Ацетилцистеин (внутрь)
- до 2 лет — по 50 мг 2-3 раза в сутки,
- 2-6 лет — по 100 мг 4 раза в сутки,
- 6-14 лет — по 200 мг 2 раза в сутки,
- старше 14 лет — по 200 мг 3 раза в сутки.
- Амброксол (внутрь)
- Стимуляция кашля и удаление секрета из гортани электроотсосом.
III степень (декомпенсированный стеноз)
- Госпитализация или перевод в реанимационное отделение.
- Прямая ларингоскопия с последующей назотрахеальной интубацией.
- Пребывание в парокислородной палатке до купирования дыхательной недостаточности.
- Продолжение терапии соответствует лечению стеноза гортани II степени.
IV степень (асфиксия)
Реанимационные мероприятия.
Хирургическое лечение острого и хронического стеноза гортани и трахеи
При гортанпо-трахеальной реконструкции применяют вмешательства, суть которых заключается в изменении структуры элементов хрящевого каркаса дыхательной трубки, замещении эпителиальных структур слизистой оболочки трахеи и имплантации или транспозиции структур, обеспечивающих голосовую и защитную функцию.
Развитие реконструктивной хирургии гортани и трахеи включает два основных направления:
- совершенствование хирургической техники и предупреждение осложнений;
- профилактику стенозирования в раннем и позднем послеоперационном периоде.
Объём оперативного вмешательства определяют в каждом конкретном случае в зависимости от этиологии основного заболевания, с условием максимальной радикальности операции. Возможны миоаритеноидхордэктомия с латерофиксацией противоположной голосовой складки, редрессация перстневидного хряща, формирование структур гортани и трахеи с помощью аллохрящей.
Гортанно-трахеальная реконструкция в первичном варианте представляет собой совокупность манипуляций, в результате которых создают дыхательный контур от вестибулярного отдела гортани до грудного отдела трахеи. Формируют недостающие участки стенок гортани и трахеи (за счёт ауто- и аллотканей) и осуществляют функциональное протезирование.
Выделяют следующие способы реконструкции гортани и трахеи:
- резекция арки перстневидного хряща и начального отдела трахеи с тиреотрахеальным анастомозом;
- формирование повреждённых структур гортани и трахеи с интерпозицией хрящевого импланта;
- пластика дефекта васкуляризированным свободным лоскутом;
- структурная пластика мышечными лоскутами и аллотканями;
- пластика дефектов с помощью периостальиых или перихондриальных лоскутов;
- круговая циркулярная резекция с анастомозом «конец в конец»;
- эндонротезирование реконструированной гортани с использованием стентов — протезов различной конструкции.
Развитие и совершенствование гибковолоконной оптики позволило достаточно широко использовать эндоскопию как для диагностики, так и для лечения стеноза гортани и трахеи. Как правило, эти вмешательства применяют при рубцово-грануляционном формирующемся стенозе, папилломатозе гортани, для эндоларингеальной миоаритеноидхордэктомии, а также рассечения послеоперационных рубцов при ограниченных стенозах протяжённостью не более 1 см. Чаще эндоскопическое вмешательство используют в сочетании с радикальными и этапными реконструктивно-пластическими операциями.
Для повышения эффективности операций на гортани и трахее придерживаются ряда правил. Во-первых, хирург должен быть знаком с информацией по горганно-трахеальной хирургии и иметь достаточное число наблюдений иассистенций в операциях. Большое значение придают тщательному дооперационному обследованию и выбору оптимального хирургического подхода, спланированного пошагово. Интраоперационные находки часто серьезно влияют на результат операций, поэтому необходимо помнить, что обследование не даёт полной картины заболевания.
В оценке повреждений гортани и шейного отдела трахеи важны следующие критерии: расположение, степень, размер, плотность и границы повреждения, степень сужения воздушного столба и его характер; подвижность голосовых складок; степень разрушения хрящевых колец; окостенение хрящей; степень нарушения функций.
Вопрос об объёме хирургического вмешательства решают строго индивидуально. Основная задача первого этапа хирургического лечения — восстановление дыхательной функции. Иногда первый этап ограничивается только трахеостомией. Если позволяет состояние пациента, трахеостомию совмещают с трахеопластикой или ларинготрахеопластикой, имплантацией аллохрящей, пластикой дефекта перемещёнными кожным лоскутом, слизистой оболочкой. Количество последующих этапов также зависит ог многих факторов — течения раненого процесса, характера вторичного рубцевания, общей реактивности организма.
Для нормализации дыхания в случае острой обструкции верхних дыхательных путей проводят трахеостомию, при невозможности её осуществлении в редких случаях применима коникотомия. В отсутствие условий для интубации вмшательство производят под местной анестезией. При восстановлении просвета дыхательных путей у больных с острым стенозом возможна деканюлизация или закрытие трахеостомы хирургическим путём. При хронических стенозах гортани и трахеи трахеостомия — первый этап хирургического лечения. Её выполняют с тщательным соблюдением хирургической техники и в соответствии с принципом максимальной сохранности элементов трахеи.
Лечение
Лечение приступа стеноза, обусловленного ларинготрахеитом, проводится в домашних условиях по рекомендациям врача, если это 1-я степень заболевания (компенсированная), или в стационаре (при неполной компенсации и декомпенсации). Обычно время нахождения ребенка в больнице составляет от 7 до 10 дней в зависимости от его ответа на проводимую терапию.
Первая помощь и дальнейшее лечение базируется на следующих принципах:
- Борьба с вирусами с помощью препаратов интерферона и других иммуномодуляторов
- Устранение спазма и отека
- Снижение температуры тела и борьба с другими клиническими проявлениями.
Устранение спазма и отека – это важное направление незамедлительной помощи ребенку, т.к. помогает нормализовать в кратчайшие сроки дыхательную функцию. С этой целью эффективно применяются:
С этой целью эффективно применяются:
- Кортикостероидные гормоны
- Бронхолитики (они непосредственно расширяют бронхи, устраняя спазм) – Пульмикорт, Беродуал и другие
- Увлажненный кислород
- Ингаляции с ферментами, разжижающими мокроту
- Отхаркивающие средства.
В случае риска бактериальных осложнений к лечению добавляют антибиотики, разрешенные к использованию в детском возрасте. Наилучшие отзывы получены от применения препаратов из группы пенициллинов, цефалоспоринов и макролидов.
Причины и признаки стеноза гортани
Острый стеноз гортани возникает внезапно, однако может развиваться и постепенно в течение нескольких часов. Такое состояние может наблюдаться при истинном или ложном крупе, попадании в гортань инородного тела, флегмонозном ларингите, механических или химических травмах, параличе мышц, а также в результате появления аллергического отека.
В образовании острого стеноза гортани, степень которого может быть различной, ведущую роль играют пищевые аллергены, а именно мясо рыбы, устриц, раков, креветок, бобовые и орехи. У грудных детей стеноз часто развивается при употреблении белков яиц и молока. Также доказанной является значимость цитрусовых фруктов, манной крупы, помидоров и продуктов пчеловодства в развитии стенозов.
Различные стадии стеноза гортани часто возникают в результате приема антибиотиков, в большинстве случаев – препаратов пенициллиновой группы. В последнее время участились случаи острого обструктивного ларингита, который в последующем рецидивирует на фоне ОРВИ.
Хронический стеноз стенок гортани характеризуется медленным развитием, очень постепенным сужением просвета и высокой стойкостью этих изменений.


Симптомы развивающегося стеноза гортани могут быть различными, они зависят от того, что именно вызвало стеноз. Основным характерным признаком всех стенозов является резкое нарушение дыхания – асфиксия или удушье.
Для состояния асфиксии характерны следующие признаки:
- цианоз губ, пальцев и видимых слизистых оболочек;
- слабое, частое, поверхностное, а иногда аритмичное дыхание;
- слабый пульс, нитевидный, периодически исчезающий;
- расширение зрачков;
- снижение температуры тела и похолодание конечностей с последующими судорогами;
- непроизвольное отхождение каловых масс и мочи;
- полная потеря сознания.
Помимо стеноза гортани – состояния удушья, наблюдается ряд других признаков. Например, при ложном крупе у детей отмечаются длительные приступы «лающего» кашля, продолжительностью до получаса.
Причины возникновения

Стеноз гортани – опасное состояние, при котором ребенку необходима экстренная медицинская помощь.
Оказать ее можно, только зная причину, которая спровоцировала развитие недуга. К числу таких причин относят:
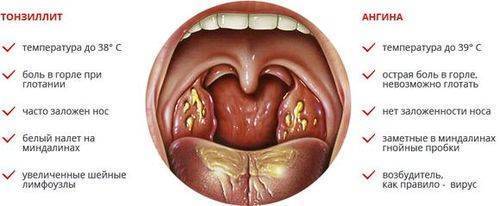
- Воспалительные процессы в области гортани, возникающие вследствие таких заболеваний, как, например, ангина.
- Инфекционные заболевания (скарлатина, туберкулез, корь).
- Повреждения гортани (ожоги, травмы при попадании инородного предмета).
- Врожденные аномалии строения органа.
- Опухолевые заболевания, локализующиеся в области гортани.
- Аллергические реакции.
- Нагноения в полости рта, горла.
- Интоксикация организма, сопровождающаяся выделением мочевины.
Чем опасен ларинготрахеит для малыша? Ответ узнайте прямо сейчас.
Острая форма стеноза у взрослых
Острый стеноз гортани развивается в короткие сроки, максимально в течение одного месяца. Его могут вызвать как заболевания различной этиологии, так и механические повреждения дыхательных путей.
Этиология сужения гортани
- травмы различного происхождения – механические нарушения целостности органа, химические и термические ожоги;
- острое воспаление – ларингит, который связан с сильным отеком, нагноением (абсцесс), инфильтрацией (флегмона);
- обострение хронических форм и вялотекущего воспаления (полипозный ларингит);
- попадание инородного тела в нижние дыхательные пути;
- острые инфекционные болезни – корь, дифтерия, тиф, скарлатина, малярия;
- острый отек как ответная реакция на сильный аллерген;
- системные заболевания, туберкулез, сифилис в третьей стадии.
Отличительные признаки стеноза
Симптомы стеноза гортани у взрослых зависят от причины его появления. Чаще всего они развиваются из-за травм, при которых повреждается слизистая органа и мышечный слой. Из-за инфицирования раны происходит нагноение и появляется отек. Гнойно-воспалительный процесс носит прогрессирующий характер. У пациентов развиваются два основных симптома – гипоксия (нехватка кислорода) и гиперкапния (избыток в организме углекислого газа).
Интенсивность симптомов при остром стенозе зависит от площади поражения, продолжительности патологического процесса, особенностей организма и его чувствительности к дефициту кислорода.
Острый стеноз гортани сопровождается сбоем иннервации (снабжение тканей нервными клетками). В результате у человека развиваются тяжелые функциональные расстройства:
- гипоксия на всех уровнях – ткани, клетки;
- изменение дыхательного цикла;
- нарушение легочной вентиляции.
Один из главных симптомов – одышка, которая бывает разной степени тяжести:
- 1 степень – легкая, бывает при физической активности;
- 2 степень – средней тяжести, возникает при незначительных физических нагрузках (ходьба, одевание, продолжительный разговор);
- 3 степень – тяжелая, одышка в состоянии покоя, во время нахождения пациента в горизонтальном положении.
Стадии патологического процесса
- Стадия компенсации. Дыхание глубокое и редкое. На фоне таких нарушений развивается брадикардия (замедленное сердцебиение). Просвет гортани и трахеи сужен на треть. Размер голосовой щели не превышает 8 мм, при норме от 16 до 24 мм (в зависимости от пола человека). В состоянии покоя пациент не испытывает недостаточности дыхания, одышка беспокоит только при физической активности.
- Стадия субкомпенсации. На этом этапе появляются явные проблемы с дыханием, у пациентов затруднен вдох – инспираторная одышка. К процессу дыхания подключается вспомогательная мускулатура. Дыхание шумное даже в состоянии покоя. Из-за гипоксии кожа становится бледной. При таком состоянии давление остается в норме или слегка повышается (периодически). Просвет гортани сужается на половину, голосовая щель уменьшается до 5 мм.
- Стадия декомпенсации. Дыхание частое и поверхностное, очень громкое и шумное. Человек принимает вынужденную позу в сидячем положении. Для обеспечения дыхательного процесса максимально задействованы гортань и другие органы дыхательной системы. Из-за нехватки кислорода кожа лица у больного приобретает синий оттенок, усиливается потоотделение. Фиксируются явные нарушения работы сердечно-сосудистой системы учащенное сердцебиение, повышенное артериальное давление, нитевидный пульс. Просвет трахеи в виде узкой щели, голосовая щель не превышает в размерах 3 мм.
- Асфиксия или удушье. Дыхание нерегулярное с продолжительными паузами между вдохами, или его полное отсутствие. Резкое угнетение работы сердца, пульс частый, его не всегда удается прощупать. На фоне спазма капилляров кожа приобретает бледный серый цвет. Развиваются такие опасные симптомы, свидетельствующие о тяжелых функциональных нарушениях внутренних органов – непроизвольное мочеиспускание или акт дефекации, выпучивание глазного яблока (экзофтальм), бессознательное состояние, остановка сердца. Просвет нижних отделов органов дыхания, а также размеры голосовой щели не более 1 мм.
Меры профилактики
Чтобы снизить риск развития опасного состояния необходимо:
Тщательно следить за собственным здоровьем, укреплять иммунитет, защищать организм от воздействия вредоносных вирусов и болезнетворных микроорганизмов, вести здоровый образ жизни;
Отказаться от вредных привычек, защищать себя от токсичного воздействия опасных химикатов;
При склонности к аллергии важно максимально ограничить контакт с веществами – раздражителями, придерживаться гипоаллергенной диеты, лекарственные препараты и добавки принимать с особой осторожностью и только по назначению врача;
Избегать механических повреждений и травм, ожогов гортани;
Регулярно проходить профилактический осмотр у ЛОР-врача (особенно, если до этого человек перенес хирургическую операцию на органах дыхания).
Соблюдение указанных правил, к сожалению, не может полностью защитить от развития стеноза, но шанс возникновения данного состояния и осложнений, которые оно может за собой повлечь, существенно уменьшается.
Общие сведения
Частым проявлением респираторной инфекции у детей двух-трех лет является острый стенозирующий ларингит, который обусловлен стенозом гортани. Стеноз внегрудных отделов дыхательных путей — это сужение отдела трахеи, находящегося вне грудной клетrи, и гортани. Наиболее часто встречается стеноз гортани, который и станет предметом сегодняшнего рассмотрения. Гортань — расширенная часть дыхательной трубки, верхняя часть которой открывается в глотку, а нижняя — в трахею. Надгортанник разграничивает гортань и глотку.
Остов гортани составляют три крупных хряща и три мелких, которые соединены связками. Коническая связка является самой крупной и имеет клиническое значение при проведении операции по ее рассечению (коникотомия) для обеспечения проходимости дыхательных путей. Она соединяет перстневидный и щитовидный хрящ гортани. Полость гортани напоминает песочные часы и делится на три отдела. Верхний, средний (область голосовых складок) и нижний — это подголосовое пространство, которое расширяется книзу и переходит в трахею.
Сужение может быть в любом отделе гортани или трахеи, может быть частичным или полным, но в любом случае это приводит к затруднению прохождения воздуха. Затруднение прохождения воздуха через суженные отделы респираторного тракта влечет нарушение аэродинамики в дыхательных путях и у человека возникает ощущение недостатка воздуха, и постоянная потребность увеличить глубину дыхания. У детей подголосовое пространство имеет рыхлый подслизистый слой, что благоприятствует развитию отека и сужения именно в этом месте.
Стеноз гортани вызывается чаще всего ларинготрахеитом, инородными телами, эпиглотитом (воспаление надгортанника), увеличением аденоидов и небных миндалин. Воспалительная реакция в верхнем отделе дыхательного тракта чаще возникает в результате воздействия вирусов и бактерий, однако доминируют вирусы. Если до начала XX века причинами развития стенозов были бактериальные инфекции (дифтерия, сыпной тиф, скарлатина), то на сегодняшний день — это вирусные инфекции, а также состояние после интубации (постинтубационные стенозы).