Синдром патау
Содержание:
Прогноз
Если женщина всё же выберет продолжение беременности, или в том случае, если аборт будет уже противопоказан по срокам, то за исключением редких случаев придётся отказаться от прерывания
К тому же, должно быть сосредоточено серьёзное внимание на том, как именно стоит рожать
Плод с синдромом Патау в большинстве случаев погибает антенатально (во время беременности) или рождается уже мёртвым. Это объясняется значительной тяжестью врождённых аномалий внутренних органов. Малыши с данной патологией, которые после рождения остаются в живых, всю свою жизнь являются полными инвалидами и страдают идиотией.
Если причиной заболевания стал случайный фактор, то последующие беременности у этой женщины могут быть успешными.
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Тем не менее, в странах с высоким уровнем медицины есть дети с трисомией 13 хромосомы, которые прожили до 10 лет. Однако, сильная умственная отсталость, операции и сложнейшее лечение не дадут эффективного результата, а лишь продлят срок жизни.
Ребенок с этим заболеванием никогда не будет полностью самостоятельным и независимым. Из-за сильной умственной отсталости детям с синдромом Патау сложно адаптироваться в обществе, строить взаимоотношения.
Согласно статистике, приблизительно один ребёнок из 150 рождается с какой-либо хромосомной аномалией. Такие нарушения возникают в результате ошибок в структуре или количестве хромосом. Многие дети с подобными проблемами имеют физические и/или психические врождённые аномалии. Некоторые из них в конечном итоге провоцируют выкидыш или даже мертворождение. Одним из наиболее часто стречаемых является синдром Патау.
Предлагаем ознакомиться Признаки рака яичников у женщин и первые симптомы заболевания
Хромосомами называются нитевидные структуры, которые находятся во всех клетках человеческого организма и содержат в себе определённый набор генов. В среднем у людей насчитывается порядка 20 — 25 тысяч генов, определяющих, например, цвет глаз или волос, а также отвечающих за развитие и рост всех частей тела.
Синдром Патау — это генетическое заболевание, представляющее собой утроение хромосом по XIII паре (так называемая Трисомия 13). Он приводит к многочисленным врождённым заболеваниям нервной системы, мышечной ткани и других систем и органов человека, которые зачастую провоцируют гибель ребёнка ещё во внутриутробном периоде и значительно ограничивают продолжительность его жизни, если он всё-таки рождается.
К сожалению, каких-то мер профилактики, направленных на предотвращение синдрома Патау, на сегодняшний день не разработано. Однако можно применять некоторые полезные рекомендации, с помощью которых удастся уменьшить риск появления недуга:
- переехать в другую местность, если она отличается плохой экологией;
- не взаимодействовать с химичесскими вредными компонентами;
- не устанавливать близкие интимные связи с кровными родственниками;
- планировать пополнение в семействе до 45 лет.
На фоне тяжелых врожденных аномалий развития исход данного заболевания крайне не благоприятен. Оно способно привести к таким последствиям:
- самопроизвольные аборты;
- большие риски появления на свет мертвого ребенка;
- около 95 % детей погибают сразу после рождения.
Если так случилось, что вы стали родителем особенного ребенка, не стоит огорчаться и падать духом. Вам следует искать единомышленников, общаться с родителями, которые также воспитывают особенных деток.
Учитывая все сказанное в этой статье, можно сделать вывод, что данная мутация всерьез способна усложнить жизнь малыша. Если взрослые не решились на аборт либо по какой-то из причин не удалось установить правильный диагноз при беременности, тогда нужно приложить колоссальное количество сил, чтобы продлить жизнь ребенка.
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Синдром Патау. Лечение
После того, как диагноз синдрома Патау будет поставлен (еще при беременности), врачи и беременная женщина должны обсудить вариант прерывания беременности. Тут необходимо понять то, что более 90% детей умирают в течение 3-х дней с рождения и более того, риск развития осложнений для матери, будет увеличиваться с каждым днем беременности.
Но если женщина выберет продолжение беременности или если беременность уже вошла в ту стадию, когда аборт будет противопоказан, то от прерывания беременности придется отказаться (за исключением редких случаев)
Также, серьезное внимание должно быть сосредоточено на том, как именно стоит рожать матери
Перед родами должны быть подготовлены все реанимационные мероприятия. К сожалению, очень часто, реанимация ребенка с таким летальным состоянием может быть сильно осложнена отсутствием доступных ресурсов в некоторых медицинских учреждениях. После рождения, некоторые команды хирургов, с согласия родителей, могут осуществить хирургические вмешательства, которыми, как правило, возможно удержать ребенка живым максимум в течение первых нескольких месяцев жизни (но такие сроки, как правило, будут исключением из правил). В таком случае, все стороны должны тщательно взвесить все «за» и «против», так как синдром Патау почти всегда является смертельным расстройством.
Синдром Патау
Синдром Патау – хромосомное заболевание, обусловленное наличием дополнительной копии 13-ой хромосомы (трисомия по 13-ой хромосоме).
В структуру синдрома Патау входят множественные дефекты нервной системы (микроцефалия, голопрозэнцефалия), глаз (микрофтальмия, катаракта), костно-мышечной системы (полидактилия, расщелины губы и нёба, омфалоцеле), сердца, урогенитальной системы и др.
Для выявления и подтверждения синдрома Патау проводится пренатальный скрининг, исследование кариотипа ребенка после рождения. Детям с синдромом Патау необходима общеукрепляющая терапия; по показаниям – коррекция врожденных пороков развития.
Синдром Патау — хромосомная аномалия, представляющая собой трисомию по 13-ой паре аутосом. Синдрома Патау также встречается в литературе под названиями трисомия D и трисомия 13. Частота рождения детей с синдромом Патау составляет 1:7000-10000; соотношение полов примерно одинаковое.
Клинический симптомокомплекс был описан еще в XVII веке; связь же заболевания с увеличением количества хромосом 13-ой пары была установлена в 1960 г. К. Патау, по имени которого данный синдром и получил свое название.
При синдроме Патау у ребенка имеются множественные и крайне тяжелые аномалии развития, определяющие частые случаи внутриутробной гибели плода и малую продолжительность жизни детей с данной патологией.
Диагностика синдрома Патау
Пренатальная диагностика хромосомных болезней плода (синдрома Патау, синдрома Дауна, синдрома Эдвардса) одинакова. На первом этапе скрининга производится определение биохимических маркеров (бета-ХГЧ, РАРР-А и др.) и УЗИ-исследование, на основании которых рассчитывается риск рождения больного ребенка для данной женщины.
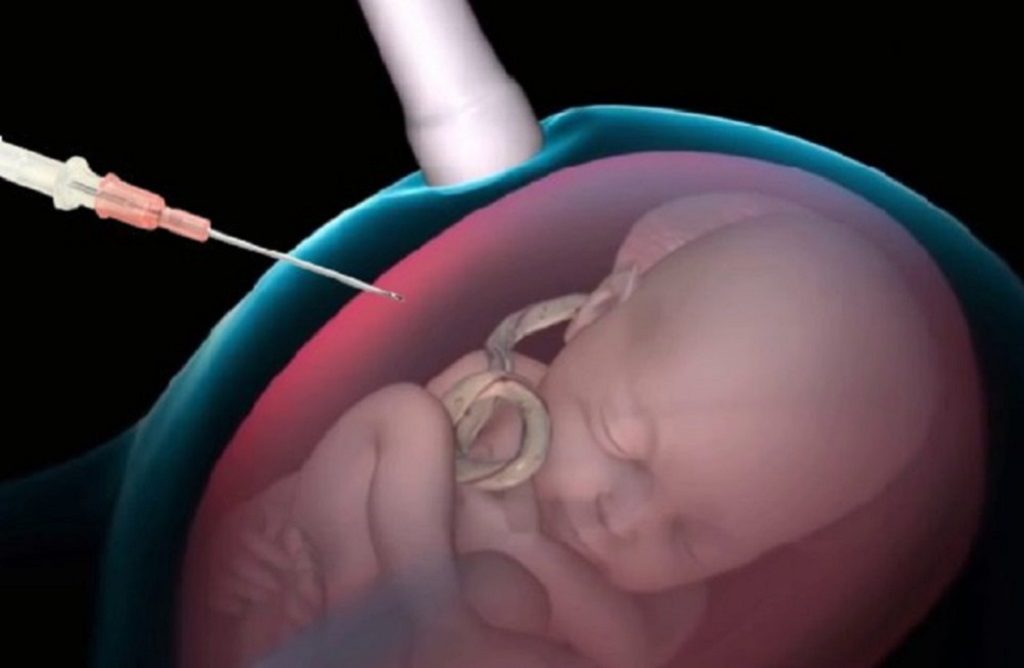
Женщинам, попавшим в группы риска, предлагается проведение инвазивной пренатальной диагностики: биопсии ворсин хориона (8-12 недели), амниоцентеза (14-18 недели) или кордоцентеза (после 20-й недели гестации). В полученных образцах материала плода проводится поиск трисомии по 13-ой хромосоме методом кариотипирования с дифференциальной окраской хромосом или КФ-ПЦР.
Новорожденные с предполагаемым или установленным диагнозом синдрома Патау нуждаются в углубленном комплексном обследовании для выявления тяжелых пороков развития (эхокардиографии, УЗИ органов брюшной полости и почек, нейросонографии, КТ головного мозга и др.). Для определения показаний к оперативному лечению, в первую очередь, необходимы консультации детского кардиохирурга и детского хирурга общего профиля.
Возможности медицинской помощи детям с синдромом Патау ограничены и сводятся, главным образом, к организации хорошего ухода, полноценного питания, профилактике инфекций, общеукрепляющей и симптоматической терапии. Хирургическая помощь может потребоваться для устранения врожденных пороков сердца, расщелин лица и др.
Дети с синдромом Патау находятся под наблюдением педиатра, детского генетика, детского невролога, детского кардиолога, детского офтальмолога, детского травматолога-ортопеда, детского отоларинголога, детского гастроэнтеролога, детского уролога и других специалистов.
Прогноз и профилактика синдрома Патау
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Специфические методы профилактики синдрома Патау не разработаны. При наличии хромосомных заболеваний в предыдущих поколениях или случаев мертворождения перед планированием беременности родителям необходимо пройти медико-генетического консультирование.
Диагностика
Пренатальный скрининг на синдром Патау
В первом триместре врач будет проводить обычные скрининговые тесты, такие, как ультразвуковое исследование и анализ крови матери. Результаты этих тестов предоставят специалисту информацию о том, как растёт и развивается ребёнок. Например, во время процедуры УЗИ врач может заметить аномалии в физическом облике ребёнка, которые могут указывать на трисомию 13.
Если специалист полагает, что у плода возможно хромосомное расстройство, он может предложить матери провести неинвазивный пренатальный генетический скрининговый тест. Это исследование предоставит врачу информацию о риске наличия у плода трисомии 13 или иной хромосомной аномалии. Если результаты этого скринингового теста показывают высокий риск, беременной женщине будет предложено провести диагностическое тестирование.
Пренатальное диагностическое тестирование синдрома Патау
Пренатальные диагностические тесты предоставят специалисту окончательный ответ относительно того, имеет ли ребёнок определённую хромосомную аномалию. Пренатальные диагностические варианты тестирования для синдрома Патау включают процедуры:
- Обследование хорионических ворсинок. Исследование обычно проводится между 10 — 13 неделями гестации. Эта процедура подразумевает взятие образца плацентарных хорионических ворсинок с использованием иглы через брюшную полость или шейку матки.
- Амниоцентез — ещё одно исследование, которое проводится после 15 гестационной недели. Эта процедура включает в себя взятие образца амниотической жидкости путём вставки иглы через живот, управляемой ультразвуковой визуализацией.
Хромосомы в образцах, собранных из обоих диагностических тестов, анализируются для выявления хромосомных аномалий у растущего плода.
Пренатальный скрининг и диагностическое тестирование являются необязательными. Если вы решите отказаться от тестирования, а у вашего ребёнка появятся признаки хромосомной аномалии при родах, специалист выполнит анализ крови у новорождённого, чтобы определить диагноз.
Что такое «синдром Патау»?
Синдром Патау — генетическая патология, приводящая к многочисленным порокам строения и функционирования внутренних органов и систем. Заболевание приводит к возникновению нарушений в работе головного мозга и опорно-двигательного аппарата. Такое расстройство происходит из-за наличия запасной 13 хромосомы. Для заболевания характерны патологии ЦНС и сердечно-сосудистых систем. Также страдают органы зрения и слуха. Присутствуют нарушения мышечной системы. У людей с таким заболеванием наблюдается расщелина губы. Дополнительно присутствует патология строения органов главой системы.
Заболевание развивается в результате нарушения деления клеток. Болезни в одинаковой степени подвержены дети женского и мужского пола. Патологию ставят в один ряд с синдромом Дауна и Эдвардса. Однако болезнь Патау характеризуется более тяжелыми симптомами, внешними уродствами и нарушениями работы внутренних органов.
Большое количество нарушений, к которым приводит синдром Патау, становятся причиной короткой продолжительности жизни таких детей. Порядка 80% рождаются мертвые или умирают во время беременности. Ещё 15% погибают в первые несколько месяцев после родов или в период до одного года. Только 3% детей с таким диагнозом доживают до 5 лет. Всего 1% детей достигают десятилетнего возраста.
Заболевание можно выявить еще во время внутриутробного развития. Если у ребенка наблюдаются хромосомные отклонения, врачи рекомендуют прервать беременность. Такие рекомендации обусловлены высокой смертностью детей, тяжёлыми врожденными аномалиями и патологиями развития. Ребёнок не сможет вести полноценный образ жизни. По решению родителей беременность может быть сохранена. В этом случае на протяжении всей жизни ребенка необходимо обеспечивать ему должный уход, проводить поддерживающую терапию и компенсационное лечение.
Выделяют несколько разновидностей патологии. В список входят:
- Полная трисомия. В этой ситуации лишняя хромосома присутствует в каждой клетке.
- Транслокация. К клеткам присоединена только половина 3 хромосомы.
- Мозаичная. Лишняя хромосома присутствует только в некоторых клетках.
Частота рождения детей с патологией составляет один ребёнок на 7000-10000. Клинический симптомокомплекс описали еще в 17 веке. Однако связь заболевания с увеличением количества хромосом 13 пары было установлено только в 1960 году. Закономерность выявил немецкий генетик Клаус Патау, именем которого в последующем и назвали синдром.
Диагностические мероприятия
Диагностика данной патологии, как и любого другого генетического заболевания, проводится пренатально и постнатально. Внутриутробное обнаружение подобных аномалий позволяет сопоставить возможные риски рождения больного ребенка. Методы пренатальной диагностики делятся на инвазивные и неинавазивные.
Неинвазивные методы считаются безопасными. Чтобы обнаружить генетическую аномалию, не требуется материал плода. Ультразвуковое исследование плода и допплерография маточно-плацентарного кровотока рекомендованы всем беременным женщинам. Диагностика с помощью УЗИ является достоверной на 100%.
Стандартный пренатальный скрининг включает анализ крови на биохимические маркеры. Полученные результаты соотносят с возрастом беременной женщины и сроком гестации. Если полученные данные выходят за пределы нормальных значений, врачи рекомендуют прервать беременность. Для анализа необходима венозная кровь беременной женщины, в которой имеются фрагменты генетической структуры плода.
Инвазивные методы включают:
- Биопсию ворсин хориона, позволяющую диагностировать недуг с 8 по 12 неделю беременности. Одну из плодных оболочек берут на анализ с помощью пункционной иглы. Для исследования достаточно небольшого количества материала.
- Амниоцентез — забор околоплодных вод специальной иглой через брюшину для проведения клеточного анализа. Метод актуален с 14 по 18 неделю беременности. Исследование проводится под контролем УЗИ. Клетки, содержащие ДНК плода, проверяют на наличие генетических заболеваний.
- Кордоцентез — исследование пуповинной крови плода, позволяющее определить генетические аномалии с высокой точностью. Проводится оно после 20-й недели гестации.
Несмотря на высокую точность и надежность инвазивных методов, их применяют только в крайних случаях. Внедрение в организм беременной женщины и проникновение в оболочки плода несет определенный риск. Любое неверное движение специалиста, проводящего процедуру, может привести к внутриутробной гибели плода.
Диагноз устанавливают после определения кариотипа младенца путем КФ-ПЦР. Только анализ ДНК позволяет подтвердить или опровергнуть предполагаемый диагноз. С помощью хромосомных исследований можно определить, есть ли у ребенка трисомия 13, наследственная ли у аномалии этиология или она обусловлена спонтанной внутриутробной мутацией. Чтобы оценить риски и суметь предотвратить подобные мутации, родители должны пройти подробное генетическое исследование, которое дает 100%-ный результат. Генетическая экспертиза проводится, даже если произошла внутриутробная смерть плода, с целью предотвращения синдрома при повторной беременности.
Постнатальная диагностика заключается в обследовании новорожденного неонатологом и выявлении яркой и специфичной симптоматики. Больным детям показано тщательное всестороннее обследование, включающее следующие инструментальные методики:
- Кардиографию – электрокардиографию, фонокардиографию, коронарографию, магнитокардиографию;
- УЗИ внутренних органов, расположенных в абдоминальной полости и малом тазу: поджелудочной железы, почек, мочеточников, органов репродуктивной системы;
- Нейросонографию — УЗИ головного мозга;
- Томографическое исследование мозговых структур — КТ или МРТ.
Больным детям обычно требуется консультация врачей — специалистов в области офтальмологии, отоларингологии, неврологии, детской хирургии, генетики, эндокринологии, психиатрии.
Симптомы
Первые клинические признаки патологии обнаруживаются уже при беременности. Срок ее сокращается до 38 недель, а течение осложняется многоводием. Врожденные аномалии, формирующиеся при синдроме Патау, обычно приводят к гибели плода внутри утробы матери. Выкидыши и мертворождение — самый частый исход патологии.
синдром Патау различной тяжети
Нередко в процессе родов младенцы задыхаются. Они рождаются с очень малой массой тела, так называемой пренатальной гипотрофией. Отличительные признаки заболевания у больных детей — симптомы поражения костно-суставного и мышечного аппарата, ЦНС, органа зрения, внутренних органов.
- Особенности внешнего вида: килевидная деформация черепа, микроцефалия, атипичный размер и форма лба, близко посаженные орбиты, сужение глазной щели, широкий нос, низкие ушные раковины, вогнутая переносица, укороченный шейный отдел позвоночника. Больные рождаются с серьезными дефектами лица — расщелиной неба и верхней губы. Подобные уродства делают больного ребенка не похожим на человека.
- Признаки поражения костей, суставов, мышц: сжатая в кулак кисть, полидактилия, сращение пальцев, деформированная стопа.
- Симптомы со стороны ЦНС: недоразвитие мозжечка, водянка головного мозга, дисгенезия мозолистого тела, грыжи различных отделов позвоночника, глухота.
- Врожденные аномалии зрительного анализатора проявляются колобомой, помутнением роговицы, микрофтальмией, врожденным помутнением хрусталика, атипичным строением сетчатки, недоразвитием зрительного нерва и его гипофункцией, отсутствием одного глаза, циклопией.
- Эндокринные нарушения — гипопитуитаризм.
- Поражение внутренних органов: пищеварения – воспаление и гетеротопия поджелудочной железы, кисты в железистой ткани, незавершенный поворот кишечника, дивертикул Меккеля, наличие добавочной селезенки; мочевыделения – увеличение почки и ее водянка, капиллярные гемангиомы и поликистоз почек, недоразвитие или дублирование мочеточника, отсутствие задней стенки уретры; сердца и сосудов — нарушение строения сердца, дефекты его перегородок, изменение нормальных объемов крупных и средних сосудов, разобщение малого и большого круга кровообращения; половых органов – крипторхизм, гипертрофия клитора, двурогая матка, недоразвитый половой член. Аномально развитая половая система — причина полной утраты репродуктивной способности, не подлежащей восстановлению.
- Младенцы нередко страдают от грыжи пупка, имеют глубокую степень умственной отсталости и входят в группу риска по развитию лейкоза.
Новорожденные с такими патологиями редко доживают до года: 95% больных умирает практически сразу после родов. Продолжительность жизни при данном синдроме в отдельных случаях может достигать пяти или десяти лет.
На основании клинических проявлений болезни и особенностей течения патологического процесса выделяют следующие формы синдрома:
- Легкая форма — ребенок рождается с особенностями внешнего вида, отличающими его от остальных детей, гипотрофией и незначительными функциональными нарушениями внутренних органов. Продолжительность жизни колеблется от нескольких месяцев до года. При отсутствии тщательного ухода и медицинского наблюдения болезнь быстро прогрессирует.
- Умеренная форма – новорожденный имеет характерный внешний вид, обезображивающий его и позволяющий поставить предварительный диагноз сразу после рождения, а также дисфункцию жизненно важных органов, нарушающую процессы жизнедеятельности. Больные дети в среднем живут 2-3 дня и погибают от развившихся осложнений. Продлить жизнь таким детям поможет только хирургическое вмешательство, устраняющее врожденные аномалии.
- Тяжелая форма — ребенок погибает внутриутробно или умирает спустя несколько часов от рождения от полиорганной недостаточности.
Симптомы синдрома Патау
Синдром Патау сопровождается формированием множественных тяжелых пороков, нередко приводящих к внутриутробной гибели плода. Почти в половине случаев беременность плодом с синдромом Патау осложняется многоводием.
Геморрой в 79% случаев убивает пациента
Дети обычно рождаются в срок, но с маленьким по отношению к сроку гестации весом — около 2500 г (т. н. пренатальной гипотрофией). Роды нередко осложняются асфиксией новорожденного. У ребенка с синдромом Патау выявляются врожденные аномалии развития головного мозга, лицевой и мозговой части черепа, глазных яблок. Новорожденные с синдромом Патау имеют характерный внешний вид: небольшую окружность головы (микроцефалию), нередко – тригоноцефалию; низкий, скошенный лоб, узкие глазные щели; плоскую, запавшую переносицу. Для детей с синдромом Патау типичны двусторонние расщелины лица («волчья пасть» и «заячья губа»), низкое расположение и деформация ушных раковин.
Нарушения со стороны ЦНС включают голопрозэнцефалию, гипоплазию мозжечка, гидроцефалию, дисгенезию мозолистого тела, спинномозговые грыжи (менингомиелоцеле). Частыми проявлениями синдрома Патау служат глухота, микрофтальмия, врожденная катаракта, колобомы, дисплазия сетчатки, гипоплазия зрительного нерва.
Аномалии внутренних органов при синдроме Патау могут быть представлены различными комбинациями: врожденными пороками сердца (ДМЖП, ДМПП, коарктацией аорты, открытым артериальным протоком, декстрокардией), почек (поликистозом, гидронефрозом, подковообразной почкой), пищеварительной системы (незавершенным поворотом кишечника, кистозными изменениями поджелудочной железы, дивертикулом Меккеля) и др. У мальчиков с синдромом Патау наблюдается крипторхизм, гипоспадия; у девочек — гипертрофия клитора и половых губ, удвоение матки и влагалища, двурогая матка. Нарушения развития костно-мышечной системы характеризуются полидактилией кистей и стоп, синдактилией, флексорным положением кистей, «стопой-качалкой», наличием эмбриональной пупочной грыжи. Дети с синдромом Патау всегда имеют глубокую умственную отсталость в степени идиотии, значительно отстают от сверстников в физическом и психическом развитии.
Наличие у детей с синдромом Патау тяжелых множественных пороков развития обусловливает неблагоприятный прогноз: 95% больных умирает на первом году жизни. В развитых странах количество детей, доживающих до 5 лет, не превышает 15%, до 10 лет – 2-3%.
Причины и профилактика синдрома Патау
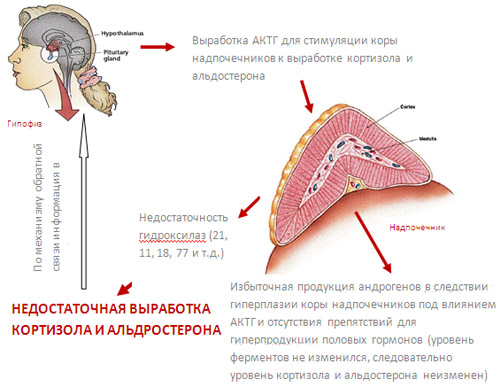
Сегодня специалисты занимаются активным изучением генетических патологий. Однако выяснить, что именно провоцирует появление генных мутаций, пока не удалось. Считается, что к появлению синдрома Патау приводит возникновение нарушений на различных уровнях развития ребенка — уровенях яйцеклетки, зародыша и плода. Особую роль играет и наследственность. Так, к развитию заболеваний может привести нерасхождение хромосом в процессе деления половой клетки. Возможны мутации в самой оплодотворённой яйцеклетке или клетках плода. Иногда происходит робертсоновская транслокация. При ней зародыш получает дополнительную копию гена. Синдром Патау провоцируют и различные аномалии, образующиеся на уровне содержания генетической информации в клетке. Иные мутационные изменения также могут стать причиной развития заболевания.
Сегодня специалисты вывели факторы риска, которые могут спровоцировать развитие патологии. В перечень вошли:
- Пожилой возраст матери. Патология значительно чаще выявляется у детей, которые родились у женщин после 45 лет.
- Присутствует плохая экологическая ситуация в районе проживания матери.
- Ребёнок родился от брака между близкими родственниками.
- В предыдущих поколениях имели место быть наследственные заболевания.
Синдрому Патау свойственна спонтанность. Его нельзя предотвратить. Потому специфических методов профилактики не существует. Большинство детей, которые рождаются с этим синдромом, погибают в течение первой недели жизни. Потому врачи настоятельно рекомендует проводить аборт по медицинским показаниям. Единственным профилактическим методом выступает планирование беременности и прохождение предварительной консультации с врачом-генетиком. В процессе должны принимать участие оба родителя. Специалист направит пару на прохождение диагностических исследований, по результату которых сможет определить патологии, которые могут возникнуть у ребёнка, а также выявить вероятность их появления.
Нужно учитывать, что шанс рождения ребенка с синдромом Патау существует даже у совершенно здоровых родителей, у которых в роду не имелось отклонений
Потому важно проходить обследования в течение всего периода беременности. Современные диагностические исследования дают возможность выявить отклонения на ранних стадиях
Причины
Синдром Патау развивается в случае появления в генотипе плода дополнительной 13 хромосомы. Современные ученые до сих пор не могут объяснить, из-за чего же так происходит. Возможно всему виной гормональный сбой, сопровождающий процесс образования половых клеток или формирования зиготы. Больной ребенок может появиться на свет в семье, где родители и ближайшие родственники являются абсолютно здоровыми.
Факторы, способствующие развитию патологии:
- Беременность после 40 лет,
- Острые инфекционные патологии матери,
- Употребление алкоголя или курение во время беременности,
- Неблагоприятная экология,
- Интимная связь с близкими родственниками,
- Отягощенный наследственный анамнез,
- Облучение,
- Воздействие химикатов, лекарств и прочих токсинов,
- Заболевания органов репродуктивной системы,
- Эндокринопатии.
Вышеперечисленные факторы лишь повышают риск развития данной мутации, а не являются ее непосредственными причинами.
Чтобы жить, расти и развиваться, человеку необходимы две копии каждой хромосомы. Появление третьей, добавочной, хромосомы смертельно опасно для плода. Синдром Патау – одна из тех трисомий, при которых возможно живорождение.
Основные формы синдрома Патау:
- Цитогенетическая – появление дополнительной хромосомы связано с тем, что они не расходятся в процессе мейотического деления клеток. Эта форма встречается чаще всего и отличается очень тяжелым течением.
- Простая – на ранних этапах развития плода каждая клетка уже имеет лишнюю хромосому по причине обширной мутации или имеющихся отклонений в яйцеклетке до оплодотворения.
- Мозаичная – на поздних этапах развития плода одни области имеют здоровые клетки, а другие патологичные, что приводит к аномалии отдельных органов ребенка.
Подобные патологические изменения происходят в организме плода во время эмбриогенеза.
Симптомы и признаки
Есть ряд осложнений, которыми характеризуется наличие этого недуга, и все осложнения очевидны:
Многоводие во время беременности, при заболевании Патау оно встречается в 50% случаев;
Есть у ребенка также врожденные пороки, включающие массу тела ниже нормы;
Микроцефалия, которая носит умеренный характер, при этом могут возникать трудности в развитии некоторых отделов ЦНС;
Некоторые признаки болезни налицо – например, небольшие узкие глаза и лоб, малое расстояние между ними, широкое основание носа;
Раковины ушей у таких детей подвержены деформации, между верхней шубой и носом есть расщелина;
Проблемы с развитием внутренних органов – это сердце, хронические желудочные патологии, грыжа;
Если говорить о почках, то у таких детей они имеют очень большие размеры;
Происходят задержки в развитии – не только с физической точки зрения, но и с умственной;
Идиотия, которая наблюдается у выживших детей, хотя обычно с такими симптомами больные дети долго не живут.
Так, признаки очевидны, и необходимо обратить на них внимание