Ревматолог
Содержание:
- Когда обращение к врачу-ревматологу является обязательным?
- Прием ревматолога и основные методы диагностики
- Как проходит прием?
- Советы врача-ревматолога
- Как понять, что вам нужен именно ревматолог, а не ортопед
- Прием врача
- Диагностика, применяемая для выявления артрита
- Когда нужно обратиться к ревматологу? — «Бест Клиник»
- Когда появляется необходимость посетить специалиста?
- 4 Необходимые исследования для диагностики
- Симптомы, при которых нужно посетить реваматлога
- Профилактика ревматических патологий
- 2 Кто лечит суставы
- Заболевания из группы васкулитов
- Ревматология и ортопедия
- Лечение у ревматолога
Когда обращение к врачу-ревматологу является обязательным?
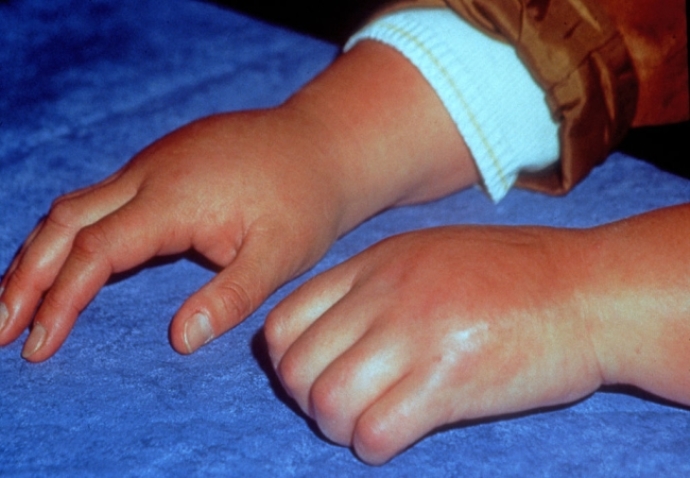
Как правило, возникновение ревматического заболевания никак не проявлено симптоматически. Поэтому его очень непросто выявить на ранних стадиях. Симптомы болезни могут проявиться лишь по истечению 2-3 недель, что внешне очень похоже на повтор простуды.
Поэтому рекомендация такова – Вам обязательно необходимо обратиться к ревматологу в случае, если на протяжении 1-2 недель:
- у Вас не проходят боли в суставах;
- у Вас по утрам сохраняется скованность суставов и Вам необходимо не менее 30 минут чтобы их размассажировать и они начали двигаться;
- у Вас продолжает держаться высокая или повышенная температура тела;
- Ваши суставы имеют деформацию за счет костных изменений, они пребывают в опухшем состоянии, или в их области наблюдается отечность;
- температура в суставе кажется горячее, чем ткани расположенные около него;
- Вы испытываете боль в мышцах, или ощущаете слабость в конечностях;
- у Вас на кожном покрове суставов образовались узлы синюшно-розового цвета;
- среди Ваших родственников по крови есть болеющие ревматизмом и их симптомы схожи с Вашими.
Прием ревматолога и основные методы диагностики
На прием к этому специалисту нередко пациенты попадают не в первую очередь, а по направлению от других специалистов, например, от терапевта или от хирурга с предварительным обращением к ним по причине актуальных жалоб. Учитывая тесноту связи ревматологии с иными областями в медицине, не удивительно, что заболевания, которые лечит ревматолог, имеют сходство с заболеваниями инфекционными, онкологическими, гематологическими, кардиологическими и прочими.
Первым делом, ревматолог выслушивает жалобы пациента, осматривает его и изучает историю болезни (абсолютно все патологические процессы в организме). Об использовании в диагностике результатов лабораторных исследований крови красноречиво свидетельствует список анализов, которые нужно сдать при обращении к ревматологу. На их основе специалист делает вывод об активности воспалительного процесса и состоянии иммунной системы больного. Так, определение СОЭ поможет выявить воспаление, ревматоидный артрит диагностируется на основе показателей ревматоидного фактора, а точный диагноз при системной красной волчанке гарантируют данные об антинуклеарных антителах.
Врач, направляющий пациента к ревматологу, также должен назначить предварительную рентгенографию. Рентгеновский снимок – ключ к работе врача-ревматолога. На нем в достаточной степени отображаются все детали патологических изменений в соединительной ткани. Врач фиксирует их и заносит в амбулаторную карту в качестве первоначального диагноза. Именно рентгенография является простейшей и самой информативной диагностической процедурой ревматических заболеваний. На первых стадиях их развития на информации, полученной ревматологом с рентгеновского снимка, диагностика и консультация врача заканчивается и выполняется назначение соответствующих терапевтических и профилактических процедур.
В более сложных ситуациях возможно применение нескольких других диагностических процедур.
МРТ (магнитно-резонансная томография) – послойное сканирование определенного участка или всего тела пациента пульсирующими магнитными полями и радиоволнами. В плане ревматических болезней снимки МРТ необходимы, чтобы уточнить состояние мягких тканей, окружающих очаг заболевания. Осуществляется для уточнения диагноза и деталей плана лечения при ревматических патологиях межпозвоночных дисков, сосудистых связок и нервных волокон.
КТ (компьютерная томография) – аналог МРТ, но производится рентгеновскими лучами, дающими сведения о физических свойствах исследуемой патологии. К-томограмма представляет собой набор рентгеновских снимков, что значительно лучше, чем простая рентгенография. Однако, в большинстве случаев одного снимка вполне достаточно, поэтому затраты на томографию неоправданны. Однако в последнее время при остеопорозе все чаще используется полученная с её помощью информация, так как именно по снимкам КТ можно проводить денситометрию – определение плотности тканей.
Как проходит прием?
На приеме доктор тщательно осматривает пациента, расспрашивает о беспокоящих симптомах, как давно появились признаки заболевания. После этого врач обычно назначает диагностические процедуры, включающие ряд иммунологических анализов, рентген.
При сильно выраженной суставной боли врач делает так называемую блокаду пораженного сустава, используя глюкокортикостероиды, противовоспалительные препараты. Такой подход в лечении позволяет купировать боль и сохранить трудоспособность пациента.
Важную роль в лечении играет диетическое питание. Например, при развитии подагры следует исключить из рациона (или ограничить) продукты, способствующие образованию и накоплению молочной кислоты: бобовые, мясо, копчености, шоколад. А при диагнозе остеопороз помимо медикаментозного лечения в питание включаются продукты, богатые кальцием, фосфором и витамином Д.
В случае дистрофических изменений в суставной области ревматолог расскажет, от каких физических нагрузок стоит отказаться (например, работа на садовом участке). Хотя сами по себе движения и умеренные физические нагрузки служат профилактикой болезней опорно-двигательной системы. Они повышают мышечный тонус, улучшают кровоснабжение, доставляя кислород и питательные вещества к тканям и органам. Поэтому нередко доктор назначает в качестве дополнительного лечения физиопроцедуры, лечебную физкультуру, массаж, рефлексотерапию.
Советы врача-ревматолога
Согласно информации ВОЗ, не менее 15% людей во всем мире страдают артрозом — заболеванием суставов. Это когда в каком-либо суставе или между позвонками постепенно «изнашивается» (то есть разрушается) хрящевая прослойка. При этом вы слышите отчетливый «хруст» в суставе, ощущаете боль и не можете свободно двигаться. Что же приводит к появлению артроза?
Ключевую роль в появлении данной патологии суставов играют такие факторы:
- чрезмерные нагрузки;
- лишний вес;
- малоподвижный образ жизни;
- травмы;
- наследственность;
- пожилой возраст.
Если с последними двумя факторами (наследственность и возраст) мы вынуждены просто смириться, то относительно первых четырех предпосылок возникновения артроза можем использовать следующие советы врача-ревматолога:
- избегать травм (то есть быть осмотрительными на производстве, в спортзале, на даче и т.д.);
- физическая активность – обязательное условие сохранения здоровья, но «что слишком, то не есть здорово»;
- лишние килограммы – дополнительная нагрузка на опорно-двигательный аппарат и на всю костно-мышечную систему: питайтесь рационально и не переедайте.
Помните: износ хрящей – процесс необратимый, но есть возможность его заблокировать.
Иммунолог
Нейрохирург
Анестезиолог
Стоматолог
Ортопед
Нарколог
Нефролог
Эндокринолог
Как понять, что вам нужен именно ревматолог, а не ортопед
Поскольку оба врача занимаются проблемами суставов, бывает сложно определиться. Существуют некоторые признаки, которые указывают на воспалительный характер патологии и заболевания соединительной ткани. Обращайтесь за помощью не к ортопеду, а к ревматологу, если:
- у вас болят одновременно несколько суставов (очевидно, что это не посттравматический артроз, а проблема имеет системный характер);
- ваши суставные боли не вызваны травмами;
- они сопровождаются повышенной температурой тела, утомляемостью, сыпью на коже, болями в груди;
- есть боль в спине;
- вас укусил клещ;
- болят мышцы или голова;
- вы потеряли вес без объяснимой причины или испытываете повышенную потливость.
Если ортопед и ревматолог не справляются, может понадобиться хирург-ортопед
Что лечит ревматолог? Ответ практикующего специалиста:
Каждый клинический случай индивидуален. Сомневаетесь? Начните с терапевта или семейного врача, который направит вас и подскажет. Если вас беспокоят боли в суставах, главное – действовать. Чрезмерное увлечение таблетками и мазями с обезболивающим эффектом приведет к тому, что болезнь прогрессирует и остановить ее будет гораздо сложнее, а может, и невозможно. Поэтому не откладывайте визит к специалисту!
Прием врача
Врач-ревматолог – кто это? Это специалист, лечащий заболевания суставов. На прием ревматолога часто люди попадают не сразу, а по направлению от других докторов: к примеру, от хирурга или терапевта. Когда пациент приходит на прием, врач выслушивает все его жалобы, интересуется перенесенными ранее заболеваниями, аллергиями и травмами. Также он расспрашивает об образе жизни больного и недугах его родственников, которые могут передаваться по наследству.
Учитывая, что ревматология тесно связана с другими медицинскими областями, нет ничего удивительного, что болезни, на которых специализируется этот врач, схожи с различными инфекционными, кардиологическими, гематологическими и иными недугами.
Достаточно часто болезни суставов требуют непосредственного хирургического вмешательства. Такие манипуляции выполняет артролог. Он проводит операции, делает уколы в суставную сумку и т. д. Когда пациенту нужно поменять сустав (поставить эндопротез), этим занимается уже травматолог-ортопед.
Диагностика, применяемая для выявления артрита
Многие люди не знают, какой врач лечит артриты и артрозы, поэтому берут направление на обследование у терапевта и проходят основные его виды. В ортопедии применяют следующие методы диагностики:
- Лабораторная диагностика. Сдать кровь на анализ рекомендовано в случае затяжного септического процесса или неестественных болевых ощущений после замены сустава. На основании данных лабораторной диагностики становится понятно, есть ли воспаление. Полезны такие показатели, как скорость оседания эритроцитов и количество лейкоцитов.
- Рентгенограмма выявляет патологические изменения сустава на длительно протекающей стадии воспаления, но не всегда показывает поражение хрящевой ткани или околосуставную эрозию кости. Метод позволяет понять, какова локализация воспалительного процесса, если есть сомнение, что конкретно вызвало поражение, и действительно ли причина симптоматики – артрит коленного сустава. Какой врач лечит патологию, понятно – ортопед. На снимке визуализируется деформирование губчатой кости и кортикальная костная деструкция, выраженная остеопения при хроническом септическом артрите, остеомиелите. Общая периостальная реакция опасна потенциальным развитием склеротического некроза костной ткани. Недостатком признано затрудненное проведение исследования мягких тканей в области колена и бедра. Исключение — случаи с припухлостью, которая включает воздух, различима на снимке в виде дискретных зон аналогично загазованности кишечника при рентгенограмме брюшины.
- УЗИ отлично выявляет патологии тазобедренного сустава, воспаления мягких тканей, абсцесс. Перечисленные нарушения видит не только врач, но и другие специалисты общего профиля, которые по результату исследования направят пациента к ортопеду.
- Радионуклидная томография имеет высокую чувствительность к хроническим инфекциям опорно-двигательного аппарата благодаря вводимым радиоизотопам. Но выдает ложные положительные сигналы на острый септический артрит. Сложно отличимы сигналы артрита от асептического ослабления у пациентов с болезненными протезами, новообразованиями, травмами, переломами, послеоперационными или нейротрофическими изменениями организма. Часто используется для устранения сомнений относительно инфекционного процесса перед выполнением инвазивной процедуры.
- Компьютерная томография с реконструкцией проекции в сагиттальной или корональной плоскости применяется для выявления дискретных секвестров, изолированных от жизнеспособного сустава. КТ помогает оценить реальное состояние механического функционирования и целостности суставной оболочки, определить степень срастания переломов даже при наличии металлической фиксации оборудования, выявить расширение капсулы сустава и любые подтверждения хрящевой эрозии.
- Магнитно-резонансная томография — самый популярный исследовательский метод с беспрецедентной визуализацией костного мозга, абсцессов, синовиальных кист и инфицированных мягких тканей. МРТ облегчает обнаружение септических процессов и периартикулярного воспаления костной ткани на синовиально-хрящевом соединении.
- Часто проводится пункция сустава, аспирация синовиальной жидкости. Метод позволяет идентифицировать патогенную флору и нейтрализовать инфекцию. Визуально можно оценить состояние биоматериала. При инфекционной природе он имеет гнойное содержимое, серо-восковый или кровянистый оттенок; характеризуется чрезмерной мутностью, густотой; создает выраженный аморфный осадок. Подчитывая количество лейкоцитов, удается оценить уровень цитоза – в нем преобладают нейтрофилы (>85%). Это явление указывает на наличие воспалительного процесса. Если взятый биоматериал имеет геморрагическую составляющую или плавающий слой жира, то речь уже идет о серьезных патологиях или внутрисуставном переломе.
Квалифицированное видео-мнение о диагностике артрита:
Многих интересует: когда узкопрофильный врач лечит артрит, какой вид диагностики самый лучший? Перечисленные процедуры используются для определения наиболее точного диагноза – как по отдельности, так и совокупно.
Лучше использовать несколько видов диагностики, подтверждающих данные друг друга и снижающих количество ложных предположений. Гипертрофированная синовиальная оболочка обычно свидетельствует о прогрессировании инфицирования сустава, воспалении костного мозга или сухожилий.
Когда нужно обратиться к ревматологу? — «Бест Клиник»
Эта отрасль занимается лечением более 200 различных заболеваний суставов и соединительной ткани (к которой относятся костная, хрящевая, жировая ткани и даже кровь и лимфа). А значит, симптоматика болезней, которыми занимаются врачи-ревматологи, настолько разнообразна, что только практикующий специалист может поставить правильный диагноз и назначить соответствующее лечение.
Ревматологи лечат ревматоидные и ревматические артриты, бурситы, подагру, остеопорозы, артрозы, приобретённые ревматические пороки сердца и множество иных болезней, каждая из которых может нанести организму невосполнимый урон, но легко корректируется при своевременном обращении к врачу.
Согласно статистике, почти 40 процентов населения земного шара страдают от болей в суставах. Однако далеко не все заболевшие отдают себе отчёт в серьёзности собственного состояния и потому не обращаются вовремя к врачу. Такое равнодушие к своему здоровью может повлечь самые печальные последствия, ведь запущенные ревматологические патологии зачастую приводят к инвалидности.
Давайте же разберёмся, какие телесные ощущения должны побудить вас к посещению ревматолога, и как именно поможет вам этот врач.
Врач-ревматолог: специалист широкого профиля
Как отдельная отрасль медицины ревматология была выделена всего лишь порядка 50 лет назад. Сегодня она существует в тесной связи с травматологией, ортопедией, эндокринологией, кардиологией, нефрологией, иммунологией, гематологией, онкологией и т. п.
Действительно, врач-ревматолог должен обладать обширными познаниями во многих медицинских отраслях — только в этом случае он сможет оказать своим пациентам всестороннюю помощь.
Можно вспомнить шутливые афоризмы писателей прошлого. Например: «Ревматизм — головная боль в ногах». Или: «Ревматизм лижет суставы и кусает сердце». Они абсолютно правдивы и отражают серьёзный характер ревматологических патологий.
Есть и ещё одно интересное высказывание: «Жизнь начинается после сорока, и тогда же начинается ревматизм». Однако не стоит думать, что с наступлением зрелого возраста обязательно начинаются болезни суставов. Нужно просто заблаговременно пойти на приём к ревматологу, особенно если вы замечаете у себя один из неприятных и пугающих симптомов.
Какие же симптомы должны побудить к походу в кабинет ревматолога?
Итак, если специалисты-ревматологи лечат более 200 болезней костно-мышечной системы, нет ничего удивительного в том, что их симптоматика весьма обширна. Однозначно необходимо направиться к врачу в том случае, если вы наблюдаете у себя:
- боли и ощущение скованности в суставах после пробуждения;
- отёк сустава, увеличение его размера;
- постоянная боль и ограничение движений в шее, пояснице и иных суставах.
Сегодня большинство людей ведёт малоподвижный образ жизни, и если раньше основной группой риска были водители-дальнобойщики, проводящие за рулём долгие часы, то сегодня заболевания позвоночника грозят огромному числу офисных работников, которые, кроме того, из-за постоянной работы за компьютером испытывают огромную нагрузку на суставы пальцев рук.
Людям с лишним весом необходимо проходить проверку у ревматолога, чтобы исключить артрозы — «изнашивание» хрящевой прослойки в суставах.
Специалист начнёт подозревать у вас возникновение такого заболевания при симптомах, которые обычно не связывают с ревматологическими патологиями, например:
- частые ангины и иные вирусные заболевания;
- длительное повышение температуры без видимых причин;
- резкое похудание.
Да, ряд ревматологических патологий — настоящие хамелеоны, и их симптомы могут напоминать совершенно иные болезни. Необходима тщательная диагностика, которая позволит поставить соответствующий диагноз и назначить курс лечения.
Когда появляется необходимость посетить специалиста?
Пациент редко приходит сразу на прием к кардиологу-ревматологу. В большинстве случаев к данному медицинскому специалисту перенаправляют другие врачи – терапевт, кардиолог, хирург. С высокой долей вероятности на развитие ревматоидных поражений сердца указывает появление следующих клинических признаков:
- изменение частоты сердечного ритма;
- сильные отеки мягких тканей на нижних конечностях, увеличивающиеся в конце дня или же после продолжительной, сильной физической нагрузки;
- одышка;
- боль и ломота в суставах;
- посинение кожи на кончиках пальцев, в носогубном треугольнике;
- хрипота и кашель (при отсутствии заболеваний органов дыхательной системы).
В обязательном порядке пациент направляется на консультацию к кардиологу-ревматологу, если у него был диагностирован воспалительный процесс, поражающий суставную или соединительную ткань, который может негативно повлиять на работу сердечной мышцы.
4 Необходимые исследования для диагностики
Чтобы поставить точный диагноз, ревматологи назначают общеклинические стандартные исследования и используют все возможные инструментальные методы диагностики.
Ревматолог окончательно сможет выставить диагноз только на основании полученных результатов анализов. После чего им будет назначено эффективное лечение.
Методики лабораторной диагностики:
- полное исследование суставной жидкости;
- серологическое изучение крови на выявление различных антител;
- исследование крови на гормоны и онкомаркеры;
- биохимический анализ — выявление изменения уровня мочевины, электролитов, воспалительных процессов;
- общеклинические анализы — стандартные исследования мочи и крови для выявления признаков воспаления.
После того как лабораторные стандартные обследования пройдены, необходимо пройти дополнительную инструментальную диагностику.
Для более точного выявления воспалительного процесса, назначаются инструментальные методы:
- магниторезонансная томография — определяет наличие поражения околосуставных тканей;
- компьютерная томография — точно оценивает степень их поражения;
- рентгенологическое обследование — выявляет различные деформации и повреждение суставов.
Симптомы, при которых нужно посетить реваматлога
- Боли (в покое или при нагрузке), припухание, отечность, скованность по утрам в мелких или крупных суставах, боли при ходьбе у основания пальцев ног.
- Искривление пальцев рук или ног.
- Внезапные интенсивные боли в одном суставе, чаще всего в I плюснефаланговом суставе стопы.
- «мигрирующие» или «летучие» суставные боли.
- Нарастающие боли в нижней части спины, ягодицах или грудной клетке, ограничение движения в позвоночнике во всех направлениях.
- Болевые ощущения в мышцах, слабость проксимальных групп мышц.
- Симметричное онемение, побеление кончиков пальцев при воздействии холода. выраженное стягивание и сухость кожных покровов. участки гипер- и депигментации кожи. мраморный рисунок на верхних и нижних конечностях –«сетчатое ливедо.»
Не стоит забывать о косвенных признаках, которые бывают единственными в дебюте системного заболевания: хронический стрептококковый тонзиллит, ознобы (повышенная температура тела, затруднение глотания, поперхивание и гнусавость голоса, похудение, выпадение волос.
Важно понять, что эти симптомы еще не говорят о болезни, а окончательный диагноз ставится только после комплексного обследования
Профилактика ревматических патологий
Основной мерой профилактики можно назвать коррекцию питания. Несколько несложных правил могут помочь предотвратить артриты:
- Избегать животных жиров. Предпочтение должно отдаваться растительным маслам;
- Пить не меньше двух с половиной литров воды в сутки;
- Периодически устраивать «разгрузочные» дни;
- По возможности избегать приёма вареных продуктов;
- Мясо, рыбу, птицу и морепродукты употреблять можно не чаще двух раз в неделю.
Не менее важную роль в профилактике артритов играют умеренные физические нагрузки. Лечебная физкультура, плаванье и поддержание правильной осанки в этом случае — лучшее решение.
Несколько рекомендаций по профилактике ревматических патологий:
- Избегать переохлаждения;
- Вести здоровый образ жизни (правильное питание, отказ от алкоголя, умеренные физические нагрузки и здоровый сон);
- Своевременная санация всех воспалений;
- Минимизировать стрессы;
- Избегать чрезмерных физических нагрузок;
- Чаще находиться на свежем воздухе;
- Следить за весом и осанкой;
- Периодически посещать врача, если имеет место предрасположенность к ревматическим патологиям.
2 Кто лечит суставы
Какой врач будет заниматься конкретной болезнью, зависит от терапевта, поэтому необходимо попасть к нему на прием, и он назначит проведение дифференциальной диагностики, а по ее результатам даст направление к нужному врачу. Узкий специалист назначит более обширное исследование, подтвердит точный диагноз и назначит адекватное эффективное лечение.
Специалисты, занимающиеся проблемами суставов:
- венеролог — лечит специфические артриты, развивающиеся на фоне половых инфекций, таких, как: сифилитические, хламидийные или гонорейные;
- инфекционист — занимается инфекционно-воспалительными, грибковыми, вирусными, бактериальными и паразитарными заболеваниями;
- ортопед — специализируется на врожденных заболеваниях, таких как вывихи или дисплазия тазобедренного сустава;
- травматолог — хронические посттравматические артриты, деформирующие остеоартрозами;
- артролог — лечит дегенеративные и воспалительные кисты суставов, остеоартриты, артрозы, занимается поражением околосуставных тканей: синовит, бурсит, тендинит;
- ревматолог — ревматический и ревматоидный артрит, другие аутоиммунные поражения.
При обращении к ним, важно знать, что не существует врача, который лечит патологии по месту локализации, то есть один коленный или тазобедренный сустав. Нужно помнить, что специализация врачей основывается на причинах заболевания
Заболевания из группы васкулитов
Васкулит — одна из тех патологий, что лечит врач-ревматолог. Заболевание весьма разнообразно. Васкулиты отличаются клиническими проявлениями, местом поражения, особенностями течения, специфическими иммунологическими или гистохимическими маркерами. Очень важен тот факт, что многие из них лечатся достаточно успешно при правильном своевременном диагностировании. Группа васкулитов представлена следующими болезнями:
- артериит Такаясу;
- височный артериит;
- узелковый периартериит;
- Болезнь Кавасаки;
- заболевание Вегенера;
- васкулит Чарга-Штраусса;
- полиангиит микроскопический;
- геморрагический васкулит Шенлейн-Геноха;
- васкулит криоглобулинемический;
- болезнь анти-GMB;
- уртикарный васкулит (гипокомплиментарный);
- болезнь Бехчета;
- первичный ангиит центральной нервной системы;
- синдром Когана;
- артериит кожный;
- аортит изолированный;
- лейкоциткластный кожный ангиит;
- саркоидозный васкулит;
- волчаночный васкулит;
- ревматоидный васкулит.
Помимо указанных выше первичных васкулитов, существуют и специфические вторичные. В частности: криоглобулинемический васкулит, ассоциированный с гепатитом С, васкулиты при гепатите В, при сифилисе, медикаментозные иммунокомплексные и паранеопластические васкулиты. Данные болезни встречаются только при наличии первичной патологии. К примеру, паранеопластический синдром развивается в ответ на рост злокачественной опухоли и представляет собой системную реакцию организма на новообразование.

Ревматология и ортопедия
Эти две области тесно переплетаются. Как известно, ортопедия – это область в хирургии, занимающаяся диагностикой и лечением костно-мышечной системы. Многие симптомы, с которыми люди обращаются к ревматологу, связаны с врожденными пороками, а также с последствиями травм или перенесенных ранее болезней. В таких случаях ревматолог подключает к лечению и других специалистов, таких как хирург и ортопед.
Ревматолог тесно сотрудничает с вышеуказанными врачами, так как некоторые его пациенты нуждаются в комплексном лечении. В крупных медицинских учреждениях работают доктора широкого профиля, например ревматолог-ортопед, квалификация и опыт которого позволяют ему выполнять функции сразу нескольких специалистов.
Лечение у ревматолога
Основными группами препаратов в ревматологии являются:
- нестероидные противовоспалительные препараты (НПВС);
- глюкокортикоиды;
- медленно действующие препараты — антималярийные препараты, соли золота, антиметаболиты, цитотоксические агенты.
Нестероидные противовоспалительные препараты (НПВС)
Механизм действиябелкамив данном случае в суставециклооксигеназы (ЦОГ)простагландиновобезболивающеежаропонижающее
|
|
|
|
|
Производные кислот |
Арилкарбоновые кислоты |
|
|
Арилалкановые кислоты |
|
|
|
Эноликовая кислота |
|
|
|
Некислотные производные |
|
|
|
Комбинированные препараты |
К эффектам нестероидных противовоспалительных средств относятся:
- угнетение синтеза протеогликана (специфических белков) клетками хряща;
- подавление воспалительных реакций;
- усиление синтеза интерлейкинов;
- уменьшение развитие отека.
ПоказанияПоказаниями НПВС в ревматологии являются:
- ревматоидный артрит;
- артрит при системной красной волчанке;
- поражение суставов при синдроме Шегрена;
- поражение суставов при системной склеродермии;
- остеоартрит;
- анкилозирующий спондилит;
- синдром Рейтера;
- псориатический артрит;
- кристаллический артрит;
- ювенильный хронический артрит.
Глюкокортикоиды
Показаниями к применению глюкокортикоидов являются:
- гигантоклеточный артериит;
- ревматическая полимиалгия;
- системная красная волчанка;
- дерматомиозит;
- комплексное лечение склеродермии и ревматоидного артрита.
ферментовМеханизмы действя глюкокортикоидов следующие:
- предотвращение миграции лейкоцитов в зону воспаления;
- стимуляция синтеза липокортина — ингибитора активности фосфолипазы;
- подавление активности фермента циклооксигеназы, участвующего в синтезе простагландинов.
преднизолоннейтрофилов и моноцитовлейкопенияв виде таблетокв виде уколовв виде мазейВариантами назначения глюкокортикоидов в ревматологии являются:
- Локальное внутрисуставное введение.
- Местное применение – с использованием мазей, капель или аэрозоли.
- Системное применение. В данном случае глюкокортикоиды могут использоваться по-разному. Чаще всего ревматолог рекомендует ежедневный прием препаратов в низких или высоких дозах, в зависимости от стадии заболевания. При некоторых заболеваниях рекомендуется так называемая пульс-терапия, при которой назначаются максимальные дозы глюкокортикоидов на определенные промежутки времени.
- Комбинированная терапия. В данном случае глюкокортикоиды сочетаются с назначением цитостатиков или нестероидных противовоспалительных средств.
|
|
|
|
Ревматоидный артрит |
Минимальная доза равняется 15 миллиграмм в сутки, при сопутствующем поражении внутренних органов (плеврите, перикардите) суточная доза может достигать 60 миллиграмм в день. |
|
Артрит при дерматомиозите, при склеродермии и системной волчанке |
Доза преднизолона варьирует от 30 до 60 миллиграмм в сутки. |
|
Узелковый периартериит, артрит с миозитом, плевритом |
Средняя терапевтическая доза колеблется от 15 до 30 миллиграмм. |
побочных эффектах
|
|
|
|
Часто встречаемые побочные эффекты |
|
|
Умеренно встречаемые побочные эффекты |
|
|
Редкие побочные эффекты |
|
Метотрексат и другие медикаменты, используемые в ревматологии
метотрексатПоказаниями к метотрексату являются:
- ревматоидный артрит;
- псориатический артрит;
- ювенильный артрит;
- ревматоидный артрит при системной красной волчанке и других системных заболеваниях.
Препараты золота