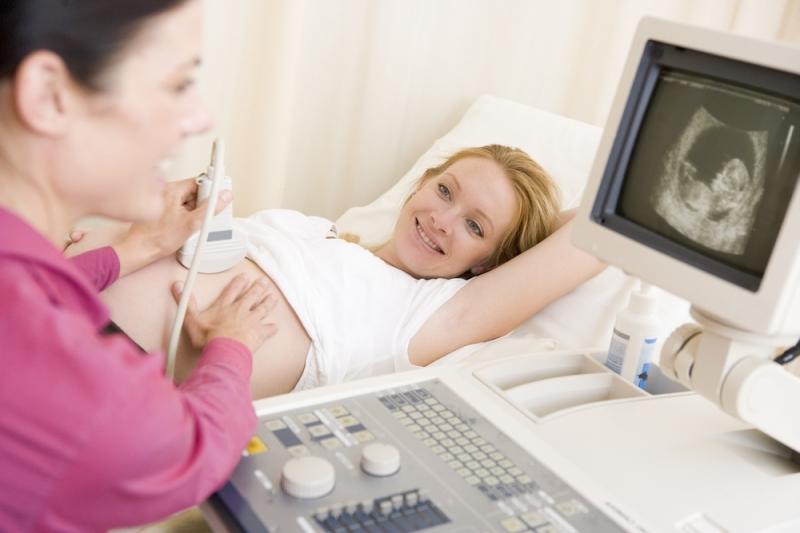
Узи сердца: как подготовиться, когда делают, что показывает, расшифровка результатов
Содержание:
- Показания и противопоказания
- Как проводится УЗИ сердца
- Особенности Эхо-КГ сердца и расшифровки результатов при беременности
- Когда необходима ЭХО КГ?
- Опасные диагнозы, когда требуются дополнительные исследования и лечение
- Виды ЭХО-КГ
- Виды Эхо-КГ сердца
- Когда требуется обследование?
- Расшифровка полученных результатов
- Как проводится нормальная эхокардиография?
- Расшифровка УЗИ сердца
- Основные понятия и нормы УЗИ для взрослого
- Распространенные диагнозы
- Эхокардиография сердца норма у взрослых в таблице
- Показатели нормы при УЗИ сердца у взрослых
Показания и противопоказания
Поскольку методика универсальна, оснований для ЭХО КГ довольно много.
Боли в грудной клетке неясного происхождения. Пациент не всегда прав в оценке самочувствия. Дискомфортные ощущения встречаются при болезнях желудка, межреберной невралгии и прочих состояниях. Боли успешно маскируются. Но проверить положение мышечного органа нужно обязательно.
О том, как понять, что болит именно сердце и отличить сердечную боль от другой читайте здесь.
- Систематический рост артериального давления. Гипертензия не случается на ровном месте. Вторичные формы обусловлены болезнями почек, гормональной дисфункцией. А первичные как раз развиваются при патологиях кардиальных структур. Поэтому нужно проверить виновника с помощью УЗИ-методики.
- Нарушения ритма сердца. Посредством ультразвукового способа можно обнаружить органические изменения. Врачи получают информацию не всегда. Поэтому эхокардиорафическое исследование дополняют ЭКГ, часто еще и суточным холтеровским мониторированием. Когда автоматический аппарат в течение суток считывает артериальное давление и частоту сокращений мышечного органа.
- Видимые симптомы вероятной болезни сердца. Например, цианоз носогубного треугольника. Бледность пальцев рук и пр. В том числе одышка. То есть те проявления, которые обычно указывают на патологии мышечного органа. В этом случае методику используют как профилактическую.
- Подозрения на опухоли. Косвенно на неопластический процесс указывают те же симптомы, что и выше. Одышка, слабость, посинение области вокруг рта, бледность, нарушения ритма. УЗИ дает примерное представление о неоплазии. Точный же результат можно получить посредством МРТ.
- Непереносимость физической нагрузки. Снижение толерантности. Сопровождает стенокардию, ишемическую болезнь. В обязательном порядке назначают УЗИ.
- Проводимое лечение. В этом случае эхокардиография используется для того, чтобы выявить возможные осложнения и побочные эффекты терапии. Тоже в рамках профилактического осмотра.
- Уже установленные диагнозы кардиологического профиля. Чтобы выявить ухудшение (исследовать динамику расстройства).
- Оценка эффективности лечения. В том числе хирургического.
Как проводится УЗИ сердца
Во время эхокардиоскопии доктор использует различные режимы УЗ аппарата:
одномерный (М-режим),
двумерный (В-режим),
режим допплера (оценка скорости потоков крови в камерах и сосудах),
цветового допплера — ЦДК (для определения направления потоков крови и выявления патологических),
энергетический допплер (регистрирует сам факт наличия кровотока в сосудах),
тканевой допплер (более глубокая оценка сократимости миокарда, основанная на исследовании характера движения стенок от датчика и к нему),
3D-эхокардиография (максимальную пользу приносит перед операциями на клапанах — они практически полностью визуализируются до вмешательства, что важно для определения тактики хирургом).
Трансторакальное УЗИ
Эхокардиография через грудную клетку проводится в кабинете ультразвуковой или функциональной диагностики. Иногда в стационаре из-за тяжести пациента и невозможности транспортировки для его обследования используют переносной аппарат УЗИ. Медсестра или врач просят больного раздеться сверху до пояса, в том числе необходимо снять нижнее белье женщинам. Далее пациенту необходимо лечь на кушетку на левый бок и положить левую руку под голову. При этом головной конец кушетки немного приподнят — так достигается максимальное расстояние межреберных промежутков для лучшей визуализации сердца.
Положение больного по отношению к врачу может быть различное, все зависит от предпочтений последнего и обустройства кабинета. Пациент может быть повернут лицом или спиной к доктору, головой к аппарату или от него.
Специалист смазывает датчик УЗ-проводящим гелем для лучшего контакта с кожей, прикладывает его к левой части грудной клетки, визуализирует сердце, выводя стандартные позиции его для произведения измерений.
Чреспищеводное ЭХОКГ
Чреспищеводное ЭХО проводится строго натощак в кабинете УЗИ или функциональной диагностики. Берут согласие пациента на проведение исследования, объяснив перед этим всю его суть и ход событий. Горло орошают лидокаином с помощью спрея, просят удалить зубные протезы и лечь на кушетку на левый бок, согнув ноги в коленях и положив руки под щеку или на живот. В рот вставляется загубник, чтобы пациент не прикусил зонд. Затем врач вводит эндоскоп. В начале просит больного совершить глотательные движения для более легкого продвижения аппарата. Доведя до определенной позиции, врач начинает само обследование. Оно длится 10-20 минут.
ЭХОКГ с контрастом
При использовании контрастного вещества его вводит в одну из вен или артерий на бедре — зависит от вида препарата и цели исследования. При этом УЗ датчик остается на пациенте, чтобы вовремя зарегистрировать все данные и провести измерения.
Особенности Эхо-КГ сердца и расшифровки результатов при беременности
При беременности эхокардиография может проводиться не только будущей маме, но и плоду. У плода Эхо КГ с целью насколько нормально развивается сердце, и выявить пороки развития. А беременной ее назначают и при ранее выявленных болезнях сердечно-сосудистой системы, и при появлении симптомов того, что сердце не справляется с повышенной нагрузкой. В зависимости от того, что показывает ЭхоКГ сердца, решается вопрос о прерывании, дальнейшем ведении беременности и родов, показаниях к раннему родоразрешению с помощью кесарева сечения.
УЗИ сердца — информативный способ выявления сердечно-сосудистых заболеваний, поэтому врачи рекомендуют независимо от наличия жалоб и самочувствия пациента делать Эхо-КГ всем людям старше 40 лет хотя бы один раз в каждые 2 года.
Когда необходима ЭХО КГ?
- при любых патологических изменениях на ЭКГ;
- при жалобах на одышку, утомляемость, боли в области сердца, отеки;
- при нарушениях ритма;
- при выявлении шумов в области сердца;
- при артериальной гипертензии;
- при отягощенной наследственности по врожденным и приобретенным заболеваниям сердца;
- при частых ангинах, простудных заболеваниях;
- при установленных заболеваниях сердца для оценки состояния в динамике и эффективности лечения;
- при необходимости химио – и лучевой терапии;
- при профессиональном занятии спортом.
Как проводится исследование? Врач обсуждает с пациентом показания к исследованию, просматривает предоставленные медицинские документы. Пациент раздевается до пояса и ложится на левый бок к УЗИ аппарату. Врач в течение исследования просит пациента изменять положение тела для того, чтобы исследовать сердце со всех сторон.
Исследование сердца с помощью ультразвуковых методов (УЗИ сердца) включает в себя несколько режимов:
- Одномерный режим (М-режим), позволяет оценить анатомическое строение органа, функцию клапанов в динамике. Изображение при М-режиме строится только в одной плоскости. Двумерный режим (B — режим) дает изображение органа в двух плоскостях, изображение формируется посредством наложения «картинки» с двух разных положений датчика с последующей их обработкой.
- Ультразвуковое исследование сердца включает в себя также доплеровский режим. С помощью эффекта доплера специалист может понаблюдать за скоростными показателями кровотока в сосудах и сердце. Благодаря этому предоставляется возможность диагностирования большого количества заболеваний сердечнососудистой системы, в том числе пороков сердца.
Сколько длится исследование?
Обычно не более 20-30 мин. Время исследования может увеличиться при некоторых заболеваниях, таких как пороки сердца, тяжелая сердечная недостаточность и т.д., а также при повышенном весе пациента.
Когда я получу результаты исследования?
Обычно, не позднее, чем через 10-15 минут после окончания исследования. Врач заполнит протокол исследования, вычислит параметры работы Вашего сердца, сформирует компьютерное заключение, которое выдается на руки пациенту.
А это безопасно?
Да, ЭхоКГ абсолютно безопасная процедура для всех категорий пациентов, в т.ч. для детей и беременных, может проводиться многократно без последствий для здоровья.
Почему КардиоКлиника?
Исследование проводится на аппаратах экспертного класса. В КардиоКлинике это Vivid E-95 (GE), один из лучших в мире приборов на сегодняшний день, ориентированный именно на кардиологические исследования.
Особенности выполнения ЭХО КГ в нашей клинике позволяют пациенту видеть работу своего сердца в реальном времени.
Если Вы являетесь пациентом нашей клиники, то исследование выполняет как правило Ваш лечащий врач, что повышает качество диагностики и лечения.
Во время исследования врач может давать устные комментарии по работе Вашего сердца.
В сложных клинических случаях возможно совместное проведение ЭХО КГ несколькими специалистами клиники, а также выполнение чреспищеводной ЭХО КГ и ЭХО КГ с контрастированием.
Подготовка к исследованию
ЭХО КГ не требует срециальной подготовки.
Обязательно возьмите с собой все медицинские документы, относящиеся к сердцу (заключение лечащего врача, выписки из стационаров, результаты обследований (ЭКГ, ЭхоКГ, коронарографии, суточное мониторирование ЭКГ и т.д.).
Особенно важно предоставить результаты ранее выполненных ЭХО КГ для оценки динамики состояния Вашего сердца.
Если Вы знаете о наличии у себя пороков сердца, клапанных протезов, сообщите об этом администратору при записи на исследование, т.к. оно потребует больше времени.
Опасные диагнозы, когда требуются дополнительные исследования и лечение
Может ли специалист определить насколько опасно состояние больного исходя из того, что показывает УЗИ? Есть ряд признаков, указывающих на серьезные заболевания.
К ним относятся:
- гипертрофия ПЖ, повышение давления в нем, что указывает на легочную гипертензию;
- признаки открытого артериального (Боталлова) протока, такие как гипертрофия правых отделов;
- гипертрофия стенок и увеличение диастолических объемов правого и левого желудочка (ПЖ, ЛЖ), что указывает на дефект межжелудочковой перегородки, тоже может происходить и с предсердиями;
- патологические изменения митрального клапана, при стенозе — утолщение створок, при пролапсе – гипертрофия и увеличение левых отделов;
- нарушение сократимости миокарда при миокардите, а если сокращения слабые только на одном участке, то это признак перенесенной ишемии;
- изменение формы клапанов при инфекционном эндокардите;
- выпот в плевральной полости, и др.
При таких показателях нужны дополнительные исследования и медицинская помощь.
Виды ЭХО-КГ
Существуют следующие разновидности эхокардиограммы, большинство из которых проводят через грудную клетку.
Одномерная
Этот метод редко применяют самостоятельно. Во время исследования на экране появляется график с записью от исследуемых отделов сердца. С его помощью точно определяют размер камер и их функциональность.
Двухмерная
На монитор компьютера генерируется изображение сердца, на этом экране отображается сокращение и расслабление сердечной мышцы и клапанов. Эхо кардиография позволяет выявить точный размер сердца и его камер, их подвижность и сократительную способность.
Доплер-эхокардиография
Это исследование часто сочетают с двухмерным УЗИ. Этот метод позволяет наблюдать за кровотоком в камерах сердца и крупных сосудах. У здорового человека кровь двигается в одну сторону, но при нарушении функциональности клапанов наблюдается регургитация (обратный кровоток). На экране движение крови показано красным и синим цветом. Если обратный кровоток присутствует, то кардиолог изучает следующие показатели: скорость прямого и обратного тока крови, диаметр просвета.
Контрастная
Это исследование позволяет чётко визуализировать внутреннее строение сердца. В кровоток пациента вводят контрастный состав и обследуют его по стандартной методике.
Стресс-эхокардиография – это сочетание двухмерного ЭХО-КГ и физической нагрузки. Так можно выявить сердечные заболевания на ранней стадии.
Стресс–эхокардиография позволяет выявить заболевания сердца на ранней стадии
Показания к стресс-ЭХО-КГ:
- подозрение на ишемию;
- чтобы оценить эффективность терапии ишемии;
- для выявления прогноза ишемической болезни;
- чтобы оценить проходимость сосудов;
- чтобы определить угрозу осложнений перед операцией на сердце или сосудах.
Этот способ исследования противопоказан при дисфункции печени или почек, выпячивании стенки аорты или инфаркте.
Чреспищевидная
Эту разновидность УЗИ проводят через пищевод, при этом датчик, который издаёт ультразвук, опускают по пищеварительной трубке. Чреспищевидную ЭХО КГ назначают при подозрении на дисфункцию протезированного клапана, наличие тромба в сердце, выпячивание стенки аорты и т. д.
Выбор метода диагностики зависит от состояния пациента и его возраста.
Виды Эхо-КГ сердца
Есть несколько видов получения эхокардиограммы, которые используют для изучения сердца:
- Стандартная. Осматриваются камеры сердца, клапаны, измеряются различные показатели, которые сравнивают с усредненными значениями. На основании выявленных изменений пишется заключение.
- Допплерэхокардиография. При ней стандартное обследование дополняют изучением кровотока в камерах, устьях коронарных артерий. Оценивают скорость, направленность тока крови, дисфункция клапанов, обратный ток (регургитация).
- Стресс ЭхоКГ. Проводится стандартное исследование затем повторное после физической нагрузки (велотренажер, беговая дорожка). Изучают изменения в работе в покое и напряжении, например, при стенокардии.
- Контрастное Эхо-КГ. Контрастное вещество, введенное в вену, помогает лучше визуализировать внутреннюю поверхность стенок.
- Чреспищеводное. Малоинвазивное исследование с помощью эндоскопической аппаратуры. УЗ-датчик вводится в пищевод, наиболее близко к сердцу. Поэтому можно изучить даже небольшие изменения, которые не видны на стандартной ЭхоКГ.
Также выделяют эхокардиографию плода, проводимую с целью выявления пороков, аномалий развития.
Когда требуется обследование?
Благодаря широте возможностей УЗИ сердца с допплерометрией (изучением особенностей кровотока), показаний к ее назначению также достаточно много. Обязательно процедура будет рекомендована в следующих случаях, то есть при наличии:
- отклонений на результатах рентгенографии грудной клетки;
- болевых ощущений в области груди (особенно в левой ее части);
- шумов в сердце, одышки, нехватки воздуха, слабости и утомляемости;
- нарушений ритма сердечных сокращений (аритмии, тахикардия, брадикардия);
- патологических изменений при расшифровке ЭКГ (электрокардиограммы);
- отечности, похолодания конечностей, цианоза (синюшности носогубного треугольника);
- врожденных и приобретенных в процессе жизни пороков сердца или крупных сосудов;
- длительного повышения температуры или кашля, не связанного с простудными заболеваниями;
- ишемической болезни (ИБС), инфаркта миокарда в анамнезе, артериальной гипертензии.
Боли за грудиной – весомый повод обратиться к кардиологу
Допплеровская эхокардиография назначается в обязательном порядке пациентам, перенесшим хирургическое вмешательство на сердце. Процедура может проводиться в данном случае неоднократно с целью мониторинга в периоде реабилитации и предотвращения возможных осложнений. Кроме этого, эхокардиография с допплером нередко назначается новорожденным и детям старше одного года, которые плохо набирают массу тела.
Процедура поможет определить причину – возможно недобор веса связан с недостаточной функцией сердца, вследствие врожденного порока либо другой патологии данного органа. Пройти обследование иногда рекомендуется людям, которых беспокоит головная боль, так как причиной подобного симптома может быть закупорка мельчайшим тромбом одного из небольших сосудов, расположенных в районе сердечной мышцы. В таких случаях Эхо-КГ бывает единственным выходом, позволяющим установить верный диагноз.
Расшифровка полученных результатов
Объем выявляемой патологии при ЭхоКГ крайне велик и включает в себя:
- патологию клапанов (стеноз, недостаточность, изменение и пролабирование створок)
- изменение миокарда (ишемия участков, гипотрофия и гипертрофия, нарушение кинетики)
- изменение размеров сердца (дилатации различной этиологии, гипоплазии отделов)
- патология перикарда
- травмы сердца
- инфекционные заболевания
- врожденные и приобретенные пороки сердца
- малые аномалии развития сердца.
Вся выявляемая патология базируется на ультразвуковых критериях того или иного заболевания. Эти критерии лежат в основе дифференциальной диагностики.
Дилатация камер сердца.
Расширение отделов сердца может носить изолированный характер (расширение одного из отделов) или иметь общий характер.
Расширение правых отделов может иметь следующие причины:
- Дефекты перегородок (межжелудочковой или межпредсердной) вызывают дилатацию правого желудочка, при декомпенсации — расширение предсердия, появление легочной гипертензии. Диагностика проводится в режиме ЦДК, который позволяет определить патологический поток через перегородку.
- Стеноз легочной артерии сопровождается расширением правых отделов и гипертрофией стенок. Диагностика основана на оценке скорости кровотока и давления в правом желудочке. Сопутствующим критерием является трикуспидальная регургитация.
- Инфаркт миокарда правых отделов возникает вторично, имеет признаки нарушения локальной сократимости, низкие показатели сердечного выброса.
- Тромбоэмболия легочного ствола.
- Хронические обструктивные процессы в легких.
- Открытый артериальный проток сопровождается расширением правых отделов и легочной артерии. При ЦДК определяется патологическое сообщение дуги аорты и легочной артерии.
Расширение левых камер сердца
Расширение камер сердца может говорить о следующих проблемах.
- Дилатационная кардиомиопатия сопровождается расширением всех отделов, а также нарушением систоло-диастолической функции желудочков.
- Миокардит сопровождается увеличением левого желудочка, снижением выброса, наличием участка фиброза в миокарде (при давнем процессе).
- Инфаркт миокарда сопровождается нарушением систолической функции, появлением участка дискинезии и увеличением полости левого желудочка. В остром периоде иногда удается визуализировать тромб в полости желудочка.
- Коарктация и стеноз аорты на этапе декомпенсации сопровождается дилатацией левого желудочка и утолщением его стенок. При стенозе наблюдается уменьшение площади аортального отверстия и ограничение движения створок. При коарктации наблюдается расширение корня аорты и специфический тип потока.
Гипертрофия стенок правых отделов
Гипертрофия стенок может говорить о следующих проблемах.
- Стеноз легочного ствола или его ветвей
- Легочная гипертензия различного генеза
- Врожденные пороки сердца, которые сопровождаются.
Гипертрофия может говорить о следующих проблемах.
- Кардиомиопатия
- Артериальная гипертензия
- Аортальный стеноз
Митральная регургитация выше первой степени
Такая регургитация говорит о следующих проблемах
- Патология строения створок клапана (кальцификация, миксоматоз, врожденная и приобретенная дисплазия
- Расширение левого желудочка различной этиологии препятствует смыканию створок.
- Повышение давления в полости левых камер сердца.
Регургитация на аортальном клапане
Данный признак говорит о следующем.
- Расширение корня аорты, препятствующее полному смыканию створок клапана
- Патология строения клапана
- Дефект межжелудочковой перегородки в мембранозной части.
Регургитация на трикуспидальном клапане выше второй степени
Данный признак говорит о следующем.
- Дилатация правого желудочка
- Нарушение структуры створок клапана
- Легочная гипертензия.
Патологическая регургитация в легочной артерии
Данный признак говорит о следующем.
- Расширение полости правого желудочка приводит к появлению патологической трикуспидальной и легочной регургитации
- Легочная гипертензия различной этиологии
- Нарушение структуры клапана (врожденное и приобретенное).
Объем патологий крайне велик, но не все диагнозы могут быть установлены по результатам ультразвукового исследования. Поэтому задача исследователя написать исчерпывающее заключение, информация которого поможет клиницисту поставить правильный диагноз. Для правильной интерпретации результатов недостаточно понимать, что это такое – ЭхоКГ, что показывает исследование, а необходимо также представлять анатомию и физиологию сердечно-сосудистой системы.
Как проводится нормальная эхокардиография?
Прежде чем искать специалиста, для которого расшифровка эхокардиографии не будет проблемой, нужно подготовиться к анализу и выполнить его. Особо готовиться к ней не нужно. Пациенту требуется лечь на левый бок, чтобы эта часть грудной клетки сблизилась с верхушкой сердца. Тогда его проще визуализировать. Эхокардиография проводится с помощью датчика, позволяющего преобразовывать ультразвуковой луч в виде сектора. Благодаря этому можно через ребра получать нужную информацию, ведь простой ультразвук через них не пройдет без помех.
Сначала эхокардиография проводится для устьев аорты. Оценивают размер аортального кольца, степень его атеросклеротического поражения, насколько истончены стенки аорты и имеются ли патологии аортального клапана. Следующим этапом оценивают, каковым является диаметр выносящего тракта левого желудочка. Это позволяет оценить вероятность развития субаортальногостеноза.
Следующая позиция, в которой делается эхокардиография — проекция короткой оси. В этом случае хорошо видно аортальный клапан, состояние его створок. Также легко просматриваются легочная артерия, ее клапан, выносящий тракт правого желудочка, собственно правый желудочек, а также левое предсердие. Преимущество этой позиции, в которой делается эхокардиография, что хорошо просматриваются устья коронарных артерий.
Чтобы в этом положении измерить скорость потока крови, используют импульсный допплер. Это позволяет узнать, какая скорость движения крови в самой легочной артерии, ее ответвлениях, а также другие детали о системе кровообращения. Кроме того, в зависимости от того, каков поток крови во время диастолы через клапан легочной артерии, определяют диастолическое давление в этом магистральном сосуде.
Четырехкамерная и двухкамерная позиция
Пациенту интереснее всего будет наблюдать, как делают эхокардиографию в четырехкамерной позиции. Ее еще называют верхушечной. В этом случае датчик устанавливают в область 4-го межреберья, где находится верхушка сердца. Во время проведения этой процедуры измеряют, какой объем имеет левый желудочек как во время систолы, так и при диастоле (сокращение и расслабление соответственно). Высчитывают разницу между этими объемами — она называется «ударный объем». Он нужен для того, чтобы рассчитать фракцию выброса. Для этого ударный объем делят на конечный диастолический объем. Показатель фракции выброса очень важен в кардиологии. Часто именно из-за него проводится эхокардиография. Ведь он позволяет оценить функциональность сердца как насоса.
Чтобы узнать, какие размеры полости левого желудочка, а также наличие в нем патологических изменений, проводится эхокардиография в двухкамерной позиции. Также она понадобится, если нужно подтвердить наличие пролапса митрального клапана. Не менее важным исследование в двухкамерной позиции является, когда нужно проанализировать работу ушка левого предсердия. Как правило, исследования связаны с подозрением на наличие тромбов либо же с целью узнать, какова сократительная способность этого органа.
Во время обследований все результаты документируются. Врач должен записать не только показатели, которые требовалось обследовать, но и базовые коэффициенты — индекс массы левого желудочка, сердечный индекс и другие. Это нужно, чтобы оценить, насколько функционально сердце в зависимости от роста индивида и его массы.
Расшифровка УЗИ сердца
Современный метод аппаратной диагностики – эхокардиография или УЗИ сердца, основан на использовании колебаний высокочастотных звуковых волн. Посредством ультразвукового исследования медицинский специалист устанавливает причину функциональных сбоев в органе, выявляет изменения в анатомической структуре и гистологическом строении тканей, определяет аномалии в сосудах и клапанах сердца.
Прерогативными аспектами ультразвуковой диагностики являются:
- отсутствие повреждений кожного покрова и проникновения в тело пациента (неинвазивность);
- безвредность. Ультразвуковые волны безопасны для здоровья;
- информативность. Четкая визуализация сердца позволяет точно определить патологию;
- отсутствие противопоказаний к использованию метода;
- возможность наблюдения динамических процессов;
- относительно невысокая стоимость исследования;
- незначительные временные затраты на процедуру.
УЗИ сердца выполняет врач отделения лучевой диагностики по направлению и рекомендации кардиолога. При желании можно пройти процедуру самостоятельно.
Основные понятия и нормы УЗИ для взрослого
Сердце состоит из нескольких отделов, каждый из которых играет важную роль. Нарушение функционирования любой из камер может спровоцировать сердечную недостаточность и другие тяжелые осложнения. Состоит орган из левого и правого предсердия, желудочков и клапанов.
Эхокардиографический метод диагностики позволяет визуализировать состояние этого органа, увидеть работу клапанов, толщину миокарда, скорость и направление тока крови, наличие сужения сосудов и тромбов в них.
Четких границ в этой области нет, так как каждый организм индивидуален. Но определенные нормативы все же существуют. Для взрослого человека показатели должны быть следующими:
- в фазе систолы и диастолы толщина стенки левого желудочка – 10–16 и 8–11 мм;
- стенка правого желудочка не должна быть расширенная и выходить за границы от 3 до 5 мм;
- межжелудочковая перегородка в фазе диастолы и систолы – 6–11 и 10–15 мм;
- окружность аорты – от 18 до 35 мм;
- у женщин и мужчин общая масса миокарда должна составлять от 90–140 г и 130–180 г;
- частота сердечных ударов – 75–90;
- фракция выброса не должна быть менее 50%.
Кроме этого, оцениваются такие параметры у взрослых пациентов, как объем жидкости в сердечной сумке (35 кв.мл), диаметр аортального клапана не должен превышать полтора сантиметра, открытие митрального клапана (4 кв.см).
Распространенные диагнозы
Расшифровка ЭхоКГ позволяет выявить различные нарушения в работе сердечно-сосудистой системы. Рассмотрим наиболее часто встречающиеся диагнозы со стороны функционирования сердца и сосудов.
Сердечная недостаточность
Сердечной недостаточностью называют заболевание, при котором жизненно важный орган человека не может полноценно выполнять свои функции. То есть нарушена сократительная деятельность сердца, соответственно, в артерии выталкивается недостаточное количество крови.
К причинам этой патологии относят ишемическую болезнь, различные врожденные и приобретенные пороки. Пациент при этом состоянии испытывает хроническую усталость, загрудинные боли, отдышку. Часто развиваются симптомы в виде онемения конечностей, отеков, покалывания в руках и ногах.
Сердечная недостаточность считается одним из самых распространенных заболеваний, поражает людей преимущественно старшего возраста.
Аритмии
Нарушение частоты сокращения сердечной мышцы в большую или меньшую сторону в медицинской практике характеризуется как аритмия. Различают патологические и физиологические аритмии. Физиологические являются нормой, возникают у пациентов при сильных физических нагрузках, стрессах, употреблении алкоголя и других состояниях. Патологические несут опасность для жизни и здоровья, являются следствием тех или иных болезней.
Основные проявления этого состояния – отдышка, учащенное или замедленное сердцебиение, головокружения, потери сознания. С помощью эхокардиографии удается выявить описываемое заболевание, подобрать необходимое лечение.
Предынфарктное состояние и инфаркт
С помощью УЗИ сердца специалист может расшифровать предынфарктное состояние. При этом сильно нарушена сократительная способность миокарда, снижается скорость тока крови в отделах органа.
Сам инфаркт сопровождается развитием ишемического некроза, нередко при отсутствии своевременной медицинской помощи ведет к смерти больного.
Артериальная гипертензия
В норме артериальное давление человека не должно превышать показатели 120/80 мм рт. ст. При стойком повышении этих цифры за пределы нормы принято говорить о развитии артериальной гипертензии или гипертонической болезни.
К симптомам патологии относят сильные головные боли, тошноту, слабость, отдышку, шум в ушах и мушки в глазах.
На УЗИ заболевание можно проследить по наличию таких признаков, как стеноз аортального и двустворчатого клапана, атеросклероз корня аорты.
Лечение больных проводится с помощью гипотензивных препаратов, реже требуется операция.
Вегетососудистая дистония
При вегетососудистой дистонии у человека нарушается процесс регуляции сосудистого тонуса вегетативной нервной системы. Болезнь сопровождается частыми головными болями, потливостью, болью в области грудины, холодом в конечностях, периодическими обморочными или предобморочными состояниями.
Диагностируется патология с помощью эхокардиографии, электрокардиографии и других методик.
Болезни воспалительного характера
Воспалительные заболевания миокарда возникают на фоне поражения тканей органа бактериальными инфекциями. Здесь речь идет об эндокардите, перикардите и некоторых других.
Пороки сердца
Во время проведения ЭхоКГ врач может выявить различные врожденные или приобретенные сердечные пороки. Все они делятся по определенным принципам, носят простой или сложный характер. При этом могут поражаться клапаны, перегородки и другие отделы органа.
С помощью УЗИ специалист оценивает состояние и размер желудочков, перегородок, деятельность клапанов и прочие характеристики. Своевременно выявить пороки с помощью эхокардиографии можно у ребенка еще в утробе матери. Эта техника успешно применяется в период беременности, является достаточно безопасной и информативной.
Важно! При обнаружении у себя любых тревожных проявлений рекомендуется пройти обследование с помощью УЗИ. Эхокардиография – это один из наиболее часто используемых методов диагностики сердечно-сосудистых патологий
Специальное оборудование позволяет выявить нарушения работы жизненно важного органа у детей и взрослых на ранних этапах развития. Это помогает подобрать нужное лечение, предотвратить опасные для здоровья осложнения
Эхокардиография – это один из наиболее часто используемых методов диагностики сердечно-сосудистых патологий
Специальное оборудование позволяет выявить нарушения работы жизненно важного органа у детей и взрослых на ранних этапах развития. Это помогает подобрать нужное лечение, предотвратить опасные для здоровья осложнения
Эхокардиография сердца норма у взрослых в таблице
До недавнего времени «золотым стандартом» диагностики сердечно-сосудистых заболеваний считалось ЭКГ. Однако, оно позволяет оценить лишь небольшое количество показателей, таких как ЧСС, сердечный ритм, положение электрической оси сердца, наличие метаболических нарушений в миокарде, наличие острых, или хронических повреждений миокарда.
Во второй половине 20 ст. с началом применения ультразвука в медицине стала доступна такая процедура, как эхокардиография (УЗИ сердца). Расшифровка результатов данного исследования помогает оценить и структурные, и функциональные изменения в сердце, а также оценить состояние клапанов и сосудов.
Расшифровка УЗИ сердца является сложным процессом и предусматривает изучение целого ряда показателей. А поэтому, должно проводиться только опытным врачом-сонологом, так как именно от правильной расшифровки результатов обследования зависит постановка верного диагноза и назначение правильного лечения кардиологом.
Далее в статье расскажем, как проходит расшифровка УЗИ сердца, какие показатели позволяет оценить эхокардиография, какая норма УЗИ сердца у взрослых и у детей, а также, о чем могут свидетельствовать отхождения от нормы.
Показатели нормы при УЗИ сердца у взрослых
Нормы УЗИ сердца для взрослых:
- размер левого желудочка — 21-39
- масса левого желудочка – 135—182 для мужчин, 95—140 для женщин
- толщина стенки левого желудочка во время сжатия — 10-16
- толщина стенки левого желудочка в момент расслабления — 8-11
- фракционный выброс в процентах более 55
- ударный объем крови 45 -100
- количество выталкиваемой крови — от 60
- размер аорты (диаметр кольца) 20-40
- толщина стенки левого предсердия 19- 40
Что касается работы клапанов, которая отмечается на УЗИ сердца, то в норме не должно быть клапанной недостаточности.
Выделяют 4 степени нарушения смыкания створок:
- 1 степень — расхождение створок на 2—3 мм
- 2 степень — несмыкание на 3—6 мм
- 3 степень — щель 6—9 мм
- 4 степень — более 9 мм
Другой вид патологий клапанов — стеноз или чрезмерное срастание створок, мешающее нормальному току крови. Нормы УЗИ сердца, касающиеся клапанов, также показывают эту разновидность патологий.