Стать донором яйцеклетки (ооцитов)
Содержание:
Советы по выбору донора
При подборе донора необходимо обратить внимание на следующие факторы:
- Группу крови и резус-фактор донора. Этот показатель желательно иметь в виду для исключения резус-конфликта, и чтобы избежать несоответствия групп крови супругов с группой крови будущего ребенка.
- Антропометрические данные (рост, вес);
- Особенности внешности (цвет глаз, волос, овал лица, форма носа и т.д.);
- Уровень интеллекта (образование, род занятий и пр.);
- Многие учитывают и национальность донора.
Обычно семейные пары подбирают из нескольких возможных доноров, которые похожи на фактическую мать будущего ребенка. Однако не всегда можно найти донора, подходящего по всем деталям внешности. Зачастую достаточно подобрать донора, сходного «типажа». В этом поможет репродуктолог, лично осматривавший доноров.
Как все происходит?
Сначала с потенциальным донором беседует репродуктолог, рассматривает представленные донором документы и назначает полное медицинское обследование. При необходимости могут быть рекомендованы консультации и дообследование у смежных специалистов.
При одобрении кандидатуры клиника оформляет и подписывает договор с донором.
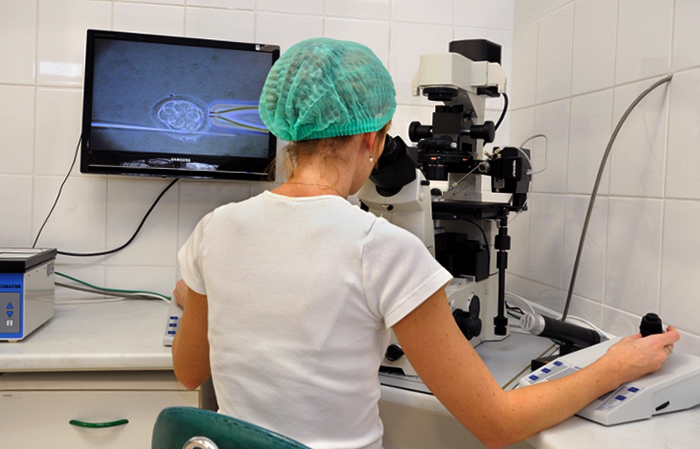
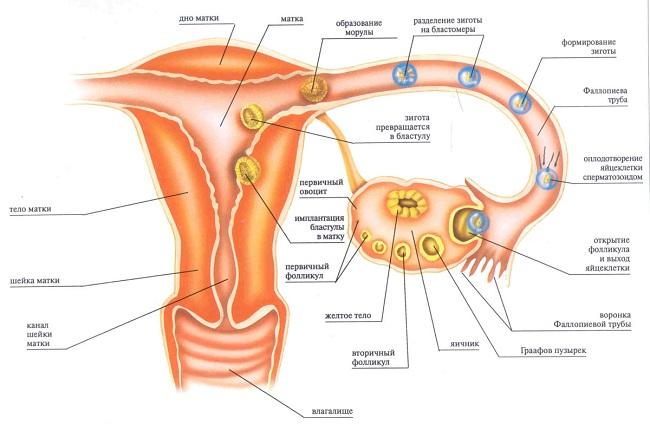
Для получения нескольких клеток за одну процедуру донору проводится стимуляция суперовуляции (стимуляции множественного роста фолликулов) с последующей пункцией яичников, поскольку одной яйцеклетки для донации недостаточно — есть вероятность, что по каким-то критериям она может не подойти. Для стимуляции используются гормональные препараты по схеме, затем эффективность процедуры оценивается по результатам ультразвукового контроля созревания фолликулов (фолликулометрия). В это время от донора требуется регулярное посещение клиники, строгое выполнение рекомендаций и подробное информирование врача обо всех изменениях в самочувствии.
В момент овуляции, определяемый ультразвуковым исследованием, проводится пункция яичника с целью получения нескольких яйцеклеток, которые в дальнейшем сразу используются в программе ЭКО или подвергаются криоконсервации. Процедура проводится под общей анестезией и требует нескольких часов пребывания в клинике. После пункции через несколько недель рекомендуется контрольный осмотр репродуктологом.
По окончании процедуры забора яйцеклеток, если взятый биоматериал количественно и качественно соответствует всем требованиям, донору выплачивается вознаграждение.
Кому не подходит ЕЦ?
- Женщинам старше 36 лет. По причине того, что для получения положительного результата потребуется много протоколов и много времени, которого нет.
- Тем, кто прошел стандартные протоколы (несколько раз) неудачно. В данном случае нужны пациентки, полные сил, а каждая неудачная попытка их отнимает.
- Если имеет место мужской фактор. Слабые сперматозоиды не способствуют получению сильного эмбриона. При стандартном протоколе из нескольких взятых яйцеклеток будет возможность получить несколько эмбрионов, а при естественном цикле получение одного слабого заведомо будет означать неудачу. Имеет смысл проводить ЕЦ с мужским фактором, если нет возможности стимулировать женщину.
- ЕЦ подходит парам, которые ведут здоровый образ жизни. Курящим парам удача улыбнется в 1,5 раза реже.
Каковы будут последствия для донора и его клиента?
Процесс забора ооцитов почти не представляет угрозы для женщины, ее здоровья и жизни. Осложнения во время сбора яйцеклеток почти не возникают.
Возможны ситуации, когда женщины будет нетипичным образом реагировать на анестезию, но чтобы предотвратить эту ситуацию с донором яйцеклетки будет работать самый опытный анестезиолог.
Сразу после проведения процедуры пункции и некоторое время по ее окончанию донор будет чувствовать себя довольно скверно. У него может начать кружиться голова, появится тошнота, а в некоторых случаях возможна и рвота.
Также могут проявиться слабые боли внизу живота и в районе поясницы, но это абсолютно нормально. Однако, если боль становится все сильней и сильней, терпеть ее очень трудно, то следует вызвать машину «Скорой помощи».
Еще после процедуры возможно появление отеков на ногах, руках, лице, есть вероятность нарушения сна и сбой цикла менструации.
Если с донором произошло ухудшение состояние, и оно долго не проходит, то следует обратиться к врачу, чтобы избежать различных осложнений.
Таким образом, можно подвести итоги, связанные с медицинской областью: сама процедура не опасна, однако опасными могут стать последствия.
Теперь следует сказать о моральной стороне вопроса о донорстве женских яйцеклеток.
Для женщины донора такие последствия будут отдаленными: по статистике, большое количество женщин, решившихся стать донорами, в дальнейшем сожалеют о своем поступке и хотят все изменить.
В обществе, в отношении донорства яйцеклеток смешиваются самые различные мнения, а в церкви вообще порицают данную процедуру, она к какой-то степени является грехом.
Однако у репродуктивных технологий свои отношения с обществом и религиозной моралью, поэтому, выбирать вам: становиться донором ооцитов или бросить эту идею и жить без лишних проблем.
Пользование чужими яйцеклетками многие религии считают аморальным делом, и в данной ситуации паре или женщине придется самим решать, необходимо ли для них процедура по приобретению чужих яйцеклеток.
К плюсам можно отнести хорошую денежную выплату, а к минусам то, что есть вероятность ухудшения здоровья и возможные муки совести от того, что почти свой ребенок теперь будет развиваться в чужом утробе и жить с другой семьей.
Также можно определить плюсы и минусы для самих реципиентов: к первому можно отнести появление долгожданной беременности, почти полное отсутствие проблем со здоровьем у малыша. Минусами будет высокая цена на подобные услуги, проблемы этического характера и, конечно же, реципиент, зная, что ребенок, рожденный ею, в каком-то смысле не полностью ее, может охладеть чувствами к нему и отказаться от его воспитания, особенно это касается мам, у которых совсем маленький ребенок. Идя на такую процедуру, она сильно рискует.
Еще немного статистических фактов: в России, женщины страдающие бесплодием, приходят в 10 случаях из 100 к варианту забеременеть отдонорства яйцеклетки другой женщиной. Однако более подробную информацию узнать невозможно, так как вся она хранится в защищенной базе данных и об этом не предоставляется никаких отчетов.
Теперь, когда вам будут задавать вопрос: «Донорство ооцитов – что это такое?» вы сможете смело на него ответить, ведь вы много узнали из этой статьи: кто имеет возможность стать донором, каких врачей надо пройти, насколько опасна эта процедура, ее стоимость и последствия.
| Донорство яйцеклетки | |
|---|---|
| Донорство яйцеклетки в Москве | Донорство яйцеклеток в Челябинске |
Когда необходима донация ооцитов при лечении бесплодия?
Донорство яйцеклеток применяется в следующих случаях:
- неспособность яичников женщины вырабатывать собственные яйцеклетки. Менопауза, неразвитые яичники, овариоэктомия – во всех этих случаях женщине понадобится донор яйцеклетки.
- химио- и радиотерапия. Лечение злокачественных новообразований химическими или радиологическими методами – в этом случае донорский ооцит необходим, поскольку данные методы лечения могут оказывать патогенное воздействие на яичники. Они перестают вырабатывать нормальные ооциты, и донация становится единственным шансом для женщины родить ребенка.
- генетические заболевания. Использовать донорские ооциты необходимо, если у женщины диагностированы тяжелые наследственные болезни, передающиеся по женской линии. В этом случае является наиболее разумным воспользоваться услугами банка яйцеклеток, чтобы появившийся на свет ребенок не являлся носителем заболевания.
- неоднократные неудачные попытки ЭКО. Вопрос о том, чтобы использовать ооцит донора, решается индивидуально в каждом случае; по результатам обследования пациентки лечащий врач может рекомендовать цикл ЭКО с донорскими яйцеклетками.
Сколько стоит донорство яйцеклетки, цена услуги зависит от ряда условий. В разных медицинских центрах донорство яйцеклеток может стоить по-разному. Подробнее о программах лечения бесплодия, в которых применяется донорство яйцеклетки, стоимость этих программ в клинике «Центр ЭКО» вы можете узнать в разделе «Стоимость программ».
Как происходит подбор донора яйцеклетки?
Выбирая из предлагаемых кандидатур ту женщину, которая подходит, семейная пара сталкивается с множеством вопросов и необходимостью обозначения приоритетов
Врачи определяют основные параметры, на которые нужно обращать внимание, принимая решение. Доноры женских яйцеклеток предоставляют точные данные в специальной анкете, которая хранится в каталоге
Важна группа крови кандидатки. Идеальным вариантом будет, если и она, и резус-фактор будущей мамы совпадает с этой характеристикой донора. Имеют значение рост и вес. Желательно выбирать женщину, которая обладает схожими параметрами. Имеют значение цвет глаз, возраст, особенности внешности
Все это детали, на которые обращают внимание будущие родители
Договор с донором яйцеклетки составляется с участием профессиональных и компетентных юристов. Банки генетического материала делают это перед забором яйцеклеток. При взаимодействии с центром репродукции договор может быть составлен на индивидуальных условиях.
Такие процедуры как суррогатное материнство, донорство яйцеклеток предполагают полную осведомленность обо всех нюансах, чтобы избежать недопонимания и негативных последствий. Будущие родители и кандидат в доноры должны понимать все особенности процедуры, знать свои права и обязанности.
Особенности процедуры ЭКО с взятой у донора яйцеклеткой
Выполнение данной манипуляции может производиться в Москве с замороженными ооцитами или с нативными. Каждый вариант имеет свои особенности.
Ход манипуляции при условии, что донорская клетка заморожена
Условие 1 – месячные сохраняются. По программе ЭКО с донорской яйцеклеткой пациентке проводят инъекции гормональных спецпрепаратов, которые останавливают развитие менструального цикла на 3 недели. После этого с помощью эстрогенных препаратов слой эндометрия готовится к имплантации. Как только слой эндометрия приобретает нужную толщину, в матку заносится оплодотворенная спермой супруга яйцеклетка донора.
Условие 2 — месячные не сохраняются. Спецпрепаратами «старый» слой эндометрия отторгается, а «новый» с помощью эстрогенов наращиваются до определенной толщины. После этого оплодотворенная донорская яйцеклетказаносится в матку.
Ход процедуры при условии, что используется нативная донорская яйцеклетка
Схема данной процедуры, которую проводят репродуктологи в Москве, состоит из таких этапов:
- менструальный цикл женщины-донора и пациентки синхронизируются под действием оральных контрацептивов;
- под влиянием гонадотропинов активизируется у донора работа яичников;
- одновременно с помощью эстрогенов у будущей мамы готовится к подсадке эмбриона слой эндометрия;
- из яичника донора через пункцию забирается яйцеклетка;
- выполняется ЭКО;
- эмбрион посаживается в полость матки пациентки;
- для закрепления эмбриона пациентка принимает прогестерон;
- после ЭКО донорской яйцеклеткой при благоприятном результате прием прогестерона продолжается еще до 14 недель беременности.
Зачем нужен донор яйцеклетки
Хотя возможности современной медицины огромны, тем не менее некоторым женщинам невозможно подобрать никакой существующий метод (терапевтический или хирургический), позволяющий им родить собственного малыша.
Для таких женщин лишь использование яйцеклетки здоровой женщины является единственным способом вынашивания и рождения полноценного малыша.
Причины, по которым реципиенты вынуждены обращаться к женщинам-донорам за яйцеклеткой, абсолютно различные. Но все они делятся на две группы:
- с отсутствием яйцеклеток в яичниках;
- с низким качеством яйцеклеток.
По каким же причинам женщины оказывается не в состоянии самостоятельно забеременеть? Чаще всего это происходит по причинам:
- генетической мутации в генах с риском рождения больного ребенка (с болезнью Дауна, муковисцидозом, ихтиозом, гемофилией и др.);
- аномалии половой сферы при серьезных врожденных патологиях (хромосомные патологии, половой инфантилизм с множественными аномалиями развития и др.);
- врожденное недоразвитие, отсутствие или последующее удаление яичников;
- малое количество или отсутствие яйцеклеток;
- противопоказания к гормональной стимуляции;
- плохое качество эмбрионов (повторялось несколько раз);
- применение радиологического или химиотерапевтического лечения;
- несколько неудачных операций ЭКО (обычно при недостаточном ответе яичников на стимуляцию овуляции, нежизнеспособность эмбрионов и др.);
- хронические гинекологические заболевания;
- онкологические патологии;
- возраст женщины (более 38 лет);
- синдром резистентных или «истощенных» яичников.
Частой причиной отсутствия яйцеклеток у многих дам является ранняя менопауза (в 5% случаев даже на 15-20 лет раньше положенного срока). В этой ситуации, кроме использования донорской яйцеклетки, другого выхода для получения потомства просто нет.
Свои и чужие дети
У меня нет ощущения, что где-то ещё живут «мои» дети. От противников донорства я слышала: «Как же я могу отдать своих детей?» Обычно такие женщины очень удивляются, когда объясняешь им, что каждый месяц во время менструации они теряют «своих детей» в виде неоплодотворённых яйцеклеток.
Донор может участвовать в программах несколько раз, поэтому яйцеклетки одной женщины могут достаться разным пациентам. Это вовсе не значит, что у разных родителей рождаются дети, похожие на одного и того же донора. Яйцеклетка — это лишь половина набора генов «целого» человека. Чтобы яйцеклетке стать ребёнком, ей нужно получить вторую половину генов от сперматозоида, далее его девять месяцев выносит женщина. Как можно после этого говорить, что это «мой» ребёнок?
Опасно ли быть донором ооцитов?
Говорим сразу, безопасно. Можно участвовать в донорских программах несколько раз при соблюдении перерыва, рекомендованного доктором.
Если вас заинтересовало предложение стать донором яйцеклеток (ооцитов), рекомендуем выбрать клинику, которая максимально соответствует вашим представлениям о комфорте, с бережным и уважительным отношением к каждому клиенту.
Программа донорства яйцеклеток в Доме Планирования Семьи GMS ЭКО даст вам возможность:
- получить достойное вознаграждение сразу в день пункции;
- пройти расширенное медицинское обследование за счет клиники;
- посетить гинеколога бесплатно;
- и все это без госпитализации и при соблюдении сохранности ваших персональных данных, абсолютно конфиденциально.
Каковы требования к донору яйцеклетки?
В соответствии с приказом № 107н Минздрава от 30.08.2012, человек, желающий пожертвовать свои половые клетки для помощи семье, у которой выявлена репродуктивная дисфункция, должен соответствовать определенным критериям отбора.
Что значит «донор яйцеклетки»? Это человек, прошедший ряд обследований и анализов, в результате которых он признан физически и психически здоровым и готовым к участию в программе. Большинство медицинских центров располагают большой базой доноров яйцеклеток, в которой можно найти подходящего кандидата. Также имеется возможность искать его среди родственников и знакомых.
Поиск подходящей женщины для добровольного заимствования у нее яйцеклеток может быть осложнен особенностями организма будущей матери и предпочтениями по кандидатуре со стороны семейной пары.
Как найти донора яйцеклетки? Можно воспользоваться каталогом банка генетического материала, обратиться к близким людям, готовым помочь, дать объявление о поиске или посетить тематические форумы.
Одним из важных вопросов для потенциальных родителей и для соискателей становится «Как проверяют доноров яйцеклеток?». Претенденту на пожертвование половых клеток необходимо соответствовать определенным критериям:
- Донор не может быть младше 20 и старше 35 лет;
- Предпочтение отдают женщинам, уже имеющим детей;
- Не поощряется наличие ярко выраженных недостатков или особенностей внешности;
- Необходимо полное отсутствие заболеваний, статус здорового человека должен быть подтвержден рядом анализов.
Что нужно, чтобы стать донором яйцеклетки? Для передачи женских половых клеток в банк для хранения и последующего использования необходимо пройти обследование у гинеколога, терапевта и психиатра. Проводятся обследование на наличие наследственных, инфекционных и воспалительных заболеваний, определяется статус относительно ВИЧ и гепатита В.
База доноров яйцеклеток с фото формируется из кандидатур, полностью соответствующих принятым стандартам и характеристикам. Интересуясь тем, как могут выглядеть потенциальные участницы программ донации, вы можете найти сообщества «доноры яйцеклеток» ВКонтакте, чтобы сопоставить свои ожидания с реальностью, подобрать кандидата или задать интересующие вопросы. По условиям договора с банками генетического материала должна сохраняться анонимность участников сделки, но некоторые семьи предпочитают познакомиться с «поставщиком» яйцеклетки.
Проверка доноров
Врач расспрашивает пациентку об ее заболеваниях, наличии наследственных патологий в семье. Обязательно проводят ряд лабораторных и инструментальных обследований, чтобы подтвердить полученные данные.
Оцениваются следующие основные показатели:
- состояние здоровья органов малого таза;
- репродуктивный потенциал;
- фертильность.
Обязательно проведение следующих лабораторных тестов:
- хромосомный анализ с целью исключения аномалии развития, наследственных патологий;
- определение ВИЧ-инфекции, гепатита, сифилиса;
- выявление резус-фактора и группы крови.
Последний тест рекомендован для своевременного выявления резус-конфликта у матери и плода в случае наступления беременности. Не следует делать пересадку, если возможно появление положительного резуса у плода и отрицательного у матери.
Дополнительно могут понадобиться следующие виды анализов:
- общий анализ крови и мочи (оценка состояния кровеносной и иммунной системы, мочеполовых органов);
- биохимический тест (определение функциональности печени);
- бактериологический посев, вирусологический тест.
Обязательная проверка здоровья требуется из-за риска передачи инфекции или наследственной болезни от биологической матери к будущему ребенку. Негативные факторы угрожают не только его росту и развитию, но и самой беременности. При некоторых патологиях возможен выкидыш или преждевременные роды.
Будущие родители или ребенок не смогут выяснить данные. Ее имя раскрывается в редких случаях, например, когда нужно выявить резус и группу крови.
Как стать донором яйцеклетки
Донором ооцитов можно стать далеко не каждой женщине, которая хотела бы заработать или помочь бездетной паре. Даже если реципиент является родственником, в проведении процедуры может быть отказано. Основные требования к донору яйцеклетки:
- эта женщина должна иметь собственных детей, у которых нет врожденных заболеваний;
- возраст должен укладываться в диапазон 20-35 лет, так как в более старшем возрасте качество генетического материала ухудшается;
- отсутствие врожденных заболеваний, которые могут передаться по наследству;
- телосложение донора должно быть средним (избыточная или недостаточная масса тела может быть признаком скрытых заболеваний);
- без гинекологических заболеваний в анамнезе, которые лечились хирургическим путем;
- отсутствие болезней молочной железы;
- отрицательные пробы на инфекционные и аутоиммунные патологии.
Если у женщины нет детей, то она не имеет права сдать яйцеклетку на донорство. Однако в этом случае пациентка может сдать ооциты для хранения в криобанке, чтобы позже использовать их для себя. Перед процедурой надо обследоваться и подписать договор с генным банком.
Стоит ли доверять частным объявлениям доноров?
Многие потенциальные доноры не думают о необходимости обращения в агентство и рассчитывают на собственные силы, выкладывая в интернет объявления о том, что они готовы помочь бесплодным парам при необходимости получения генетического материала стороннего лица.
Занимаясь поиском самостоятельно, стоит помнить о немалом числе недобросовестных лиц, которое рассчитывает на получение денежного вознаграждения без выполнения своих обязательств. В данном случае всё зависит от вашей юридической подкованности в данном вопросе!
Более безопасным является обращение в банк доноров яйцеклеток, где все необходимые данные хранятся в ожидании выбора семейной пары. При этом наличие рисков минимизировано, так как все процедуры осуществляются опытными профессионалами.
ЭКО с донорской яйцеклеткой
Яйцеклетки могут потребоваться для зачатия при определенных патологиях репродуктивной системы
О необходимости привлечения сторонних донорских материалов в протоколе ЭКО вам должен сказать ваш лечащий врач! Врач также подскажет, на какие моменты медицинского характера стоит обратить внимание

Помните, несмотря на всю глубину вашей проблемы, могут найтись люди, которые захотят воспользоваться ситуацией для собственного обогащения. Обезопасьте себя обращением в профессиональную клинику, где ведется сотрудничество с проверенными лицами, а все условия сотрудничества закрепляются подписью на договоре.
Взаимодействуя с медицинским учреждением, вы можете быть уверены в чистоте проводимых обследований и корректности предоставляемых результатов анализов. При необходимости вам предоставят образец договора донора яйцеклетки, чтобы можно было понять, как идет сотрудничество медицинского центра с самим донором. Работа официальных организаций всегда оказывается более надежной и результативной, нежели самостоятельные поиски среди малознакомых людей.
Одним из вариантов получения генетического материала в протоколе ЭКО является обращение за помощью к родственникам и знакомым, готовым поделиться собственными половыми клетками. В таком случае подписание договора не потребуется, а про оплату генетического материала вы можете договориться с донором самостоятельно! Кроме того, ваш донор сможет контактировать в будущем с ребенком. Но в данном случае мы рекомендуем вам всё обдумать заранее!
Моральные аспекты донорства яйцеклеток
Стремление женщин передать свой генетический материал для использования бесплодными супружескими парами зачастую объясняется стесненностью в финансах и необходимостью изменить свое экономическое положение. Донор яйцеклеток ничем не рискует, предлагая свою помощь, поэтому его мотивацией, помимо денежного вознаграждения, может стать естественное желание помочь, особенно, если речь идет о близких людях или родственниках.
В процессе отбора генетического материала потенциальный донор также может рассчитывать на бесплатное проведение курса обследований, что может вовремя выявить проблемы со здоровьем лично у него!
Благодаря донорам яйцеклеток семьи с диагностированным бесплодием получают шанс на продолжение рода.
Стоимость использования донорских яйцеклеток в клинике «Центр ЭКО»
| Программа «Полный цикл лечения с использованием донорских яйцеклеток анонимного донора, предоставленного клиникой» (без стоимости препаратов и обследования пациентов. Донор предоставляется по принципу «1 реципиент- 1 донор») | 184 990 руб. + стоимость донора |
| Программа «Отсроченное материнство с криоконсервацией яйцеклеток без стоимости обследований и препаратов пациентов менее 10 яйцеклеток каждая последующая яйцеклетка |
93 890 руб. + 5 970 руб. к стоимости программы |
Бесплатный прием репродуктолога
по 31 декабря 2020Осталось дней: 10
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) — наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Сбои функции надпочечников
Терапия перед стимуляцией выработки яйцеклеток нередко приводит к тому, что страдают органы, отвечающие за выработку собственных гормонов. Нередко женщинам приходится сталкиваться с проблемами в работе надпочечников. Чего может ожидать донор яйцеклетки? Последствия для донора могут быть связаны с надпочечниковой недостаточностью. Эта патология угрожает не только здоровью, но и жизни молодой женщины. Признаками заболевания станет стремительное снижение артериального давления, нарушения сна, гиперпигментация по всему телу. При выявлении подобных симптомов лечение стоит начинать незамедлительно.

Что это такое
Гинекологи выделяют понятие донорство яйцеклеток. Это процедура, при которой получают ооцит от здоровой женщины. Он передается на хранение в банк биоматериалов или сразу подсаживается в тело реципиента.
Применение предлагают пациенткам, которые не способны к зачатию самостоятельно. Также процедура необходима реципиентам в следующих случаях:
- раннее завершение менструального цикла;
- наступление пожилого возраста с естественным развитием климакса;
- заболевание или наследственная патология, приводящая к отсутствию возможности оплодотворения без помощи врачей;
- отсутствие эффективности экстракорпорального оплодотворения.
Проверку состояния репродуктивной системы проводят не только на этапе подготовки, но и непосредственно перед забором биоматериала. Полученные клетки обязательно обследуют, устраняют элементы, имеющие явные дефекты.
Эффективность ЭКО в естественном цикле

Из-за того, что в естественном протоколе не используются гормональные препараты, вероятность успешного наступления беременности в этом случае сравнительно невысока. Риск неудачи имеется на каждом из этапов процедуры:
- На стадии созревания фолликула сбой в процессе оогенеза может привести к тому, что яйцевой мешок окажется попросту пустым или образовавшаяся в нем яйцеклетка будет незрелой или нежизнеспособной. На практике вероятность получения пригодного к оплодотворению ооцита в одном естественном цикле составляет всего 7-10%.
- Высокое качество яйцеклетки тоже не всегда гарантирует абсолютной вероятности успешного оплодотворения. Шансы на зачатие составляют всего около 25%. Даже успешно зачатый эмбрион в период культивации также может погибнуть.
- На этапе переноса оплодотворенной яйцеклетки в матку только в 16 случаях из 100 плодное яйцо успешно закрепляется в эндометрии матки и дает начало новой жизни. Но даже при успешной имплантации никто не дает гарантии, что беременность не окончится выкидышем или рождением ребенка с генетическими отклонениями.
Причин невысокой эффективности ЭКО в естественном цикле несколько:
- Естественные особенности процесса оплодотворения – даже у полностью здоровых пар вероятность успеха достигает лишь 85%;
- Низкое качество яйцеклеток или спермы, нарушения в генетическом материале половых клеток родителей;
- Риск преждевременной овуляции, из-за которой выход созревшей яйцеклетки не совпадает с готовностью репродуктивной системы женщины к имплантации;
- Нарушение пациенткой врачебных рекомендаций по подготовке к процедуре – употребление алкоголя и табачной продукции, чрезмерные физические и психические нагрузки и т. д.
Для увеличения шансов на ЭКО в естественном цикле могут использоваться дополнительные репродуктивные технологии:
- Донорство спермы – при низком качестве семенной жидкости полового партнера оплодотворить яйцеклетку можно с помощью генетического материала специально отобранного донора;
- ИКСИ – вероятность успешного зачатия можно повысить, принудительно имплантировав тщательно отобранный и подготовленный сперматозоид в яйцеклетку;
- Криоконсервация – с помощью заморозки можно сохранить по одной яйцеклетке, полученной в каждом цикле, набрав таким образом нужное количество (обычно 6-8) для единовременного оплодотворения и подсадки пациентке.
- Минимальное медикаментозное вмешательство – в этом случае пациентке назначается курс препаратов, который направлен не на стимуляцию яичников, а на контроль овуляции, ускорение созревания эндометрия к моменту подсадки и т. д.
Использование таких дополнительных методик позволяет увеличить вероятность успешного экстракорпорального оплодотворения в естественном цикле до 60-70%, что вполне сравнимо с аналогичным показателем у здорового человека. Также этому способствует возможность проводить пункцию фолликула неограниченное количество раз и без длительных перерывов.
Как происходит передача яйцеклеток
Многие женщины, решившиеся отдать свои яйцеклетки другим нуждающимся в них женщинам, хотят знать о самой процедуре донации. После выбора донора, ему производятся лечебные манипуляции для синхронизации его менструального цикла с циклом реципиента, а также для создания условий для созревания в его организме нескольких яйцеклеток.
Обычно сама процедура донации происходит в манипуляционной и продолжается 10-20 минут. Обычно донор должен прийти за час до процедуры. Ему запрещено есть и пить после 12 ночи.
Процесс донорства включает:
- Внутривенная анестезия для (исключения болезненности).
- Под контролем УЗИ аппарата через стенку влагалища вводится тонкая игла. Обычно при этом удается извлечь до 10-20 яйцеклеток.
- После процедуры женщина отдыхает в палате несколько часов. По дороге домой ей желательно сопровождение. Из-за применения анестезии донору нежелательно в течение суток водить машину.
- Половая жизнь разрешается женщине после окончания ближайшего менструального цикла.
Яйцеклетки обычно используются в дальнейшем для ЭКО. При этом яйцеклетка соединяется со сперматозоидами партнера реципиента в условиях лаборатории. Затем эмбрионы внедряются в матку для продолжения своего развития. Обычно их пересаживают не менее 2-3, чтобы процент успешности имплантации был выше.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
- Естественный (ЭКО в естественном цикле) – не включает прием гормональных стимуляторов яичников, яйцеклетка образуется в результате обычной овуляции;
- Короткий – в этом протоколе стимуляция яичников осуществляется с началом менструации, что сокращает время процедуры, но не позволяет управлять ростом фолликулов;
- Суперкороткий (Токийский) – заключается в минимальной стимуляции яичников для предотвращения осложнений, вызываемых гормональным дисбалансом, используется также при криоконсервации эмбрионов;
- Длинный – назначается до менструации и включает этапы управления работой гипофиза и яичников, стимуляции роста фолликулов и овуляции;
- Длинный с мягкой стимуляцией – включает несколько этапов стимуляции-торможения яичников для максимального созревания небольших яйцеклеток;
- Криопротокол – в нем для экстракорпорального оплодотворения используются замороженные половые клетки или эмбрионы.
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Как проводится процедура
Весь протокол от начала стимуляции и до замораживания полученных ооцитов длится не более 2х недель. Посетить клинику придется 3-4 раза, а трудоспособность будет снижена не долее одного дня (день пункции и забора яйцеклеток).
5
5
1
8
ребенка родилось благодаря нашим специалистам
Сколько стоит услуга замораживания яйцеклеток
- Обследование перед процедурой. Позволяет наметить план стимуляции и выявить возможные сопутствующие заболевания, установить противопоказания. Обследование можно пройти в нашей клинике, либо по месту жительства;
- Стимуляция овуляции. За это время посетить врача-репродуктолога придется 2-3 раза (стоимость приема с УЗИ — 2200руб); лекарства считают отдельно, ибо их стоимость напрямую зависит от овариального запаса (запаса яйцеклеток в яичниках) – от 30 до 60 тысяч рублей.
- Пункция и забор яичников – 29 тысяч, анестезия на пункции – 7900руб;
- Стоимость замораживания яйцеклеток – 8,5 тыс за один криотоп;
- Хранение – 1200руб/мес либо 12 тысяч а год.
Если Вам нужна криоконсервация ооцитов, и Вы живете в Москве — Центр Репродукции и генетики «Фертимед» готов помочь! 14 лет успешной работы в области репродуктологии – доказательство нашей квалификации и надежности. Специалисты центра используют новейшие методики обработки и консервации половых клеток, что обеспечивает их сохранность в течение длительного времени. Запишитесь на консультацию, чтобы сделать вклад в собственное будущее!
Теги:
Банк стволовых клетокКриоконсервацияЗамораживание яйцеклетокДонорство ооцитов и спермыДонорство яйцеклеток в МосквеБанк донорской спермы
Не теряйте время! Запишитесь на прием прямо сейчас!
Возможные последствия донорства
Прежде чем думать о том, сколько платят донорам яйцеклеток и как заработать, кандидату в доноры необходимо здраво оценить риски, которые имеет данная процедура.
Вероятность развития осложнений в процессе донорства очень мала, но все-таки она есть. Для предотвращения правильного лечения осложнений необходимо чтоб протокол вел опытный врач. Последствия для донора яйцеклетки связаны, в основном, с необходимостью проведения гормональной терапии, которую в обязательном порядке проводят перед взятием биологического материала. Можно сказать, что женский организм изначально не приспособлен для созревания ооцитов в больших количествах, и именно поэтому такая стимуляция может стать небезопасной.
Осложнения при сдаче донорского материала – это единичные случаи. Их вероятность можно свести к минимуму при правильном ведении. Специалисты клиники «Фертимед» обладают огромным опытом проведения донорских программ, что делает процедуру максимально безопасной как для донора, так и для будущей мамы.
Требования к донору
Большинство женщин не видит ничего плохого в том, чтобы передать свою яйцеклетку другой женщине. Средняя женщина вынашивает и рожает 1-2 детей, а остальные яйцеклетки не используются. Но далеко не каждая женщина может стать донором. В соответствии с инструкциями, производится строгий отбор претенденток на донорство. Для этого претендентка должна обладать рядом определенных характеристик. Будущий донор должен ряд соответствий :
- возрастной промежуток в 20-35 лет;
- отсутствие лактации;
- без лишнего веса;
- должное состояние здоровья;
- имеющийся здоровый ребенок;
- без наследственных недугов;
- отсутствие противопоказаний для донации;
- без патологических фенотипических признаков;
- без вредных привычек (алкоголизм, токсикомания, наркомания).
Лучше, если донор не планирует иметь в дальнейшем еще детей. Иногда процедура донации может привести к травмированию яичника и вторичному бесплодию.
ЭКО с донорскими клетками. Что делать, если есть свой донор?
Практика подбора донора такова: донор может быть предоставлен клиникой или им может стать ваша родственница или знакомая, у которой есть свои дети и которая не старше 35 лет.
Если Вы решили взять донором кого-то из своих родных или знакомых, то нужно будет подойти на прием к нашему репродуктологу для оценки фолликулярного резерва яичников и сбора анамнеза, чтобы исключить наличие у нее противопоказаний для такой работы. После того, как доктор одобрит кандидатуру Вашего донора, ей нужно будет пройти обследование, в соответствии с приказом МЗ РФ, сдать все анализы, представленные в списке и пройти консультации специалистов: терапевта, маммолога, психиатра, нарколога (о том, что не состоит на учете) и затем она сможет участвовать с Вами в программе ЭКО — ей будет проведена стимуляция овуляции и пункция яичников, полученные клетки будут использованы для получения Ваших эмбрионов.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка. В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям. Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства. Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Показания для применения донорской яйцеклетки

Существует ряд патологических и физиологических
состояний яичников, при которых женщина способная выносить ребенка, но не может
зачать.
Показания для привлечения донорских ооцитов в борьбе с
бесплодием:
- менопауза как преждевременная, так и в
срок; - преждевременное истощение яичников;
- удалены яичники;
- различные аномалии развития яичников, но
при возможности вынашивать ребенка; - радио- и химиотерапия;
- неполноценность ооцитов при наследственных
патологиях, сцепленных с женской половой хромосомой; - неудачные прежние попытки ЭКО со
стимуляцией собственной овуляции, плохое качество ооцитов, оплодотворение
которых не приводило к беременности.
Противопоказаниями для назначения ЭКО с донорскими
яйцеклетками аналогичны таковым при обычном ЭКО.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
- Болезненными ощущениями, тяжестью, вздутием в животе;
- Отеком нижних конечностей, наружных половых органов или всего тела;
- Общим ухудшением самочувствия пациентки (головокружением, слабостью, головной болью);
- Повышением температуры, снижением кровяного давления, нарушением сердечного ритма, одышкой;
- Тошнотой, рвотой, диареей и т. д.
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).

К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
- Кровотечения — при выполнении трансвагинальной пункции яичников возможна перфорация органов малого таза и кишечника, повреждение сосудов;
- Инфекции – в некоторых случаях при пункции фолликулов в малом тазе возможно развитие инфекционных процессов, рецидив воспалений, которыми женщина страдала ранее;
- Многоплодная беременность – при ЭКО вероятность развития этого осложнения, связанного с переносом сразу нескольких эмбрионов, выше в сравнении с общепопуляционной статистикой;
- Внематочная беременность – частота этой патологии при ЭКО составляет примерно 5%, что связано с тем, что бесплодные женщины часто имеют аномалии в строении репродуктивных органов.
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.
Как проходит донорство и его последствия
Донор ооцитов должен начать готовиться к процедуре заранее. В течение 2 недель нужно питаться правильно
Важно, чтобы в рационе присутствовали овощи, мясо, рыба, свежие фрукты и молочные продукты. Придется отказаться от жареных, жирных и острых блюд
За 1 неделю до забора надо исключить сексуальные контакты.
Донорство ооцитов начинают с гормональной терапии, которая проводится в условиях стационара за 36 часов до забора. Когда уровень лютенизирующего гормона в крови достигает наивысшей отметки, проводится забор яйцеклетки. Необходимо успеть сделать это до овуляции, пока клетка еще не покинула фолликул.
За 8 часов до забора нельзя принимать пищу, а в за 4 часа нужно отказаться и от воды. Предварительно необходимо сделать клизму. Забор ооцитов всегда проводится под местным или общим наркозом. Через стенку влагалища врач вводит игру в фолликул яичника и берет 1 или 2 яйцеклетки. Затем на 3-4 часа пациентка остается под наблюдением специалистов, которые следят за ее самочувствием.
После забора ооцитов пациентка может почувствовать тошноту, слабость и тянущие боли внизу живота. Это естественная реакция организма. Данные симптомы должны пройти в течение 24 часов. В противном случае следует обратиться за медицинской помощью, чтобы не возникло осложнений.
Нарушение гормонального фона — одно из важных последствий подобной процедуры. Из-за гормональной терапии, которая была проведена перед забором, возникают нарушения месячного цикла. Данное осложнение сказывается и на внешности пациентки. У нее может появиться лишний вес. Также возможно выпадение волос и высыпания на коже. У некоторых пациенток в дальнейшем возникают проблемы с зачатием.
Из-за гормональной терапии могут пострадать надпочечники. Женщина будет жаловаться на резкие перепады температуры, снижение артериального давления, бессонницу или сонливость, боли в мышцах и суставах. При данных симптомах необходимо начать лечение, потому что подобное состояние несет угрозу жизни. Еще возможны нарушения в работе щитовидной железы. Признаками этого заболевания являются головокружение, снижение либидо, скачок веса, резкие перепады настроения, анемия.
Донором яйцеклетки можно становиться каждые 3 месяца, но надо учитывать, что у женщин, которые часто подвергаются подобным процедурам, существенно увеличивается риск развития онкологических заболеваний. Чаще всего пациенткам диагностируют рак молочных желез и шейки матки.
Чтобы свести к минимуму риск возникновения осложнений, стоит обращаться только в проверенную клинику с хорошими отзывами, где работают опытные врачи. Женщинам, которые еще не имеют детей, но планируют родить в ближайшее время, лучше отказаться от такой процедуры, чтобы не возникло проблем с зачатием.
Как функционирует банк доноров яйцеклеток Москва?
Стоимость одной «дозы» полученного материала варьируется в зависимости от характеристик донора и яйцеклеток. Половые клетки женщин редкого фенотипа стоят дороже. Некоторые медицинские центры функционируют таким образом, что база доноров яйцеклеток составляется из женщин, готовых пожертвовать свой генетический материал без необходимости оплаты подобной услуги.
После осуществления пункции клетки или сразу используются в программе, или находятся на хранении в банке до тех пор, пока не окажутся востребованными. Специалисты ведут их учет и следят за поддержанием необходимых условий.
Минусы донорства яйцеклеток
- Протокол подготовки для сдачи яйцеклеток и/или процедуры ЭКО или, иными словами, гормональная нагрузка. Чтобы успешно сдать яйцеклетку, женщина обязана (да и не получится без этого) пройти курс гормонотерапии, которая не только повышает вероятность успешной овуляции, но и риск развития опухолей, поликистоза яичников, а в некоторых случаях – тромбоэмболических осложнений или смерти.
- Осуждение общества. Клерикалы, увы, все еще занимают большую часть общества и все еще оказывают на него влияние. И если в крупных городах (в Москве или каком-нибудь Лондоне) процедура сдачи яйцеклетки и последующего ЭКО не вызовет вопросов ни к будущей матери ребенка, ни к донору, то в мелких городах это все еще могут считать мракобесием. И гнев народа (и родных, и знакомых) может распространиться как на родителей, так и на самого ребенка, особенно в деревнях, где все друг друга знают, и дети в школе будут чморить одноклассника (или одноклассницу) за «нетаковость».
- Эмоциональная привязанность. Эта проблема более актуальна для суррогатных матерей, нежели доноров яйцеклеток, однако, встречается и у них. Желание встретить как-нибудь, найти своего потенциального ребенка у доноров яйцеклеток иногда довольно высоко, но программа анонимности запрещает сотрудникам мед- и научцентров выдавать информацию о том, кому и как была отдана яйцеклетка.
- Риск для матерей. Если точнее, для женщины, которая берет донорскую яйцеклетку. Ребенок из нее получится вряд ли такой же «спорный», как отказники из детдома (т.к. в детдоме многие (большинство детей) из семей алкоголиков и наркоманов, что увеличивает у них предрасположенность к этим дурным привычкам), но проиграть в генетическую лотерею все еще можно.
- Неизученные (по крайней мере, недостаточно) долговременные риски. Все просто: еще прошло слишком мало времени, чтобы судить о том, насколько безопасно быть донором яйцеклеток. Поэтому стоит занять выжидательную позицию, если потенциальный донор-женщина является немножко (или не немножко) параноиком.