Инфекционные болезни детей у взрослых
Содержание:
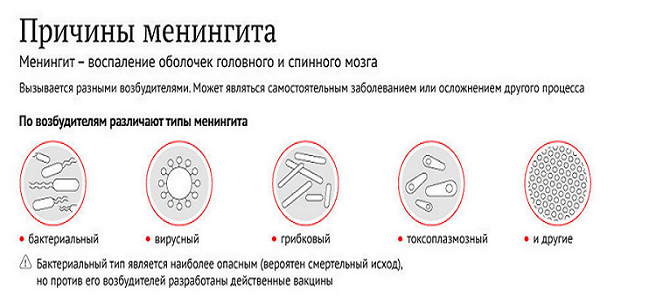
? СКАРЛАТИНА
При скарлатине (sсагlеt — пурпурный) доминирующий цвет — красный. Такой цвет приобретает горло ребенка, в котором происходит размножение возбудителя — гемолитического стрептококка; такой же цвет приобретает вскоре и кожа, при этом на ярком красном фоне появляется мелкоточечная обильная сыпь. Исключение составляет лишь кожа вокруг рта — так называемый носогубной треугольник, остающийся бледным. Именно по наличию точечной сыпи на красном фоне при бледности вокруг рта мы распознаем скарлатину.
Вызывает скарлатину тот же стрептококк группы А, который вызывает ангину, только разновидность скарлатинозного стрептококка отличается способностью выделять особенный токсин. Скарлатина в прошлом была очень тяжелой болезнью, вызывающей массу осложнений.
Язвенные ангины, гнойный лимфаденит, поражения сердца и почек — вот неполный перечень того, с чем имели дело педиатры, наблюдая больного скарлатиной ребенка.
В настоящее время благодаря антибиотикам её тяжесть резко уменьшилась, важно лишь вовремя распознать заболевание. Для лечения назначают те же препараты пенициллина, что и при ангинах, их эффект наступает быстро, предотвращая все указанные выше неприятности
Помните, что и скарлатина, и ангина — болезни заразные, поэтому детей и взрослых, контактировавших с больным, лучше проверить на наличие стрептококка в зеве, а при его выявлении — пролечить пенициллином. Ведь даже носительство стрептококка без ангины может быть чревато развитием ревматизма.
Прививок от скарлатины нет. Лечение должен проводить врач, если необходимо, то в стационаре, в инфекционной детской больнице.
Неинфекционные кожные заболевания у ребенка
Кроме кожных недугов инфекционного происхождения, которые в большинстве случаев характеризуются сыпью, существует немало неинфекционных болезней.
- Аллергия.
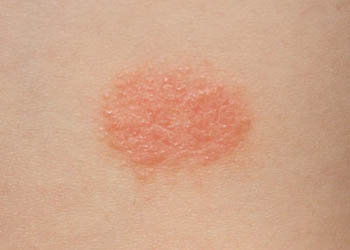
Как правило, аллергия на коже проявляется в виде мелких зудящих красных прыщиков или волдырей (крапивница). При этом нередки случаи крапивницы, при которой волдыри появляются не только на коже, но и на слизистых оболочках. Крапивница может быть следствием приема лекарств, некоторых продуктов или реакции организма ребенка на мороз.
Причинами аллергических реакций на коже может быть непродуманный рацион, частый контакт с бытовой химией, антисанитария, заболевания ЖКТ, наследственность.
- Болезни, вызванные паразитами.
К болезням паразитарного характера относятся: педикулез, чесотка, демодекоз. Педикулез вызывается мелкими насекомыми — вшами и проявляется в виде зуда от укусов.
Чесотка вызывается чесоточным клещом и проявляется сильным кожным зудом, в основном на конечностях — руках и ногах.
Демодекоз − очень редкое, однако весьма неприятное заболевание, которое вызывается клещом определенного вида. Пораженная кожа при этом покрывается угрями, которые образуются в волосяных фолликулах
- Заболевания сальных желез: потница и себорея
Очень часто у малышей может появляться довольно распространенное заболевание, которое называют потницей. Потница появляется как следствие перегревания ребенка и неправильного ухода за его кожей. Мелкие красноватые высыпания можно наблюдать в складках кожи, внизу живота и на груди.
Себорея может появиться у ребенка при вопиющем нарушении правил гигиены.
Заразный период при детских инфекциях
| Заболевание | Начало заразного периода | Заразен ли ребенок во время болезни | Заразен ли ребенок после исчезновения жалоб (выздоровления) |
| Период в котором можно заразить других (заразный период) | |||
| Краснуха | за 3-4 дня до появления симптомов | весь период сыпи + 4 дня | |
| Корь | за 4 дня до появления симптомов | весь период сыпи + 4 дня | |
| Ветрянка | с первых симптомов болезни | весь период сыпи + 5 дней | |
| Скарлатина | с первых симптомов болезни | первые дни болезни | не заразен |
| Коклюш | за день до появления симптомов болезни |
1 неделя болезни = 90-100% «заразности», 2 нед.=65%, 3 нед. = 35%, 4 нед. = 10% |
более 4 недель |
| Дифтерия | с началом болезни – первыми симптомами | 2 недели | более 4 недель, «носительство» более 6 месяцев |
| Эпидемический паротит (свинка) | за 1 – 2 дня до первых симптомов | до 9 дней болезни | не заразен |
| Полиомиелит | за 1-2 дня до первых жалоб | 3-6 недель | |
| Гепатит А | с 3 – 23 дня | весь период желтухи, 1 месяц | месяцы |
| Дизентерия | с первых симптомов болезни | весь период болезни | 1 – 4 недели, месяцы |
| Сальмонеллез | с первых симптомов болезни | весь период болезни | 3 недели, далее более года у 1 – 5% пациентов |
Механизм заражения при традиционных детских инфекциях – аэрогенный, а путь заражения: воздушно-капельный. Заразна носоглоточная слизь, бронхиальный секрет (мокрота), слюна, которые при кашле, чихании, разговоре больной может разбрызгивать в виде мелкодисперсного аэрозоля на расстоянии 2-3х метров от себя. В зоне контакта оказываются все дети, находящиеся вблизи с заболевшим. Некоторые возбудители прекрасно распространяются на расстоянии. Например, вирус кори в холодное время года может распространяться по вентиляционной системе в отдельно взятом здании (то есть больные могут быть из одного подъезда дома, к примеру). Также имеет эпидемиологическое значение контактно-бытовой путь передачи (предметы обихода, игрушки, полотенца). В этом отношении все зависит от устойчивости возбудителей во внешней среде. Но, несмотря на это, примером может послужить высокая инфицированность при ветряной оспе контактно-бытовым путем при устойчивости вируса во внешней среде всего в течение 2х часов. Возбудители скарлатины и дифтерии высокоустойчивы во внешней среде, поэтому контактно-бытовой путь также является значимым. Также при некоторых болезнях инфицирование происходит фекально-оральным путем (кишечные инфекции, гепатит А, полиомиелит, например), причем факторами передачи могут явиться как предметы обихода – игрушки, мебель, посуда, так и инфицированные продукты питания.
Восприимчивость к детским инфекциям достаточно высокая. Разумеется, специфическая профилактика (вакцинация) делает свое дело. За счет нее создается иммунологическая прослойка невосприимчивых лиц к кори, эпидемическому паротиту, полиомиелиту, коклюшу, дифтерии. Однако достаточно уязвимыми остаются непривитые дети, относящиеся к группе риска. При детских инфекциях характерно частое возникновение коллективных вспышек инфекции.
Острый отит
Под острым отитом понимают воспалительные процессы в каком-либо из отделов органа слуха. Для детей до 3 лет отиты – довольно частое явление. Заболевание может стать причиной потери слуха (полной или частичной), нарушения речи. Кроме этого возможно развитие сопутствующих заболеваний, так называемых осложнений.
Часто отит становится следствием невылеченного простудного заболевания, ОРВИ, синусита. У малышей воспаление органа слуха может возникнуть из-за перепада давления, например, при путешествии на самолете.
Острый отит развивается в течение суток. Заболевание сопровождается повышением температуры тела, сильной и резкой болью в обоих ушах или в одном из них. При надавливании на ушной узелок ребенок вздрагивает от боли. Иногда из уха появляется жидкое отделяемое. Ребенок плохо спит, ест, становится беспокойным и плаксивым.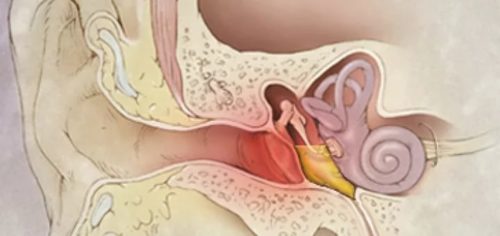
Лечением заболеваний ушей (впрочем, как и других ЛОР-органов) занимается врач-отоларинголог или ЛОР.
Основные принципы лечения детских инфекций
Цель лечения — выздоровление маленького пациента и восстановление нарушенных функций органов и систем, достигается решением следующих задач:
1) борьба с возбудителем и его токсинами;
2) поддержание функций жизненно-важных органов и систем;
3) повышение иммунологической реактивности (сопротивляемости) организма ребенка;
4) профилактика осложнений детской инфекции.
Задачи лечения осуществляются проведением следующих мероприятий:
1. Своевременное выявление и при необходимости госпитализация больного ребенка, создание ему охранительного режима – постельного при тяжелом и среднетяжелом состоянии, полноценное питание, питьевой режим.
2. Этиотропная терапия (специфические препараты, направленные на подавление роста или уничтожение возбудителя инфекции). В зависимости от инфекции назначаются антибиатериальные препараты, противовирусные средства. Неправильная трактовка диагноза и назначение этиотропного лечения не по профилю приведет к возможному утяжелению инфекции и развитию осложнений.
3. Патогенетическая терапия связана в основном с инфузионной терапией растворов определенной направленности (глюкозо-солевые растворы, коллоиды, препараты плазмы, крови), а также специфических парентеральных препаратов (ингибиторы протеаз, глюкокортикостероиды и другие), иммуномодуляторов.
4. Посиндромная терапия проводится при любой инфекции (жаропонижающие, противорвотные, сосудосуживающие, отхаркивающие, противокашлевые, антигистаминные и многие другие).
Предупреждение вирусных заболеваний
Время, которое проходит с того момента, как в организм попал вирус, до проявления первых симптомов заболевания, называется инкубационным периодом. У каждой болезни он свой, может длиться от нескольких дней, как при скарлатине (от 2 до 7), до нескольких недель (например, краснуха, ветрянка — до 21 дня). Инкубационный период опасен тем, что признаки еще не проявляются, а заболевший уже может заразить всех окружающих. Поэтому даже при подозрении, что в окружении ребенка кто-то не здоров, малыша надо срочно изолировать на весь инкубационный период.
Если ребенок уже заболел, не стоит пичкать его лекарствами, надо дать организму шанс справиться с болезнью самостоятельно, ведь только в этом случае развивается иммунитет. В маленьком организме вырабатываются антитела, которые всю жизнь потом будут противостоять инфекции. Врач обычно, кроме тяжелых случаев, не назначает сильнодействующих лекарств. Ведь даже такой тревожный, казалось бы, симптом, как наличие высокой температуры — как раз свидетельство того, что организм борется. Поэтому, пока температура не достигла отметки 38,3°, не спешите давать жаропонижающие.
Инфекция парвовирусом В19 (инфекционная эритема)
Инкубационный период:
1 — 20 дней.
Инфекционный период:
несколько дней до появления сыпи (после появления сыпи дети не заразны).
Симптомы.
Болезнь начинает проявляться с жара и выделений из носа. На щеках появляется ярко-красная сыпь, как след от пощечины. В течение следующих двух-четырех дней сыпь распространяется на туловище и конечности. Дети с заболеваниями крови, например, сфероцитозом или серповидно-клеточной болезнью, могут стать более анемичны (малокровны). В этом случае следует незамедлительно обратиться за медицинской помощью.
Что делать?
- Ваш ребенок должен много отдыхать и пить много жидкости.
- Для облегчения жара и дискомфорта принимайте парацетамол или ибупрофен.
- Беременные женщины или женщины, пытающиеся забеременеть, должны обратиться к врачу как можно скорее, если они вступили в контакт с инфекцией или обнаружили у себя сыпь.
Ветряная оспа (ветрянка)
К этой болезни, вызываемой вирусом герпеса, чаще восприимчивы дошкольники. Латентный период длится 14-21 день.
Первый признак заражения ̶ сыпь. Как правило, поначалу на теле ребенка удается отметить всего несколько пятнышек, визуально напоминающих комариный укус. Место образования пятнышек может быть разным, но чаще это лицо и живот. Новые элементы возникают каждые несколько часов, что указывает на быстрое распространение сыпи. На следующий, после возникновения, день пятнышки становятся похожи на пузырьки, заполненные прозрачным содержимым, и зудят.
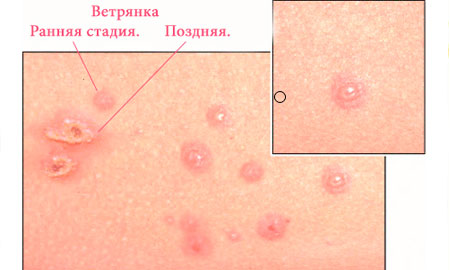
Фото: Ветрянка
В первый же день заражения ребенок начинает ощущать невероятное ухудшение состояния. Температура его тела может достигать критической отметки. Другими характерными для ветрянки симптомами выступают насморк и кашель.
По прошествии нескольких дней пузырьки вскрываются, ввиду чего образовываются своеобразные язвы с корочками. Но это вовсе не означает, что недуг начал отступать: высыпания появляются в течение пяти-семи дней, продолжает держаться высокая температура. Общее состояние больного остается неудовлетворительным, присутствует общая слабость.
Фото: Плохое состояние
Сыпь можно назвать проходящей, если в течение пяти дней после последнего высыпания новые пузырьки обнаружить не удается.
Лечение основано на борьбе с зудом и интоксикацией. Высыпания следует обрабатывать антисептиками. Следует следить за питьевым режимом ребенка — жидкости должно быть в достатке.
Профилактика детских инфекционных заболеваний
Определение 2
Профилактика инфекционных болезней — это совокупность мероприятий различного характера (медицинского и общегосударственного), целью проведения которых является предотвращение возникновения и распространения инфекционных заболеваний.
Для эффективной борьбы с инфекционными заболеваниями требуется проведение специальных профилактических мероприятий в отношении одновременно всех звеньев эпидемического процесса, к которым относятся: восприимчивость организма, источник инфекции и механизмы (пути) ее передачи.
Профилактические мероприятия в отношении источника инфекции:
- Главным мероприятием по профилактике инфекционных болезней, направленным на источник инфекции, является выявление больного и его скорейшая изоляция от коллектива.
- Причем изолированы должны быть дети не только с уже установленным диагнозом и явными признаками инфекционного заболевания, но и дети с подозрением на него.
- После подтверждения диагноза своевременно должно быть начато рациональное лечение болезни, которое обеспечит эрадикацию возбудителя и быстрое выздоровление.
- Лечению в стационарных условиях в обязательном порядке подлежат дети с инфекционными заболеваниями, которые представляют опасность для окружающих. К таким болезням относятся, например, дифтерия, брюшной тиф, холера.
- В России все выявленные случаи инфекционных заболеваний обязательно регистрируются в санитарно-эпидемиологических станциях (СЭС), которые получают информацию о новых случаях в виде экстренных извещений, оформляемых в лечебных учреждениях на каждого больного.
- Сведения о заболевших детях, а также о контактировавших с ними, в обязательном порядке должны быть переданы в детские учреждения, которые они посещают.
Мероприятия, нацеленные на разрыв путей и механизмов передачи возбудителя:
- Мероприятия данной группы отличаются для разных заболеваний и зависят от особенностей механизмов распространения того или иного инфекционного агента.
- Для кишечных инфекций, передающихся в основном фекально-оральным путем передачи, основные профилактические мероприятия направлены на предупреждение загрязнения продуктов питания возбудителями инфекции на всех этапах приготовления, включая заготовку, переработку, транспортировку и хранения.
- Для профилактики кишечных инфекций большое значение также имеет контроль санитарного состояния поверхностей в школьных столовых, буфетах, пищеблоках детских учреждений, а также обеспечение выполнения санитарных мероприятий и коммунального благоустройства населенных пунктов (строительство и состояние канализации, водопроводов, очистных сооружений и др.).
- Кишечные инфекции часто распространяются среди детей за счет контактного механизма передачи, то есть через загрязненные игрушки, руки, поверхности, предметы ухода. Для разрыва этого механизма следует контролировать выполнение детьми мероприятий личной гигиены.
- В случаях аэрозольного и воздушно-капельного механизмов передачи инфекции в целях профилактики ее распространения следует не допускать скученного времяпрепровождения детей, регулярно проветривать помещения и проводить дезинфекцию воздуха с использованием ртутно-кварцевых ламп.
- При инфекционных заболеваниях, поражающих наружные покровы, возможны различные механизмы передачи. В детских учреждениях наиболее распространенным инфекционным заболеванием данной группы является пиодермия, заражение которой происходит в основном через бытовые предметы, поэтому для предупреждения ее распространения необходимо строго контролировать индивидуальное пользование предметами обихода.
- Для профилактики всех инфекционных заболеваний регулярно должна проводиться дезинфекция предметов, поверхностей и объектов внешней среды (текущая и заключительная).
Мероприятия, направленные на снижение восприимчивости организма к инфекционным болезням:
- Повышение неспецифической резистентности ребенка путем обеспечения полноценного питания, проведения закаливающих процедур, физических тренировок, правильного режима дня, прогулок на свежем воздухе, своевременного лечения выявленных хронических очагов инфекции.
- Повышение специфической резистентности к инфекционным заболеваниям путем проведения пассивной и активной иммунизации (вакцинации).
Острые кишечные инфекции
Кишечные инфекции у детей дошкольного возраста очень распространены и занимают второе место в статистике после ОРВИ. Причиной развития заболеваний могут быть как некачественная пища, так и контакт с больным. Список возбудителей кишечных инфекций довольно велик:
- ротавирус;
- энтеровирус;
- дизентерийная палочка;
- сальмонелез;
- амебиаз и другие.
Инфекция распространяется быстро, пути передачи – воздушно-капельный, оральный, фекально-оральный.
Кишечные болезни начинаются быстро, остро. К характерным симптомам относят:
- лихорадка;
- расстройство стула;
- расстройство пищеварения (тошнота, рвота);
- боли в животе.
Легкие формы заболевания можно успешно лечить в амбулаторных условиях, детей с тяжелыми формами кишечной инфекции госпитализируют.
Ветрянка

Ветрянку вызывает обычный вирус герпеса, который передается по воздуху. Инкубационный период ветрянки составляет приблизительно от 10 до 21 дня.
Обычно болезнь начинается так: у заболевшего ветрянкой повышается температура, которая сопровождается общим недомоганием и высыпаниями сыпи в виде небольших пятнышек. Эти пятна через какое то время становятся пузырьками с прозрачной жидкостью, потом они лопаются и подсыхая образуют корочки.
Отличие ветрянки от других болезней сопровождающихся высыпаниями заключается в присутствие сыпи под волосами головы.
На кожных покровах больного ребенка присутствуют одновременно все элементы сыпи: пятка, пузырьки, корочки. Новые подсыпания могут образоваться в течении недели. Процесс подсыхания ранки всегда идет совместно с сильнейшим зудом.
Больной ветрянкой заразен с того момента, когда появились первые признаки сыпи и потом еще 5 дней, после появления последних признаков сыпи.
Лечение ветрянки
Если ветрянка протекает нормально, то она не требует никакого лечения. Основное – это гигиена и уход. Эти два правила помогут исключить нагноение элементов сыпи.
В России, еще с давних советских времен, принято было смазывать пузырьки ветрянки зеленкой. Сейчас уже научно доказано, что делать это, вовсе не обязательно! В странах Европы например, зеленку никто не использует.
Если задуматься, то применение зеленки во многом неудобно: она пачкает одежду и ее сложно потом смыть. Но у этой нашей, чисто русской традиции лечения ветрянки зеленкой, есть и свои плюсы. Заключаются они в том, что если отмечать таким образом новые элементы сыпи, то совсем нетрудно будет отследить тот момент, когда подсыпания замедлятся и совсем прекратятся.
При температуре выше 38 градусов нужно дать ребенку какое нибудь жаропонижающее средство. Лучше если это будет препарат на основе парацетамола.
Не забывайте и о антигистаминных препаратах, мазях для облегчения зуда кожи. А вот применение противогерпетических лекарств не рекомендуется врачами. Дело все в том, что у ребенка принимающего их не формируется здоровый иммунитет и вполне вероятно повторное заражение.
Профилактика ветрянки
Профилактика инфекции у детей состоит в вакцинации. Это же касается и ветрянки. Против ее вируса давно уже разработана вакцина. Эта вакцина зарегистрирована в России, но к сожалению пока не входит в Национальный календарь прививок. Говоря другими словами – ее не делают бесплатно. Но родители всегда могут привить своего ребенка за деньги.
Корь
Заражение происходит от больного человека. Ввиду высокой летучести, вирус может атаковать сразу нескольких детей. Инкубационный период продолжается от одной до трех недель. Сразу после заражения у ребенка наблюдается высокая температура, сухой кашель и насморк. Со временем присоединяются тошнота, рвота, боль в животе. В это же время на слизистой щек и губ можно обнаружить пятна серовато-желтого цвета. Они считаются самым характерным для инфекционного заболевания признаком. Массовые высыпания начинаются спустя 5 дней от начала заражения. Мелкие пятнышки розового цвета возникают за ушами, на носу, а после распространяются по груди, шее и лицу.
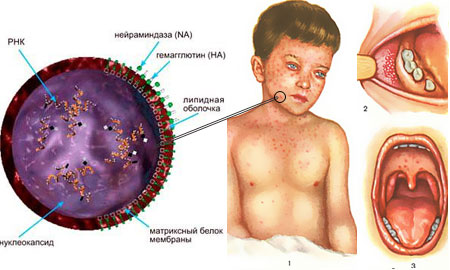
Фото: Корь
У разных детей корь протекает по-разному. Кто-то может сохранять вполне нормальное состояние, а для кого-то недуг сопоставим с настоящей катастрофой.
Само по себе заболевание не представляет серьезной опасности, однако заметно снижает защитные силы детского организма, открывая путь другим инфекциям. К числу таковых относят стоматит, отит и энтероколит.
Лечение направлено на облегчение состояния маленького пациента и поддержание его иммунитета. На протяжении всей болезни ребенок нуждается в постельном режиме.
Причины заражения
Как было сказано ранее, вирусная инфекция свободно передается воздушно-капельным путем. То есть чтобы заболеть, достаточно лишь слегка ослабленного иммунитета и наличие рядом инфицированного человека (кашляющего, чихающего).
Отсюда делаем вывод, что основные причины заражения заключаются в слабой иммунной системе. Однако существует ряд предрасполагающих факторов, при наличии которых вирус с гораздо большей вероятностью проявит себя и приведет к развитию болезни:
- переохлаждение организма, вызванное погодными условиями, сквозняками, промоченными ногами и прочим;
- периоды адаптации, климатические и географические: в большинстве случаев речь идет о смене времен года (осень-зима или зима-весна), но при смене климата, в связи с переездами на большие расстояния, иммунитет также может дать сбой;
- дефицит витаминов в организме, в том числе сезонные авитаминозы;
- пребывание в коллективе, например, детском саду или школе; чем больше скопления людей, тем выше концентрация вирусов и бактерий, при этом даже необязателен факт наличия болеющего человека рядом, некоторые дети могут быть носителями вируса;
- у малышей с ослабленным организмом предрасполагающим фактором является пониженная физическая активность или даже гиподинамия;
- неблагоприятные условия окружающей среды (загрязненный, пыльный, задымленный воздух, длительное пребывание в непроветриваемом помещении, наличие аллергенов и прочее).
На самом деле подобных факторов множество, решающую роль играет все, что может, хотя бы немного снизить защитные силы организма.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно
Стафилококковая инфекция опасна осложнениями
Заражение стафилококком у детей чаще всего происходит от человека (медперсонал, родственники, друзья), а также через грязные руки. Кроме того эта инфекция быстро распространяется в продуктах питания (кондитерских и молочных изделиях, свежих салатах).
Симптомы и последствия после заражения стафилококком могут быть различными, смотря какая область организма повреждена, и какое заболевание было вызвано, вот некоторые примеры заболеваний: фурункулы, остеомиелит, артрит, ангина, отит, синусит, пневмония, отравление, менингит и много других заболеваний.
Гепатит А — вирус, поражающий печень
Симптомы гепатита А начинаются с повышения температуры с 37,5 до 39 градусов, параллельно появляется слабость, тошнота, рвота, боль в животе в области правого подреберья. Затем перед возникновением самой желтухи, появляются два явных симптомы: моча становиться тёмной (цвет пива), а кал наоборот белеет. Ну а далее наступает пожелтение кожи.
Потница — не так опасна, как распространена
Дело в том, что у младенцев организм первое время привыкает к окружающей среде. Поэтому функционирует немного по-другому, не как у взрослого человека. Как только ребенку становиться жарко, потовые железы, дабы защитить малыша от перегревания вырабатывают некую жидкость, и если что-то нарушает нормальное потоотделение (кожа покрыта толстым слоем крема, или ребёнок слишком тепло одет), то эта жидкость скапливается в жёлезах. И как следствие кожа становиться раздражённой ярко-розового цвета, и на ней возникает мелкая красноватая сыпь.
Ушные инфекции — опасны для малышей
Что же вызывает ушную инфекцию? Дело всё в евстахиевой трубе, которая соединяет среднее ухо с носоглоткой, и отводит жидкость от среднего уха. Обычно жидкость выводится без проблем, но у детей в отличие от взрослых трубка расположена более горизонтально и работает не вполне эффективно, а ещё она может опухнуть от простуды, аллергии или насморка, что будет мешать выводу жидкости и она будет скапливаться в среднем ухе. Любые бактерии, которые находятся в это время в жидкости, начинают быстро размножаться в тёплой среде, от чего образуется гной, воспаляется и увеличивается в размере барабанная перепонка. А дальше это состояние называется гнойный острый отит среднего уха.
Свинка или эпидемический паротит
У болезни есть инкубационный период от 11-ти до 23-х дней, после чего начинается повышение температуры, потеря аппетита, как следствие недомогание, головная боль. Через пару дней возникает напряжение в около ушной области, возникают тянущие боли, появляется боль при жевании. После этого спереди, сзади и ниже уха появляется опухлость, что означает воспалительное увеличение околоушной слюнной железы. Заболевание может иметь крайне неприятное осложнение в виде орхита (воспаление яичек у мальчиков), оофорита (воспаление яичников у девочек), что в будущем может сказаться на репродуктивную функцию вашего чада.
Полиомиелит — очень опасен
Инкубационный период этой болезни длится 3-14 дней, после чего начинаются основные симптомы заболевания, которые очень схожи с простудными (кашель, боли в горле, насморк, головные боли), но ко всему этому присоединяется тошнота, рвота, напряжение в мышцах шеи и головы.
Коклюш вызывает судорожный кашель
Итак, инфекция через дыхательные пути попадает в кровь, после чего разносится по всему организму. После этого начинается инкубационный период, длящийся от 3-х дней до 2-х недель. Симптомами заболевания является общее недомогание, потеря аппетита, чуть позже появляется кашель, насморк, повышение температуры до 40 градусов (обычно под вечер). Позже кашель нападает приступами, часто во время сна, появляется боль в груди, жжение. Дыхание становиться шумным, вязкая мокрота трудно отходит. Во время приступов лицо ребёнка может посинеть. При правильном лечении кашель проходит через пару недель, в тяжёлых случаях пару месяцев, а если что-то пошло не так, то может развиться пневмония.
Виды инфекционного дерматита
Известно несколько видов заболевания (различаются они возбудителями):
- грибковый – обычно патологические изменения развивается под воздействием грибка Cand >Лечение инфекционного дерматита
Чтобы правильно диагностировать болезнь, а, значит, подобрать адекватное лечение, врач проводит визуальный осмотр и направляет на лабораторную диагностику: определение антител в крови, бакпосев. Если возникают затруднения, то проводят гистологический анализ биоптата.
При назначении лечения инфекционного дерматита у детей специалист обязательно учитывает причину болезни:
при заболеваниях бактериального происхождения обязательна антибактериальная терапия;
при тяжелом протекании ветрянки назначают противовирусные препараты, а высыпания обрабатывают антисептиками;
при энтеровирусной инфекции необходимы лекарства, содержащие интерферон, и антигистамины, экзему протирают антисептиками;
при чесотке используют препараты, содержащие серу или бензилбензоат;
при кори и краснухе основное внимание уделяется дезинтоксикации организма, при необходимости врач назначает противовоспалительные и антигистаминные лекарства.
Также рекомендуется использовать физиотерапию:
- лазеротерапию;
- магнитотерапию;
- озонотерапию;
- ультравысокочастотную терапию;
- ультрафиолетовое облучение.
Лечение инфекционного дерматита народными средствами
Лекарственное лечение инфекционного дерматита при желании можно дополнить народными средствами:
- Цветы и траву зверобоя (20 грамм) заваривают кипящей водой (200 миллилитров) и помещают на паровую баню на четверть часа. Остуженный отвар перемешивают со сливочным маслом (100 грамм). Полученной мазью обрабатывают экзему трижды в сутки на протяжении 7-8 дней.
- В воде (3 литра) растворяют соду и крахмал (по 40 грамм). Смесью протирают области высыпания.
- Картофель (он должен быть сырым) натирают и используют в виде компресса, который накладывают на 15 минут.
Народные средства не вылечат болезнь, так как они не воздействуют на причину ее возникновения, но избавят от отечности, зуда и дискомфорта, помогут освободиться от сыпи, облегчат общее состояние.
Лечение инфекционного дерматита мазями и кремами
Системная терапия предназначена для борьбы с инфекцией, а для устранения проявлений дерматита врач назначает местные средства: глюкокортикостероидные и негормональные мази.
При лечении инфекционного дерматита у детей, не достигших двухлетнего возраста, а также при слабовыраженной симптоматике, расположении сыпи на лице назначают кортикостероиды первого класса, обладающие низкой активностью.
Если воспаление более выражено либо отсутствует эффект от применения предыдущей группы, используют препараты второго класса с умеренной активностью. Средства, принадлежащие к третьему классу (активные кортикостероиды), необходимы при острых воспалениях и хронических процессах.
Если лекарства предыдущих классов не позволяют получить желаемого результата, то прибегают к препаратам четвертого класса, обладающим высокой активностью. При использовании глюкокортикостероидов следует знать, что они характеризуются повышенной эффективностью, но обладают множеством побочных действий и вызывают привыкание.
Поэтому применять их можно только на протяжении ограниченного периода времени. Как только острое воспаление удастся снять, врач назначит негормональные мази.
Отличным выбором станут средства, принадлежащие к линии «Лостерин», разработанные для комплексного лечения кожных заболеваний: нафталановый крем и цинко-нафталановая паста.
В их состав входят в оптимальной концентрации действующие вещества, что обеспечивает получение желаемого эффекта. Они оказывают противовоспалительное, антимикробное и отшелушивающее действие, устраняют сухость и зуд, активируют восстановление поврежденной кожи.
Для поддержания гигиены тела рекомендованы крем-мыло для рук, гель для душа и шампунь «Лостерин». Они мягко очищают кожу, не раздражают ее и не провоцируют аллергии.