Виды деформаций грудной клетки
Содержание:
- Классификация и виды деформаций
- Врожденная деформация грудной клетки у ребенка (ВДГК)
- Виды лечения, материалы и приспособления
- Лечение и операция при килевидной деформации грудной клетки
- 4 Лечение
- Часто задаваемые вопросы (FAQ):
- Симптомы
- Как исправить деформацию грудной клетки
- Категории
- Подходы к диагностике
Классификация и виды деформаций
 Кифосколитическая деформация грудной клетки
Кифосколитическая деформация грудной клетки
Деформация грудной клетки у детей (код по МКБ-10: Q67.6) в медицине делится на несколько разновидностей. К наиболее распространенным относят килевидную и воронкообразную деформацию. Значительно реже в ходе обследования выявляют деформацию грудной клетки следующих разновидностей:
Кифосколиотический тип искривления. В большинстве случаев развивается на фоне искривления позвоночника, и после перенесенного туберкулеза.
Плоская грудина характеризуется сплющенным грудинно-реберным комплексом, что влечет за собой уменьшение объема грудной клетки. Как правило, у пациентов с такой особенностью строения отмечается астеническое строение тела: длинные ноги и руки, высокий рост, узкие плечи и худощавость.
Паралитический тип. Характеризуется данная патология наличием пространства между ребрами и уменьшением объема грудной клетки в переднезадней части и сбоку. Ключица и лопатки выпирают. При развитии паралитической деформации у человека параллельно развиваются заболевания органов дыхательной системы.
Выгнутая грудина или синдром Куррарино-Сильвермана. Самая редкая форма развития болезни, которая развивается на фоне преждевременного окостенения грудины. Визуально она имеет много общего с килевидной деформацией, когда грудь чрезмерно выпячивается вперед. Хирургическое вмешательство проводится по типу стернохондропластики с использованием остеосинтеза.
Ладьевидный тип характеризуется формированием продолговатого углубления, которое визуально напоминает ладью или лодку. Нередко представляет собой выраженный симптом сирингомиелии.
Врожденная расщелина грудной клетки. Одна из самых редких форм патологии, вместе с тем и чрезвычайно опасная. Это врожденная патология, у младенца щель в грудине имеет небольшие размеры, но по мере взросления она увеличивается, что уже представляет опасность для жизни и здоровья ребенка из-за незащищенности внутренних органов и систем. Таким образом, стволы крупных сосудов и сердце не «спрятаны» за костными тканями, а расположены подкожно
В этом случае чрезвычайно важно как можно раньше провести оперативное вмешательство по устранению дефекта.
Синдром Поланда. Основной признак развития патологии – асимметрия
В большинстве случаев с правой стороны у человека отсутствует грудная мышца, недоразвит или вовсе отсутствует сосок, деформировано несколько ребер, также мало подкожной клетчатки. Состояние может характеризоваться неимением волос в подмышечных впадинах и сращением пальцев на руках и ногах.
Более детально рекомендуется ознакомиться с килеобразной и воронковидной формой деформации.
Воронкообразная деформация
 Воронкообразная деформация грудной клетки
Воронкообразная деформация грудной клетки
Этот тип искривления встречается в 90% всех диагностированных случаях. У мальчиков младенцев патология встречается в 3 раза чаще, чем у девочек. В народе такая особенность носит название «грудь сапожника», она как бы вдавлена внутрь.
Полость грудной клетки имеет объемы меньше положенного, при активном прогрессировании деформации наблюдается искривление позвоночника (кифоз, сколиоз), а также нестабильность показателей артериального давления.
Килевидная грудь
 Килевидная деформация грудной клетки
Килевидная деформация грудной клетки
В простонародье это явление часто носит название «куриная грудь». На фоне активного роста реберных хрящей грудина чрезмерно выпирает вперед, что напоминает форму киля. При рождении такие особенности строения скелета едва заметны, а искривление грудной клетки у подростков видно невооруженным взглядом.
Дети могут жаловаться на быструю утомляемость, боли в сердце, учащенное сердцебиение и появление одышки даже при незначительных физических нагрузках.
Деформация по степени выраженности:
- первая – выпячивание над поверхностью грудной клетки колеблется в пределах 2-4 см;
- вторая – выпячивание составляет 4-6 см.
При подозрении на наличие отклонений у ребенка, не стоит откладывать визит в медицинское учреждение.
Врожденная деформация грудной клетки у ребенка (ВДГК)
При врожденных деформациях меняется форма передней поверхности груди, наблюдается недоразвитие грудины, ребер или мышц. Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Воронкообразная грудная клетка представляет собой западение передних отделов грудины внутрь. Точная причина появления данного дефекта не установлена. Однако нет сомнений в его генетическом происхождении, что подтверждается наличием такой же патологии у близких родственников пациентов. Кроме того, очень часто воронкообразной деформации сопутствуют и другие пороки развития.
Непосредственной причиной является дисплазия хрящевой и соединительной ткани, которая может проявляться не только до рождения ребенка, но и в процессе его дальнейшего роста. С возрастом патология нередко прогрессирует и приводит к негативным последствиям:
- искривлению позвоночника;
- сокращению объема грудной полости;
- смещению сердца;
- нарушению работы внутренних органов.
Врожденная воронкообразная деформация (грудь сапожника) встречается преимущественно у новорожденных младенцев мужского пола
Существует 3 степени воронкообразной деформации. Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
При размере воронки от 2 до 4-х см говорят о 2 степени деформации, сдвиг сердца в этом случае составляет не больше 3-х см. Последняя 3 степень характеризуется глубиной воронки свыше 4-х см и смещением сердца более чем на 3 см.
У новорожденных и детей до года воронкообразная деформация почти незаметна. Единственным признаком аномалии является так называемый парадокс вдоха – усиление западения грудины и ребер при вдохе.
Однако постепенно искривление прогрессирует, достигая своего максимума к трем годам. У детей отмечается отставание в физическом развитии, нарушение работы вегетативной нервной системы и частые простуды. В дальнейшем глубина воронки все больше увеличивается и может достигать размера 7-8 см.
Килевидная деформация встречается в 10 раз реже, чем воронкообразная, и характеризуется чрезмерным разрастанием реберных хрящей, как правило, 5-6 ребер. Грудь выдается вперед посередине и становится похожей на лодочный киль.
По мере роста ребенка форма грудины все больше искажается и представляет собой существенный косметический дефект. Со стороны может показаться, что грудь находится в состоянии постоянного вдоха.
Стоит отметить, что при килевидной деформации позвоночник и органы грудной клетки практически не страдают. Сердце принимает форму капли – его продольная ось сильно увеличивается в сравнении с поперечной.
Основными жалобами пациентов являются одышка, быстрая утомляемость, сильное сердцебиение при физических нагрузках.
Виды лечения, материалы и приспособления
Косметическое: введение во вмятину геля «макролайн» или имплантация полимерной сетчатой пластины.
Нехирургическое: «пензенская технология» с использованием упругой прокладки, накладываемой на область деформации груди и крышки, под которой на время создаётся вакуум (схожие версии вакуумного колокола и вакуум-подъёмника известны в США и ЕС). Эффективнее в младшей (и самой младшей) возрастной группе, а также при многократном применении.
Сочетание хирургии с последующей торакопластикой:
- Торакопластика по Гроссу – нить или леску заводят прямо под кости грудины и, надев выпуклый внешний корсет, подтягивают к нему грудину; длительность лечения – до 12 недель.
- Торакопластика по Маршеву – после разреза костей кость грудины или грудину вместе с костями в нескольких мессах крепят к выпуклому внешнему корсету натянутой лавсановой нитью.
- Торакопластика по Плаксейчук – использование обширного Т-образного разреза грудины и соответствующего Т-образного наружного аппарата фиксации (корсета), соединённого с рёбрами набором подтягиваемых спиц; вытяжка 10-15 дней, аппарат снимают через 1 – 1,5 месяца.
- «Днепропетровская технология» – на рёбрах фиксируют титановые пластины или рамки, прикрепляя к ним струны, постепенно подтягиваемые с помощью винтов наружного корсета; длительность лечения – до 6 месяцев, исходы в большинстве благополучны, но требуют строжайшей асептики и антисептики.
- Магнитохирургическая коррекция, на рёбрах под кожей крепят стационарные магниты, а на наружном корсете – парные магниты.
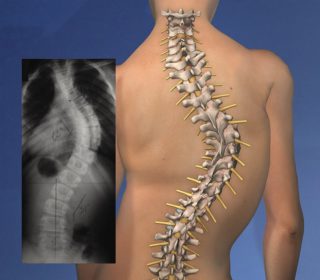
Хирургическое вмешательство, порядка 50 способов. Производят как без использования имплантов (среди них методы Равича, Виноградова, Кондрашина, Урмонаса), так и с имплантами (среди них технология Насса с внедрением под кости грудины С-образно согнутой стальной пластины, торакопластика металлических шин и фиксаторов по Рехбейну, металлической пластины и капроновых швов по Палтя и Суламаа, металлостернохондропластика титановой пластины по Тимощенко).
Назначения зависят от сочетания многих показателей, используемого диагностического оборудования, тестов и алгоритмов. Применяют в различных возрастных группах, сделав непростой выбор перед вероятными осложнениями – как без операции, так и после неё.
Лечение и операция при килевидной деформации грудной клетки
Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Некоторые торакальные хирурги предлагают пациентам так называемую безоперационную коррекцию с использованием специальной компрессионной системы Ферре, которую носят пациенты.
Но такая методика не является абсолютной панацеей при описываемом заболевании по следующим причинам:
- ее целесообразно применять только в раннем возрасте – в это время кости и хрящи сохраняют определенную гибкость, поэтому ношение специального аппарата может корректировать их форму;
- корректирующий аппарат необходимо носить несколько лет, и дети тяжело переносят процедуру. До конца термина ношения терпит только половина пациентов, другая половина отказывается от лечения раньше;
- из-за длительного сдавливания кожные покровы в области грудины могут истончаться и становиться чересчур пигментированными.
Обратите внимание
Так как, в отличие от воронкообразной, грудная клетка к существенным нарушениям со стороны ее органов не приводит, торакальные хирурги на оперативном вмешательстве не настаивают – при его проведении возникают дополнительные риски.
Оперативное лечение может быть проведено по настоянию пациента – для коррекции косметического дефекта. Даже в этом случае врачи рекомендуют оценить потребности в коррекции и прибегать к операции только в крайних случаях, если психологическое состояние пациента из-за уродующей деформации оставляет желать лучшего.
Используются две основных разновидности хирургического лечения килевидной грудной клетки:
- по методу Абрамсона;
- по методу Марка Равича с открытым доступом.
Метод Амбрансона считается малоинвазивным и менее травматичным, поэтому наиболее популярен. Во время операции к ребрам подшивают пластины, которые удаляют через несколько лет – после максимально полной коррекции формы грудной клетки.
Метод Равича более радикальный – осуществляется пластика грудной стенки, во время которой проводится большое количество манипуляций с пересечением грудных мышц и мышц живота, реберных хрящей и грудины. Последнюю выводят в физиологическое положение.
Существуют паллиативные методы, при помощи которых привести грудную клетку в нормальное состояние не получится, но благодаря некоторым ухищрениям визуальное восприятие килевидной деформации ликвидируется. Так, мужчинам рекомендуется накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез.
4 Лечение
Выбор оптимального метода лечения зависит от степени выраженности деформации. При небольших изменениях велика вероятность того, что патологию можно будет исправить консервативным способом. При II и III степени деформации такое лечение не принесет желаемого эффекта, необходимо хирургическое вмешательство.
Для корректировки дефектов в домашних условиях врачи рекомендуют ношение корсета. Этот способ, несмотря на свою простоту, в раннем возрасте может выступить основным профилактическим методом и позволит вылечить деформацию без операции.
В совокупности с ортезированием (ношением корсета) применяется лечебная гимнастика. Специальные упражнения помогают восстановить функционирование внутренних органов, правильное дыхание. Необходимым условием является регулярность занятий и дозирование нагрузки в зависимости от степени деформации, возраста, общего состояния организма и т. д.
При неэффективности консервативных методов целесообразно хирургическое вмешательство. В основном это установка пластин и стернохондропластика.
Известный украинский педиатр Комаровский советует родителям при первых признаках наличия патологии у детей приступать к консервативному лечению. Чем раньше будет начата терапия, тем меньше вероятность развития болезней и осложнений со стороны внутренних органов.
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.
Симптомы
Симптомы заболевания зависят от его формы.
- Воронкообразная – впалая грудная клетка по направлению к позвоночнику. Углубление нижней части грудины и верхней части брюшины напоминает воронку. Грудная клетка расширенная.
- Килевидная – грудина выступает вперед в форме киля. Ее размер увеличен, но по мере роста ребенка объем клетки становится меньше. Мышцы спины и груди слабые, грудная клетка длинная и плоская. Плечи выступают вперед, лопатки приподняты.
- Синдром Полланда – при такой патологии частично или полностью отсутствуют грудные мышцы. При такой патологии ребра могут быть деформированы или полностью отсутствовать. Слой подкожной жировой клетчатки уменьшен, верхние конечности недоразвиты, молочные железы или соски могут отсутствовать. Также недоразвиты руки, могут быть срощены или укорочены пальцы.
- Врожденная расщелина грудины – отмечается полное или частичное расщепление средней части грудины. При такой тяжелой патологии сердце и магистральные сосуды не защищает грудная клетка. Вероятно отсутствие или раздвоение мечевидного отростка. Отмечается тяжелая сердечно-легочная недостаточность, вегетативно-дистонические расстройства.
Деформация грудины может приводить к таким проявлениям:
- нарушение работы сердца и сосудов;
- нарушение дыхания;
- кифоз;
- сколиоз;
- асимметричная осанка;
- ослабление защитных сил организма;
- вегетативные расстройства;
- отставание в физическом развитии;
- грыжа – развивается со временем, вследствие ослабевания диафрагмальных отверстий.
Паталогическая симптоматика развивается тем интенсивнее, чем больше у больного выражено искривление грудной клетки.
Как исправить деформацию грудной клетки
Лечением деформаций грудной клетки занимаются хирурги, ортопеды и травматологи. На выбор методики влияют 2 фактора: причина и стадия искривления. Если нет сдавления внутренних органов и патологический процесс выявлен на ранней стадии, возможен консервативный подход.
Терапевтические методики могут включать применение вакуумного колокола, гелевые инъекции, ЛФК и массаж. Каждый из этих способов имеет свои ограничения и не всегда гарантирует стойкий эффект.
Vacuum bell – вакуумный колокол – с успехом применяется как у детей, так и у взрослых (при небольших деформациях) Лечить килевидную деформацию можно с помощью специального корсета, но только на ранних стадиях. Ношение ортопедического ортеза оправдано у детей: организм ребенка достаточно быстро приспосабливается к внешним воздействиям.
Важно: недостатком ортопедических корректирующих приспособлений является то, что их нельзя долго носить. Подобные конструкции весьма громоздкие и тяжелые
Операция
Хирургическое исправление воронкообразной деформации включает около 50 вариантов, которые отличаются способом стабилизации. Операции могут проводиться с внешними, внутренними фиксаторами или без них. Существуют также методики переворота грудины на 180° – например, свободный переворот грудино-реберного комплекса или переворот на мышечной ножке с сохранением сосудистого пучка. При неглубоких углублениях 1-2 степени используются искусственные имплантаты.
Самым перспективным направлением хирургии в настоящее время считаются операции, в ходе которых устанавливаются специальные пластины внутри тела пациента. Такие вмешательства наименее травматичны и достаточно легко переносятся, а также позволяют максимально сократить сроки реабилитации.
Выбор метода осуществляется с учетом многих параметров, но в первую очередь зависит от степени деформации и ее влияния на работу внутренних органов. Задача значительно облегчается, если дефект носит сугубо косметический характер, не создающий дополнительных проблем.
В последние годы активно разрабатывается и внедряется в клиническую практику операция с использованием минимуверов – магнитов. Один магнит устанавливается в грудной клетке пациента, а второй вшит в специальный пояс. Исправление дефекта занимает в среднем около двух лет
Лечебная гимнастика
Деформация грудной клетки у детей, обнаруженная на ранней стадии, хорошо поддается лечению консервативными методами. Выполнение специальных упражнений способствует поддержанию нормальной работы дыхательной и сердечно-сосудистой системы, помогает предотвратить смещение органов и искривление позвоночника.
Занятия лечебной физкультурой проводит инструктор ЛФК, который на основе данных пациента подбирает необходимые упражнения и оценивает их эффективность впоследствии. Гимнастика проводится также в реабилитационном периоде после оперативных вмешательств.
В гимнастический комплекс могут входить такие упражнения:
- ходьба различной степени сложности в течение 2-3-х минут;
- в положении стоя, ноги на ширине плеч, поднимать руки вверх на вдохе и опускать на выдохе;
- отвести руки назад и сложить кисти в замок. Медленно отводить плечи назад, одновременно поднимая руки за спиной и максимально сводя лопатки;
- очень полезно делать упражнения с гимнастической палкой (бодибаром). Завести палку за спину и расположить вверху лопаток, придерживая концы. Ходить, высоко поднимая колени;
- велосипед. Лежа на спине, по очереди выпрямлять ноги, не опуская их на пол. Эффект усилится, если голова и плечи при этом также будут на весу, а руки – на затылке;
- стоя на четвереньках, поочередно поднимать то левую, то правую руку. При выполнении нужно следить, чтобы не было прогиба в пояснице.
Таким образом, есть много вариантов лечения, назначаемых при деформациях грудной клетки. Консервативные методы эффективны в основном у детей младшего возраста. Исправить дефект у подростков и взрослых людей в подавляющем большинстве случаев удается только с помощью оперативного вмешательства.
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Подходы к диагностике
Диагноз pectus excavatum устанавливается уже при осмотре. Но для выявления сопутствующих пороков развития, осложнений, определения, является ли воронкообразная деформация изолированным дефектом либо указывает на наследственную болезнь, необходимы дополнительные обследования.
- Электрокардиография – нужна для выявления нарушения ритма и проводимости, которые могут быть вызваны сдавлением.
- Рентгенограмма грудной клетки – с её помощью можно оценивать тяжесть деформации (рассчитываются специальные индексы), степени смещения сердечной мышцы, некоторую патологию лёгких.
- Ультразвуковое исследование сердца определяет правильность работы, обнаруживает аномалии строения, неправильный ток крови. Ультразвуковое исследование других внутренних органов может обнаружить их пороки развития, поможет распознать наследственные синдромы.
- Измерение функции внешнего дыхания оценит вместимость лёгких и поможет сделать выводы об их работе.
- Тесты на физическую выносливость делаются на беговой дорожке. Они позволяют сделать выводы о работе сердца и лёгких во время физической нагрузки.
- Компьютерная томография, магнитно–резонансная томография помогут определить степень деформации и сдавления внутренних органов. Данные исследования позволяют воссоздать трёхмерное изображение структур грудной клетки, где ясно определяется компрессия или смещение внутренних органов.