Астматический статус (астматическое состояние, астматический приступ, синдром астматического состояния)
Содержание:
Как развивается астматический статус?
Медленно развивающийся астматический статус. Основными патогенетическими факторами являются:
- глубокая блокада бета-адренорецепторов, преобладание альфа-адренорецепторов, вызывающих бронхоспазм;
- выраженный дефицит глюкокортикоидов, что усугубляет блокаду бета 2-адренорецепторов;
- воспалительная обструкция бронхов инфекционного или аллергического генеза;
- подавление кашлевого рефлекса, естественных механизмов дренирования бронхов и дыхательного центра;
- преобладание холинергических бронхосуживающих влияний.
- экспираторный коллапс мелких и средних бронхов.
Анафилактический астматический статус (немедленно развивающийся): гиперергическая анафилактическая реакция немедленного типа с высвобождением медиаторов аллергии и воспаления, что приводит к тотальному бронхоспазму, асфиксии в момент контакта с аллергеном.
Анафилактоидный астматический статус:
- рефлекторный бронхоспазм в ответ на раздражение рецепторов дыхательных путей механическими, химическими, физическими раздражителями (холодный воздух, резкие запахи и т.д.) вследствие гиперреактивности бронхов;
- прямое гистаминосвобсщцающее действие различных неспецифических раздражителей (вне иммунологического процесса), под влиянием чего из тучных клеток и базофилов выделяется гистамин. По быстроте развития этот вариант астматического статуса можно считать немедленно развивающимся, но в отличие от анафилактического астматического статуса он не связан с иммунологическими механизмами.
Кроме вышеизложенных патогенетических особенностей различных видов астматического статуса существуют общие для всех форм механизмы. Вследствие бронхиальной обструкции увеличивается остаточный объем легких, снижается резервный вдох и выдох, развивается острая эмфизема легких, нарушается механизм мобилизации венозного возврата крови к сердцу, снижается ударный объем правого желудочка. Повышение внутригрудного и внутриальвеолярного давления способствует развитию легочной гипертензии. Уменьшение венозного возврата крови способствует задержке воды в организме вследствие увеличения уровня антидиуретического гормона и альдостерона. Кроме того, высокое внутригрудное давление нарушает возврат лимфы через грудной лимфатический проток в венозное русло, что способствует развитию гипопротеинемии и снижению онкотического давления крови, увеличению количества интерстициальной жидкости. Повышенная проницаемость сосудистой стенки на фоне гипоксии способствует выходу в интерстициальное пространство молекул белка и ионов натрия, что ведет к повышению осмотического давления в интерстициальном секторе, следствием чего является внутриклеточная дегидратация. Нарушение функции внешнего дыхания и сердечно-сосудистой системы ведет к нарушению кислотно-щелочного равновесия и газового состава крови. На ранних этапах астматического статуса развиваются гипоксемия на фоне гипервентиляции и респираторный алкалоз. С прогрессировавшем обструкции дыхательных путей развивается гиперкапния с декомпенсированным метаболическим ацидозом.
В патогенезе астматического статуса имеют также значение истощение функциональной активности надпочечников и повышение биологической инактивации кортизола.
Симптомы астматического статуса
Отсутствие реакции на бета-2-агонисты – лекарства, при помощи которых снимают сухой кашель и удушье – первый признак критических изменений в состоянии больного. Также астматический синдром можно распознать по следующим проявлениям:
- Дыхание дается с трудом, длительные приступы удушья;
- Громкие хрипы, которые можно услышать в нескольких шагах от больного, свист на вдохе и выдохе;
- Изнуряющий сухой кашель;
- Синеющая кожа (в первую очередь – носогубный треугольник);
- Резкое увеличение рельефности межреберных промежутков, ямок над и под ключицами;
- Вынужденная поза – больной опирается на руки и наклоняется вперед, чтобы облегчить вдох. Не следует пытаться самостоятельно «распрямить» человека в вынужденной позе – она помогает ему дышать, несмотря на бронхиальный спазм.
При наличии соответствующего оборудования и врачебных навыков, можно также выявить следующие симптомы:
- Повышение содержания углекислого газа в крови из-за длительной невозможности нормализовать дыхательный процесс;
- Неравномерное участие легких в дыхании, наличие тихих и неподвижных («немых») участков;
- Пикфлоуметрия – уменьшение объема выдоха. Замеряется при помощи пикфлоуметра.
Различные стадии астматического статуса характеризуются разным набором симптомов, состояние становится более ярко выраженным при длительном отсутствии медицинской помощи. Для постановки диагноза необязательно наличие всех проявлений – достаточно отсутствия реакции на лекарства при затянувшемся удушье.
Первая стадия
В первые минуты астматический синдром относительно безопасен. Больной чувствует нарастающую панику из-за невозможности снять бронхиальный спазм препаратами и сделать нормальный, глубокий вдох, но остается в сознании. При этом выдыхать становится все сложнее, из-за чего в крови начинает скапливаться углекислый газ, но значения пока остаются приемлемыми.
На этом этапе больной в состоянии немного помочь себе самостоятельно: принять вынужденную позу и позвать на помощь. Через 5-7 минут носогубный треугольник посинеет, дополнительная дыхательная мускулатура полностью включится в обеспечение регулярных вдохов-выдохов. Постепенно кислородный дефицит достигнет опасных значений.
Вторая стадия
Если медицинская помощь не была оказана, астматическое состояние вызывает множественные вентиляционные расстройства. Легкие не могут работать в полную силу, из-за чего при дыхании наблюдается эффект «немого легкого»: крупные участки органа остаются неподвижными даже на активной фазе вдоха или выдоха. Грудная клетка раздувается, фиксируясь в максимально раскрытом положении, но узкий поток кислорода не насыщает организм.
Возникают общие осложнения астматического статуса – резко понижается давление, повышается частота пульса. В ритме пульса возможны сбои из-за неравномерности дыхания. Синеют губы, пальцы. Постепенно грудная клетка «замирает»: практически прекращает любые движения.
Третья стадия
На последней стадии астматический статус вызывает продолжительные судороги, кому. Дыхание становится все реже, вплоть до полной остановки. Пульс становится значительно слабее, артериальное давление падает еще ниже.
Эта фаза является наиболее опасной. Человек уже не может помочь себе сам или позвать на помощь, даже если некоторое время остается в сознании. Процент углекислого газа в крови возрастает, провоцируя необратимые изменения. Если бронхоастматический статус не нейтрализуется немедленно, вскоре после перехода в третью стадию человек задыхается.
Астматический статус у детей проявляется так же, как у взрослых, при этом уже на первой стадии ребенок не сможет громко заплакать или позвать на помощь из-за нарастающей отечности в груди. Если Ваш ребенок страдает от астмы, убедитесь, что он не остается один надолго – самостоятельно справиться с проблемой малыш не сможет, даже если уже умеет пользоваться ингалятором.
Профилактика и терапия астматического статуса
При установленном диагнозе «бронхиальная астма», чтобы не развился астматический статус, необходимо периодически проходить врачебные осмотры. Врачи больным с таким заболеванием рекомендуют следующее:
- Избегание тяжелых физических и нервных нагрузок. Они являются стрессовыми факторами для организма, которые вызовут симптомы астматического статуса;
- Уменьшение дозы лекарственных средств, которые способствуют расширению просвета бронхов. Это действие дает возможность уменьшить синдром отдачи при прекращении лечения;
- Избавление от аллергических факторов. Путем систематического употребления противоаллергических средств нужно контролировать течение болезни, что в конечном итоге приведет к улучшению качества жизни пациента.
Астматичный статус в большинстве случаев хорошо поддается лечению медикаментозными методами. При неэффективности медикаментозной терапии рекомендуется проведение интубации трахеи с дальнейшей искусственной вентиляцией легких. При своевременной доставке пациента в стационар возможно купировать астматический статус. Если же этого не сделать, то пациент может умереть от удушья. Особо опасно это состояние у ребенка, поскольку сложно определить у него симптомы.
Астматичный статус лечат в зависимости от стадии, формы и тяжести течения:
- При невосприимчивости пациента к бета-броходилататорам назначают гормональные препараты глюкокортикоидного ряда (Преднизолон).
- Пациентам, которые раньше не принимали гормоны, вводят 100 мл Гидрокортизона, дальше введение повторяют каждые шесть часов до купирования приступа. Больным, которые принимали раньше гормональные препараты, вводят глюкокортикоид (например, Преднизолона фосфат)дозой в 4 мг на 1 кг веса пациента каждые два часа до купирования приступа.
- Если у пациента анафилактическая форма, необходимо немедленно ввести адреномиметики в кровяное русло (Эфедрин). Иногда используют внутривенную инъекцию Адреналина, если отсутствуют противопоказания. Обязательным элементом в лечении этой формы является изъятие лекарственных средств, которые привели к астматическому статусу. Также в кровяное русло вводятся глюкокортикостероиды с интервалов в 6 часов. Назначается ангистаминные средства (Дипрозин) и кислородная терапия.
- Лечение астматического статуса при метаболической форме зависит от стадии и тяжести течения.
Также используют инфузионную терапию для достижения гемодилюции и дезинтоксикационного эффекта. В инфузионной терапии используют:
- глюкозу;
- реополиглюкин;
- полиглюкин.
Объем инфузионных растворов не должен превышать 4 литра. При наличии у пациента признаков метаболического ацидоза используют раствор натрия гидрокарбоната.
Главным в терапии метаболитической формы астматического статуса является:
- отказ от применения бронходилатирующих бета-адреномиметических средств;
- назначение большой дозы кортикостероидных гормонов;
- назначение Эуфиллина и его генериков в качестве бронходилатирующих препаратов.
Терапия второй стадии идентичная первой, с разницей в дозировке применяемых препаратов.
Третья стадия лечится под контролем реаниматологов в отделениях интенсивной терапии. Здесь пациенту делают искусственную вентиляцию легких и интубацию трахеи, через которую вводятся лекарственные средства.
https://youtube.com/watch?v=riEaDpjBR7s
Осложнения:
-легочное сердце (
острое, подострое и хроническое);
-эмфизема легких;
-пневмосклероз;
-ателектаз легких
(сегментарный, полисегментарный);
-интерстициальная,
медиастинальная и подкожная эмфизема;
-спонтанный пневмоторакс;
-неврологические
и эндокринные расстройства.
Дифференциальный
диагноз
Проводится
с хронической пневмонией, муковисцидозом,
врожденными аномалиями развития бронхов
(бронхопульмональная дисплазия,
недоразвитие легких), экзогенным
аллергическим альвеолитом, инородным
телом трахеобронхиального дерева,
дыхательными нарушениями нейрогенного
и психогенного генеза.
ЛЕЧЕНИЕ
Основные цели терапии
БА у детей:
-
предотвращение развития
угрожающих жизни состояний и летальных
исходов -
ликвидация или смягчение
клинических проявлений заболевания -
уменьшение частоты и
выраженности обострений -
нормализация или
улучшение показателей ФВД -
восстановление и
поддержание жизненной активности,
включая переносимость физических
нагрузок -
отмена или снижение
потребности в бронхолитической терапии -
предотвращение побочных
эффектов лекарственной терапии -
предупреждение
инвалидизации.
Лекарственые препараты,
используемые для терапии БА.
Выпускаются
в различных формах и с различными
устройствами для доставки в дыхательные
пути. Предпочтителен ингаляционный
путь введения препаратов, при котором
быстро наступает клинический эффект с
минимальным побочным действием. Широко
используются дозированные ингаляторы.
Их недостатком является необходимость
синхронизировать вдох с нажатием на
дно баллончика. Для детей, испытывающих
затруднения с применением дозированных
ингаляторов рекомендуют спейсеры(пластиковые
камеры для объемного распыления
аэрозоля). В последнее время используются
ингаляторы с синхронизатором («Легкое
дыхание») или ингаляторы, в которых
препарат находится в виде порошка,
активизирующиеся за счет вдоха больного
( дискхалеры, турбохалеры, спинхалеры).
Для терапии обострений рекомендуется
использовать небулайзер-ингалятор с
компрессором для распыления аэрозоля
с особо мелкодисперсными частицами, не
требующий координации с дыханием и
позволяющий создать высокие концентрации
лекарства в легких, может применяться
с первых месяцев жизни ребенка.
,
Что делать при астматическом статусе у детей: советы Комаровского
Родители астматика должны знать, как себя вести при появлении приступов, чтобы не допустить развития осложнений.
Взрослые могут предчувствовать и предугадывать у себя развитие приступа, потому вероятность возникновения у них астматического статуса значительно ниже. Дети, в силу своего возраста, не способны предвидеть подобное явление и предупредить развитие осложнений. Они становятся беспокойными, агрессивными, что негативно отражается на их самочувствии. Самое главное – успокоить малыша во время возникновения приступа.
Первый алгоритм действий должен быть следующим:
- исключение раздражителя;
- проветривание помещение;
- взрослые должны контролировать ровность дыхания;
- нужно сделать ингаляции с помощью небулайзера;
- малышу вызывают скорую.
По приезду медиков, ребенка госпитализируют. Объясните ему, зачем это нужно, чтобы он не переживал, разговаривайте с ним, успокойте его.
В условиях стационара проводится терапия кислородом, делаются внутривенные и внутримышечные инъекции с глюкокортикостероидами.
После успешного купирования приступа следует лечить основную патологию, принимая специальные препараты, назначенные доктором. Комаровский считает, что не нужно ограничивать ребенка в активности и физических упражнениях. Не стоит запрещать ему занятия на физкультуре, так как малоподвижный образ станет спусковым механизмом для прогрессирования болезни. Опыт многих спортсменов доказывает, что можно быть астматиком и олимпийским чемпионом.
Чем помочь больному?
При появлении первых признаков удушья необходимо обеспечить свободное дыхание. С пациента снимают стесняющую одежду, расстегивают воротник рубашки, стягивающий ремень
Важно создать условия для улучшения притока воздуха. Больного усаживают у открытого окна. Положительное действие имеет вспомогательное дыхание, при котором грудную клетку астматика слегка сдавливают на выдохе
Положительное действие имеет вспомогательное дыхание, при котором грудную клетку астматика слегка сдавливают на выдохе.
Первая помощь включает применение домашних средств больного. Как правило, лица с бронхиальной астмой имеют при себе ингаляторы для купирования приступа. Лечение начинают с использования короткодействующих Β-адреномиметиков (сальбутамол, фенотерол). Ингаляция комбинированным препаратом (симпатомиметик и холинолитик) может дать результат, равноценный применению монокомпонентного средства.
При использовании дозированного аэрозоля вбрызгивают 1–2 дозы (по 100 мкг). При отсутствии эффекта ингаляцию повторяют спустя 20 минут. Допустима трехкратная доставка лекарства в течение часа. Купирование приступа можно проводить с помощью вдыхания раствора через небулайзер. В качестве лекарственного препарата обычно используют Беродуал.
Рекомендации по оказанию помощи при астматическом статусе не указывают в списке применяемых медикаментов длительно действующие адреномиметики и блокаторы гистаминовых рецепторов. Использование первых нерационально из-за особенностей временного распределения концентрации вещества в организме. Антигистаминные препараты вызывают стабилизацию тучных клеток, препятствуют высвобождению гистамина, который приводит к усилению отека и спазма бронхов. Эти лекарства оправдано использовать при атопической астме, но доказательства их успешного применения у пациентов с тяжелым астматическим приступом отсутствуют.
На этапе оказания скорой медицинской помощи фельдшеру и врачу потребуется информация об основном заболевании пациента и сопутствующей патологии. Нужно заранее подготовить список самостоятельно использованных препаратов и их дозировку. Лица с астматическим статусом, как правило, госпитализируются в стационар. Специалисты скорой помощи для лечения используют глюкокортикоиды, адреналин, эуфиллин и сульфат магния и ингаляции кислорода. В условиях больницы имеется возможность проведения инфузий (капельниц), необходимой кислородотерапии и постоянного контроля за состоянием астматика.
Источник
Бронхиальная астма
Бронхиальная астма – хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, которая обусловлена бронхоспазмом, гиперсекрецией слизи, отеком стенки бронхов.
Выделяют две формы бронхиальной астмы – иммунологическую и неиммунологическую – и ряд клинико-патогенетических вариантов: атопический, инфекционно-аллергический, аутоиммунный, дисгормональный, нервно-психический, адренергического дисбаланса, первично измененной реактивности бронхов (в том числе «аспириновая» астма и астма физического усилия), холинергический.
Этиология и факторы риска для возникновения бронхиальной астмы у детей: атопия, гиперреактивность бронхов, наследственность. Причины (сенсебилизирующие): бытовые аллергены (домашняя пыль, клещи домашней пыли), эпидермальные аллергены животных, птиц, и насекомых, грибковые аллергены, пыльцевые аллергены, пищевые аллергены, лекарственные средства, вирусы и вакцины, химические вещества.
Патогенез.Общим патогенетическим механизмом является изменение чувствительности и реактивности бронхов, определяемое по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов.
Считают, что у 1/3 больных (преимущественно у лиц, страдающих атоническим вариантом болезни) астма имеет наследственное происхождение. Наиболее изучены аллергические механизмы возникновения астмы, в основе которых лежат IgЕ– или IgG-обусловленные реакции. Центральное место в патогенезе «аспириновой» астмы отводят лейкотриенам. При астме физического усилия нарушается процесс теплоотдачи с поверхности дыхательных путей.
Клиника. Заболевание нередко начинается приступообразным кашлем, сопровождающимся одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильным выделением водянистого секрета из носа, чиханьем, приступообразным кашлем т. п.).
Приступ бронхиальной астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха, больной принимает вынужденное положение, сидя на кровати, свесив ноги вниз, наклонив туловище несколько вперед. В дыхании принимают участие мышцы плечевого пояса, спины, брюшной стенки. При перкуссии над легкими определяется коробочный звук, при аускультации выслушивается множество сухих хрипов. Приступ чаще заканчивается отделением вязкой мокроты.
Тяжелые затяжные приступы могут перейти в астматическое состояние – один из наиболее грозных вариантов течения болезни.
Лечение
При развитии астматического статуса показана экстренная госпитализация по «скорой помощи». Статус I стадии подлежит лечению в терапевтическом отделении, II-III стадии — в палатах интенсивной терапии и реанимации.
Общие направления лечения вне зависимости от стадии:
- Устранение гиповолемии
- Купирование отека слизистой бронхиол
- Стимуляция β-адренорецепторов
- Восстановление проходимости бронхов
Лечение метаболической формы
I стадия. Оксигенотерапия: с целью купирования гипоксии подается увлажнённый кислород в количестве 3 — 5 л/мин. Возможно также использование гелий-кислородной смеси, свойством которой является более хорошее проникновение в плохо вентилируемые участки лёгких.
Инфузионная терапия: рекомендуется проводить через подключичный катетер. В первые 24 часа рекомендуется вводить 3 — 4 литра 5 % глюкозы или поляризующей смеси, затем в расчёте 1,6 л/м² поверхности тела. Возможно добавление в объём инфузии 400 мл реополиглюкина. Использование физраствора для устранения гиповолемии не рекомендуется из-за его способности усиливать отёк бронхов. Введение буферных растворов в I стадии не показано.
Медикаментозное лечение.
- Эуфиллин 2,4 % раствор внутривенно капельно в дозе 4 — 6 мг/кг массы тела.
- Кортикостероиды: оказывают неспецифическое противовоспалительное действие, повышают чувствительность β-адренорецепторов. Вводятся внутривенно капельно или струйно каждые 3 — 4 часа. Средняя доза преднизолона 200—400 мг.
- Разжижение мокроты: раствор натри йодида в/в, амброксол (лазолван) в/в или в/м 30 мг 2 — 3 раза в день, ингаляционное введение.
- β-адреномиметики применяются в случае отсутствия их передозировки у лиц, не имеющих сопутствующей сердечной патологии, при отсутствии аритмий и ЧСС не более 130 уд/мин, АД не выше 160/95 мм рт.ст.
- Антибиотики. Применяются только при наличии инфильтрации лёгочной ткани по данным рентгенографии или при обострении хронического бронхита с отделением гнойной мокроты.
- Диуретики — противопоказаны (усиливают дегидратацию). Использование возможно при наличии ХСН с исходно высоким ЦВД. При наличии высокого ЦВД с гемоконцентрацией предпочтительно кровопускание.
- Хлористый кальций, АТФ, кокарбоксилаза не показаны ввиду сомнительности эффекта и опасности возникновения аллергических реакций.
- Наркотики, седативные — противопоказаны в связи с возможностью угнетения дыхательного центра. Возможно использование галоперидола.
- Холиноблокаторы (атропин, скополамин, метацин) уменьшают секрецию бронхиальных желез, затрудняя отхождение мокроты, применение во время статуса не показано.
- Муколитики (АЦЦ, трипсин) во время статуса не показаны в связи с затруднением проникновения их в сгустки мокроты.
II стадия
- Инфузионная терапия как при первой стадии. Коррекция ацидоза буферными растворами.
- Медикаментозная терапия аналогична. Увеличение дозы кортикостероидов в полтора — два раза, введение каждый час в/в капельно.
- Бронхоскопия с посегментарным лаважом лёгких. Показания: отсутствие эффекта в течение 2 — 3 часов с сохранением картины «немого лёгкого».
- Перевод на ИВЛ при появлении признаков острой дыхательной недостаточности II-III степени.
III стадия
- Искусственная вентиляция лёгких
- Бронхоскопия, посегментарный лаваж лёгких
- Увеличение дозы кортикостероидов до 120 мг преднизолона в час
- Коррекция ацидоза в/в введением бикарбоната натрия
- Экстракорпоральная мембранная оксигенация крови.
Лечение анафилактической формы
Анафилактическая и анафилактоидная формы астматического статуса ведутся по одинаковой схеме.
- Введение в/в 0,1% раствора адреналина, преднизолона, атропина сульфата, эуфиллина;
- Антигистаминные средства (супрастин, тавегил) в/в струйно;
- Фторотановый наркоз по открытому контуру. При отсутствии эффекта перевод на ИВЛ;
- Прямой массаж лёгких при тотальном бронхоспазме с невозможностью выдоха и «остановкой лёгких» на вдохе.
Признаки эффективности терапии
Выход из статуса происходит медленно, самыми ранними признаками могут служить снижение ЧСС, гиперкапнии, исчезновение страха и возбуждения, сонливость.
Главный признак купирования статуса — появление продуктивного кашля с вязкой мокротой, сменяющейся обильной жидкой мокротой. При аускультации выявляются влажные хрипы.
Признаки прогрессирования астматического статуса
- Увеличение площади немых зон над лёгкими;
- Увеличение ЧСС;
- Вздутие грудной клетки (перерастяжение лёгких);
- Нарастающий цианоз и заторможенность больного.
Проявляющиеся признаки
Заболевания характеризуется постоянным сухим кашлем, прерывистым дыханием и сложным отхождением мокроты. Все стадии заболевания имеют свои характерные признаки и особенности.
Первая стадия заболевания характеризуется:
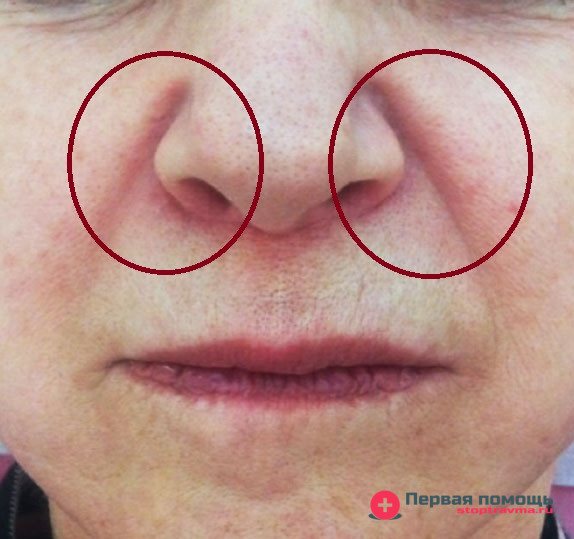
Синюшный оттенок
- Появлением синюшного оттенка в носогубной складке;
- Учащенным сердцебиением;
- Тяжелым и шумным дыханием, связанным с невозможностью отхождения мокроты;
- Бледностью лица;
- Увеличением грудной клетки.
При обнаружении подобных признаков необходимо срочно предпринять соответствующие меры, чтобы болезнь не перешла на вторую стадию, которая проявляется:

Судороги и спазмы
- Сбоем работы дыхательной системы из-за сужения дыхательных каналов;
- Снижением артериального давления, связанного с нарушением кровотока;
- Отсутствием дыхательного процесса;
- Увеличением углекислого газа в легких, снижением концентрации кислорода;
- Наличием судорог и спазм в мышцах;
- Землистым цветом лица.
Третья стадия:
- Развиваются признаки гиперкапнической ацидотической комы;
- Нарушается работа центральной нервной системы, в результате чего может возникнуть бред и неадекватное поведение больного.
При появлении первичных признаков астмы, следует оказать первую врачебную помощь и госпитализировать больного. Все эти действия должны быть быстрыми и четкими, а перед приездом скорой, следует самостоятельно помочь больному.
Разновидности стационарной терапии
Интенсивная терапия в стационаре подразумевает выполнение нескольких жизненно важных мероприятий:
- введение специальных растворов в больших количествах: преднизолон, натрий хлор и т.д. Эти действия нацелены на то, чтобы улучшить состояние крови и нормализировать ее состав, после применяются бета-стимуляторы. Если необходимо, тогда назначаются антигистаминные средства;
- кислородное лечение с подбором необходимой концентрации увлажненного кислорода;
- терапия, расслабляющая и расширяющая бронхи. При этом вязкость слизи существенно снижается, и она начинает отходить. Детям достигшим трехлетнего возраста препараты вводятся в форме ингаляций.
Если осложнение было диагностировано несвоевременно, была проведена неверная терапевтическая тактика, тогда самочувствие может значительно пострадать из-за всевозможных последствий:
- у детей может возникнуть ателектаз легкого из-за закупорки вязким содержимым;
- в результате разрыва альвеол воздух попадает сквозь пораженные ткани, вследствие чего развивается пневмоторакс, для которого свойственна тупая сильная боль;
- сильный кашель может измотать организм и довести его до обморока, при котором наблюдается разрыв сосудов и возникновением крови при отхаркивании;
- при перегрузке правой камеры сердца развивается легочное сердце.
Не стоит оставлять без внимания длительный приступ астмы, так как такое состояние переходит в более тяжелое и опасное для жизни осложнение. Если не оказать первую медицинскую помощь, человек может умереть.
Главным признаком, свидетельствующим о том, что приступ успешно купирован, является возникновение сильного кашля. Сначала начинает выделяться вязкая слизь, после чего она видоизменяется на более обильную и жидкую массу. Кожа становится нормального цвета, пропадает характерная синюшность. При прослушивании слышатся хрипы.
Правила пользования ингалятором
Ингалятор – это медикаментозный прибор, который должен всегда находиться под рукой у астматика. Благодаря качественным компонентам он быстро и эффективно восстанавливает поток воздуха к легким. Правильное его применение поможет остановить приступ и нормализует состояние человека. Своевременное применение ингалятора, позволит избежать неотложной помощи. Как пользоваться этим уникальным средством, описывается в инструкции, которую необходимо тщательно изучить.
Несложные правила эксплуатации:
- снять защитный колпачок;
- флакон держат ровно и вводят насадку глубоко в полость рта;
- впрыскивают лекарство и одновременно делают глубокий вдох, чтобы оно расслабило дыхательные пути.
После применения ингалятора, все тяжелые симптомы проходят через несколько минут. Это лекарственное средство лучше остальных справляется с астмой. Оно практически не имеет побочных действий и им легко пользоваться в любой момент, поэтому его назначают даже детям.
















