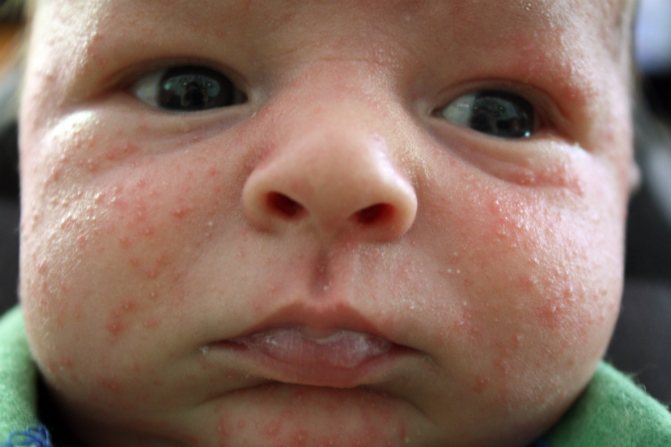
Могут ли аффективно-респираторные приступы у детей привести к летальному итогу?
Содержание:
- Лечение аффективно-респираторного приступа
- Как вести себя родителям при АРП?
- Симптомы АРС у детей
- Диагностика
- Симптомы и клиническая картина
- Подходы к воспитанию, если у малыша АРП
- Лечение синдрома задержки дыхания у детей
- Какие дети склонны к закатываниям до потери сознания?
- Симптомы
- Почему возникают приступы?
- Симптомы и признаки
- Основные методы лечения
- Диагностический поиск
- Медикаментозное лечение АРП
- Что делать во время приступа?
- Классификация
Лечение аффективно-респираторного приступа
Терапия нарушений психоэмоционального поведения у детей, которая вызывает внезапную задержку дыхания, заключается в основном в коррекции воспитательных моментов и действий со стороны родителей. Для того, чтобы ребенок не столкнулся с данной патологией, либо избежал ее дальнейшее развитие в случае проявления, необходимо выполнять следующие рекомендации:
- Избегать конфликтные ситуации. Если складываются так обстоятельства, что ребенок начинает выходить из себя и проявляет раздражение, то не стоит на него кричать или указывать ему на его дальнейшие действия. Следует занять нейтральную позицию, дать ему возможность высказать свое мнение и пожелания. Если они не выходят за рамки реального воплощения их в жизнь, то дать малышу некую свободу действий и по возможности подсказывать ему советом. Это снимет раздражение и не допустит истерический приступ.
- Стимуляция к действию. Маленькие дети отлично выполняют простые и понятные команды к действию. При наличии ситуации, когда ребенок кричит и закатывает истерику, не нужно ждать пока у него начнется задержка дыхания. Следует уверенным и настойчивым голосом приказать ему встать и подойти к матери или отцу. Это намного лучше действует, чем просьбы о прекращении плача.
- Воспитание эмоций. Малышу еще не хватает специальных знаний, чтобы различать, какие эмоции хорошие, а какие лучше не использовать в быту. Поэтому в минуты затишья и хорошего настроения родители должны учить малыша, что плачь, громкие крики и истеричное поведение это очень плохо, а послушание родителей это то, к чему ребенок должен стремиться ежедневно.
- Правда о последствиях. Дети должны с ранних лет своего развития знать, что ждет их в будущем, если они сделают тот или иной поступок. Это касается и модели поведения. Не следует бояться травмировать впечатлительное сознание малыша. Ему нужно рассказать, что если он будет все время плакать, кричать и проявлять раздражение, когда ему что-то не нравится, то у него никогда не будет друзей, все от него отвернутся и он останется один. Дети всегда социально активны и возможное отсутствие компании у них вызывает настороженность и страх.
Как вести себя родителям при АРП?
В ходе проводимых научных исследований ученые выяснили, что у родителей 25–27% ребятишек, страдающих АРП, в прошлом были такие же приступы. Но ведь это отнюдь не свидетельствует о том, что приступы передаются по наследству. Скорее всего уместнее в этом случае говорить о традициях воспитания в семье, где два поколения – родители и дети — страдали в свое время одинаковой проблемой. Как правило, врачи сходятся во мнении, что основным фактором, вызывающим зачатки детской истерии в виде АРП, можно считать конфликты родителей, стрессовые ситуации для ребенка в семье, его чрезмерная опека родителями.
Аффективно-респираторный приступ является в основном невротическим расстройством, поэтому первостепенное внимание родители должны уделить ненавязчивой коррекции психологического мировосприятия малыша. Когда Вы так или иначе стали свидетелем АРП у своего ребенка, сразу желательно подумать о том, как Вы строите отношения со своим чадом. Возможно Вы чрезмерно опекаете его, пытаясь оградить порой от незначительных жизненных невзгод, или же слишком балуете, когда родители ни в чем не отказывают своему чадо? Тут может быть нужно обратиться к психологу, если в Вашей семье отсутствует взаимопонимание между супругами
Возможно Вы чрезмерно опекаете его, пытаясь оградить порой от незначительных жизненных невзгод, или же слишком балуете, когда родители ни в чем не отказывают своему чадо? Тут может быть нужно обратиться к психологу, если в Вашей семье отсутствует взаимопонимание между супругами
Когда Вы так или иначе стали свидетелем АРП у своего ребенка, сразу желательно подумать о том, как Вы строите отношения со своим чадом. Возможно Вы чрезмерно опекаете его, пытаясь оградить порой от незначительных жизненных невзгод, или же слишком балуете, когда родители ни в чем не отказывают своему чадо? Тут может быть нужно обратиться к психологу, если в Вашей семье отсутствует взаимопонимание между супругами.
Весьма огромное значение для развития крепкой детской психики имеет правильный режим дня, который основан на сбалансированном, правильном нагружение в физическом и умственном плане. Будет не лишним, если Вы будете внимательно следить за малышом в течение дня – так Вы сможете предугадать и не допустить развития АРП. К примеру, голодный и уставший ребенок будет капризничать больше, чем тот, которого вовремя покормили и уложили спать. Это касательно и во всем остальном: сборы в детский сад, поход в гости или в магазин – все должно доставлять малышу наименьший дискомфорт.
Обязательно нужно говорить с маленьким человечком о его чувствах. Ведь в некоторых случаях истерики проявляются и продолжаются происходить с завидной регулярностью только потому, что ребенок не может совладать со своими чувствами и вовремя остановиться. А вот Вы просто помогите капризуле понять, что все его эмоции – гнев, расстройство, обида, вполне естественны, и с ними так или иначе можно справиться. Обязательно научите ребенка искусству компромисса, ведь это в последующем может не раз выручить его в будущем.
При особо тяжелых приступах задержки дыхания врач может назначать малышу курс лечения с применением нейропротекторов и успокоительных препаратов (Пантогама, Глицина, Пантокальцина) продолжительностью в 1,5–2 месяца.
В том случае, если мама сможет не подпускать ребенка к той опасной грани, за которой начинаются капризы и истерики, без медикаментозного лечения вполне можно обойтись.
Симптомы АРС у детей
Аффективно-респираторные проявления начинаются при плаче, испуге, боли. Ребенок дышит прерывисто, внезапно замолкает, замирает, рот остается открытым. Слышны хрипы, шипение, щелчки. Проявления апноэ непроизвольны. Дыхание прерывается на период от 10 секунд до 1 минуты. Простой приступ завершается спустя 10-15 секунд, дополнительные симптомы отсутствуют. Апноэ после падения, удара сопровождается побледнением кожи, слизистых оболочек. Болевая реакция развивается очень быстро, плач отсутствует либо слышны первые всхлипы. Возникает обморок , пульс слабый или не прощупывается.
Аффективно-респираторный синдром при негативных эмоциях – обиде, ярости, фрустрации – характерен для малышей 1,5-2 лет. Остановка дыхания происходит в момент сильного плача, крика. Сопровождается посинением кожи, одновременным гипертонусом или резким снижением тонуса мышц. Тело ребенка выгибается дугой либо обмякает. Реже развиваются клонические судорожные мышечные сокращения (подергивания). Во всех случаях происходит самостоятельное восстановление процесса дыхания, цвет кожных покровов нормализуется, судороги исчезают. После простого приступа ребенок быстро восстанавливается – начинает играть, бегать, просит еды. Продолжительные приступы с потерей сознания, судорогами требуют более длительного восстановления. После завершения апноэ ребенок тихо плачет, засыпает на 2-3 часа.
Диагностика
Для диагностики аффективно-респираторного синдрома и его дифференциации с другими заболеваниями, протекающими с приступами нарушения дыхания, судорогами, используются клинические, инструментальные и физикальные методы. Ведущими специалистами являются врач-психиатр и невролог. Диагностический алгоритм включает следующие методики: • Опрос.
Невролог и психиатр выслушивают жалобы родителя, задают уточняющие вопросы о симптомах приступов, продолжительности, частоте, причинах. Проводят первичную дифференциальную диагностику АРС и эпилепсии. Основные критерии – спонтанность/провоцируемость пароксизмов, учащение при возбуждении/независимость от общего состояния, стереотипность/вариабельность приступов, возраст до 5 лет/ старше. • Осмотр. Обязательное физикальное обследование проводится неврологом. Специалист оценивает сохранность рефлексов, чувствительности, сформированность двигательных функций, подтверждает отсутствие или наличие неврологической патологии. При нечеткой клинической картине, скудности жалоб родителей, отягощенном семейном анамнезе назначается осмотр кардиолога, пульмонолога, аллерголога для исключения кардиоваскулярных заболеваний, бронхиальной астмы, аллергии, синдрома апноэ у недоношенных и маловесных детей. • Инструментальные методы. Для различения аффективно-респираторного синдрома с эпилепсией выполняется электроэнцефалография. Повышенная биоэлектрическая активность не характерна для АРС. Электрокардиография позволяет исключить заболевания сердца, сопровождающиеся остановкой дыхания. Спирография используется для оценки функциональности легких, выявления причины дыхательного спазма.
Симптомы и клиническая картина
Важно понимать, что клиническая картина АРП может напоминать приступ эпилепсию. Поэтому важно проводить полноценное обследование с целью исключения эпилепсии
Симптомы могут проявляться в следующем виде:
- нарастание истерической реакции на внешнее негативное воздействие происходит в течение 2-4 минут;
- при постепенном углублении истерики у ребенка наступает перевозбуждение коры головного мозга;
- теряется контроль над мышцами – в этот момент можно увидеть остановку дыхание и потерю тонуса всего тела;
- малыш как бы обмякает, перестает дышать и медленно сползает на пол;
- начинается изменение цвета кожных покровов лица, шеи и груди – сначала они резко краснеют, затем, в зависимости от вида приступа, белеют или синеют;
- может возникнуть кратковременная потеря сознания;
- спустя несколько секунд ребенок приходит в себя, резко прекращает плакать и начинает полноценного дышать.
При осложненном типе клиническая картина дополняется клоническими судорогами. Они выглядят со стороны ка легкие подергивания рук и ног у малыша, находящегося в бессознательном состоянии. Картина очень тяжелая для восприятия родителями пострадавшего ребёнка. Обычно в таких ситуациях у родителей начинается паника. И от этого все становится только хуже. Почему? Расскажем дальше.
Подходы к воспитанию, если у малыша АРП
Аффективно-респираторный синдром у детей возникает на нервной почве
Поэтому, чтобы малыш чувствовал себя лучше, надо обратить внимание на его психологическое состояние. Надо подходить к воспитанию ребёнка со всей ответственностью:
- Не следует его слишком баловать, он должен знать, что в доме есть вещи, которые нельзя трогать.
- Но и быть слишком строгими с малышом тоже нельзя. Надо помнить, что он ещё маленький, и его психика только формируется. Постоянные запреты плохо на него действуют.
- Лучше всего, если у малыша будет свой угол или комната, где ему всё будет можно, но только в её пределах.
- Также большое значение играют взаимоотношения родителей. Нельзя при детях выяснять отношения. Громкие крики взрослых малышей пугают, и они начинают плакать. Страх тоже может привести к приступу с остановкой дыхания.
Немаловажную роль играет правильно составленный режим дня. Хорошо отдохнувший и вовремя накормленный малыш менее капризный и уравновешенный, чем уставший и голодный.
Лечение синдрома задержки дыхания у детей

Специальное медикаментозное лечение при АРП не назначается. Приступы сами собой проходят к 3-4 годам. Но вы можете помочь своему ребенку пережить приступ и избежать его появления в дальнейшем.
Итак, что делать, если у вашего ребенка АРП?
Не паникуйте и обнимите ребенка. Ваша близость успокоит малыша.
Помогите ребенку восстановить дыхание. Помассируйте мочки ушей, похлопайте по щекам, оботрите лицо влажной салфеткой.
Не мешкайте. Приступ в начале легче купировать.
Только вы лучше всего знаете вашего ребенка
Возможно, чтобы он успокоился и пришел в себя, нужно просто оставить его в покое.
Чтобы не прививать ребенку беспричинные страхи, старайтесь не акцентировать внимание на произошедшем и отвлеките малыша.
Помните, аффективно-респираторные приступы не так опасны, как кажется на первый взгляд. В отличии от апноэ. Здесь вам нужно быть очень внимательными и с помощью квалифицированного невролога сразу определить характер задержки дыхания, особенно ночного. И если врач поставит вам диагноз «апноэ» или «апноэ во сне», в таком случае ребенку назначается лечение.
В случаях, когда у ребенка уже зафиксирован случай ночного апноэ, нужно провести тщательное обследование в стационаре. Так же, можно установить специальные датчики дыхания, которые родители могут установить в кроватке новорожденного. Они подают сигнал родителям, если дыхание ребенка останавливается.
Лечение тяжелого течения апноэ во сне возможно с использованием маски для дыхания с положительным давлением и лекарственных препаратов.
Если вы столкнулись с АРП или приступами апноэ во сне у своего ребенка, помните, что, в первую очередь, вам нужно держать себя в руках, как родителю. Сохраняйте здравый ум, чтобы не провоцировать у себя развитие неврозов и не нервировать своими переживаниями малыша. Ребенок все чувствует.
Помните, в дыхании ребенка до года допускаются паузы менее десяти секунд и это совершенно нормально
Не накручивайте себя по пустякам и уделите внимание профилактике этих приступов. Тогда вам не придется их лечить
Какие дети склонны к закатываниям до потери сознания?
Наиболее часто такие приступы стоит ожидать у детей, которые легко возбудимы и раздражительны, они капризные и чрезмерно ранимые. Подобные симптомы можно отнести к разновидности ранних истерических припадков. Но для обычной истерики в раннем возрасте типичны специфические примитивные протестные двигательные реакции. Дети, если их желания не хотят выполнять взрослые, чтобы добиться своих целей, падают на пол и беспорядочно молотят по нему руками и ногами, кричат и истошно рыдают, всячески проявляя бурю негодования и ярости. Картинка знакома многим родителям трехлеток. В такой эмоциональной буре протестного поведения могут затем просматриваться и черты более поздних истерических приступов ребенка.
Конечно, если малыш просто падет на пол и бьется в истерике, родителей этим не удивить и не разжалобить, а вот если внезапно останавливается дыхание (хотя они это делают не осознанно), тогда эффект более впечатляющий. После четырехлетия подобные истерики менее типичны, они могут продолжаться или трансформируются в уже иные проблемы характера. Это часто могут именовать кризисными периодами – трехлеток, семилеток, а потом уже и подростков. Все корнями из детства.
Симптомы
Эпизод «синего» аффективно-респираторного припадка начинается обычно с неудержимого плача на протяжении нескольких секунд (не более 10-15), после чего наступает внезапная остановка дыхания на выдохе, для которой характерны следующие признаки:
- рот открыт, вдох не происходит;
- прекращается плач;
- стремительно нарастает цианоз;
- в течение нескольких секунд (до нескольких минут, как правило, не более 0,5-1 минуты) отсутствует дыхание (развивается апноэ).
Если апноэ длится более 1 минуты, возможны утрата сознания, «обмякание», сменяющиеся напряжением мышц туловища, его вытягивание или выгибание. Если доступ кислорода не восстанавливается, наступает фаза клонических судорог (подергивание конечностей и туловища ребенка).
Длительная задержка дыхания и, как следствие, поступления кислорода провоцирует гиперкапнию (избыточное накопление в крови углекислого газа), которая вызывает рефлекторное снятие спазма мышц гортани: ребенок делает вдох и начинает дышать, приходит в сознание.
После такого продолжительного приступа с тоническими или клоническими судорогами обычно наступает глубокий сон на 1-2 часа.
Несмотря на то, что задержка дыхания может показаться преднамеренной, дети не делают этого специально; рефлекс возникает, когда плачущий ребенок с силой во время плача выдыхает воздух из легких.
«Бледные» приступы чаще провоцируются страхом, внезапным болевым раздражителем (инъекцией, ударом головой, падением и т. п.) или сочетанием этих факторов. Ребенок может заплакать, но чаще просто затихает, теряет сознание и резко бледнеет. Характерны слабость и проливной пот, пульс в течение нескольких секунд не прощупывается. При наиболее тяжелых эпизодах возможны клонические сокращения мышц конечностей и непроизвольное мочеиспускание.
Почему возникают приступы?
Ведущие причины – наследственные. Есть дети, возбудимые от рождения, и есть особенности характера родителей, которые невольно провоцируют эти приступы. Родители таких детей тоже переживали в детстве приступы «закатывания». У детей аффективно-респираторные пароксизмы могут возникать в ответ на следующие ситуации и раздражители:
- игнорирование взрослыми требований ребенка;
- отсутствие внимания родителей;
- испуг;
- возбуждение;
- усталость;
- стресс;
- перегрузка впечатлениями;
- падения;
- травмы и ожоги;
- семейный скандал;
- общение с неприятным (с точки зрения ребенка) родственником.

Взрослые должны понимать, что ребенок так реагирует неосознанно, а вовсе не намеренно. Это временная и ненормальная физиологическая реакция, которая ребенком не контролируется. В том, что у ребенка возникает такая реакция, «виноваты» особенности его нервной системы, которые изменить уже нельзя. Ребенок таким родился, ранний возраст – начало всех проявлений. Это нужно корректировать педагогическими мерами, чтобы избежать проблем с характером в старшем возрасте.
Как это выглядит?
Аффективно-респираторный синдром педиатры условно делят на 4 типа. Классификация такая:
- Простой вариант, или задержка дыхания в конце выдоха. Чаще всего развивается после недовольства ребенка или травмы. Дыхание восстанавливается самостоятельно, насыщение крови кислородом не снижается.
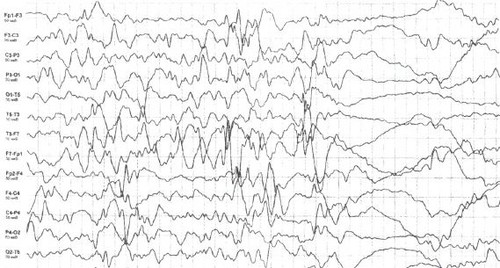
- «Синий» вариант, который чаще всего возникает вслед за болевой реакцией. После плача происходит форсированный выдох, рот открыт, никаких звуков ребенок не издает – «закатился». Видны закатывание глаз и остановка дыхания. Малыш вначале ярко краснеет, потом синеет, затем обмякает, иногда теряет сознание. Некоторые приходят в сознание после восстановления дыхания, а другие сразу засыпают на час или два. Если записать ЭЭГ (энцефалографию) во время приступа, то никаких изменений на ней нет.
- «Белый» тип, при котором ребенок почти не плачет, а резко бледнеет и сразу теряет сознание. Затем наступает сон, после которого нет никаких последствий. Судорожного очага на ЭЭГ не обнаруживается.
- Осложненный – начинается как один из предыдущих, но затем присоединяются пароксизмы, похожие на эпилептический приступ, которые могут сопровождаться даже недержанием мочи. Однако последующее обследование никаких изменений не обнаруживает. Такое состояние может представлять опасность для всех тканей из-за выраженного кислородного голодания, или гипоксии головного мозга.

Опасности для жизни такие судороги не представляют, но консультация невролога обязательна для того, чтобы отграничить их от более тяжелых случаев. Дыхание останавливается на время от нескольких секунд до 7 минут, сохранить самообладание при этом родителям очень трудно. Среднее время остановки дыхания – 60 секунд.
Механизм развития и клиническая картина
Выглядят припадки устрашающе, особенно у грудничка. Когда ребенок перестает дышать, поступление кислорода в организм прекращается. Если задержка дыхания длится долго, рефлекторно падает мышечный тонус – малыш «обмякает». Это реакция на острую кислородную недостаточность, которой подвергается головной мозг. В мозгу возникает защитное торможение, работа его перестраивается, чтобы потреблять как можно меньше кислорода. Наступает закатывание глаз, которое сильно пугает родителей.
При продолжающейся задержке дыхания мышцы резко повышают тонус, тело ребенка напрягается, выгибается, могут наступить клонические судороги – ритмичные подергивания туловища и конечностей.
Все это приводит к накоплению в организме углекислого газа – гиперкапнии. От этого рефлекторно прекращается спазм мышц гортани, и малыш делает вдох. Вдох обычно делается при плаче, затем ребенок дышит хорошо и спокойно.
На практике до судорог доходит редко. После апноэ обычно ребенок сразу перестает закатываться, у некоторых дыхание восстанавливается после «обмякания».
Дыхание и эмоции
Приступ не зря называется аффективно-респираторным, сокращенно АРП. Маленький ребенок так выражает свой гнев и недовольство, если что-то делается «не по нему». Это самый настоящий аффект, эмоциональный припадок. Такой ребенок изначально отличается повышенной эмоциональной возбудимостью и капризностью. Если оставить особенности характера без внимания, то в старшем возрасте ребенок дает настоящие истерические реакции, если ему в чем-то отказывают: падает на пол, орет на весь магазин или детский сад, топает ногами и успокаивается только тогда, когда получает желаемое. Причины этого двоякие: с одной стороны, ребенок имеет наследственные особенности нервной системы, с другой – родители не умеют с ним обращаться так, чтобы сгладить все «углы» характера.
Симптомы и признаки
Каждому аффективно-респираторному пароксизму в обязательном порядке предшествует некая сильная эмоция. Просто так, находясь в привычном и спокойном состоянии, ребенок в приступ не впадает. Каждый приступ развивается в точном соответствии с порядком смены этапов, один приступ точно похож на предыдущий.
Пытаясь справиться с эмоцией, малыш начинает неровно дышать, плакать, а потом внезапно замолкает, замирает и на некоторые время остается в таком состоянии, рот обычно открыт. Родители могут услышать хрипы, щелчки. Малыш не может контролировать задержку дыхания и прервать ее по собственной воле. Апноэ воле ребенка не подчиняется.
При простом приступе дыхание восстанавливается примерно через 15 секунд. Малыш выглядит нормально, других проявлений у него нет. При других формах АРП малыш может упасть, потерять сознание, у него становится бледной или синеватой кожа, слизистые оболочки. Во время приступа пульс почти не прощупывается или он очень слаб.


Тело может выгибаться дугой (доктор Комаровский называет это «истерическим мостиком»), если мышцы сильно напряжены, либо безвольно обмякает, подобно тряпичной кукле, если они расслаблены. Судороги, если они есть, чаще всего проявляются в виде непроизвольных подергиваний, например, конечностями.
Восстановление всегда начинается с нормализации дыхания. Потом кожные покровы и слизистые оболочки приобретают нормальный цвет, в порядок приходит мускулатура. Восстановление после обычного приступа быстрое, ребенок может сразу попросить еды или начать играть. Чем дольше длится приступ, тем больше времени нужно для полного восстановления. При осложненном приступе на выходе ребенок еще некоторое время продолжает тихонечко плакать, ныть, и с этим он обычно засыпает на пару часов.


Основные методы лечения
Медикаментозное лечение, несмотря на то, что взрослых такое детское состояние очень пугает, требуется только в том случае, если АРП беспокоят каждые 5-7 дней. Тогда приступы считаются патологией и требуют наблюдения у невропатолога.
Но маленькому капризуле нужно неотложное лечение, если произошел сильный, продолжительный приступ. Помочь крохе родители могут таким образом:
взять малыша на руки, посадить себе на колени;
похлопать его по щечкам, легонько подуть в личико;
осторожно и легко пощекотать ребенка вдоль тела;
обрызгать его прохладной водой – не окатить так, чтобы полилось ручьем.
Важно растормошить ребенка, привести его в чувство, не допустить затяжного припадка. А затем, когда он снова сможет вдохнуть и выдохнуть воздух, нужно ласково поговорить с ним, успокоить, приласкать
Ни в коем случае нельзя рассказывать малышу, как сильно он вас пугает, и, тем более, ругать его и кричать.
Медикаментозное лечение требуется, если приступы становятся очень частыми и дыхание исчезает больше чем на одну минуту. В этом случае из-за кислородного голодания мозга вначале ребенок падает в обморок. Это ужасно пугает родителей, но на самом деле таким способом организм пытается защитить себя и обезопасить.
Когда человек теряет сознание, все его органы и ткани потребляют намного меньше кислорода. Потому при гипоксии зачастую происходит обморок – медики в этом случае диагностируют атонический приступ неэпилептического характера, специальное лечение которого не требуется.
Спустя некоторое время атоническое состояние переходит в тоническое. То есть все мышечные ткани напрягаются. Тело ребенка вытягивается стрункой, а затем начинают конвульсивно сокращаться конечности. Состояние ребенка очень напоминает припадок эпилепсии, но это не он – согласно статистике, лишь в 7% случаев АРП в раннем возрасте приводит к развитию эпилепсии у школьников.
В этот же период времени в крови начинает скапливаться углекислый газ. Это вызывает рефлекс, расслабляющий гладкую мускулатуру гортани, которая при АРП находится в состоянии спазма. Ребенок бессознательно делает вдох – и приходит в себя. Примечательно, что после аффективно-рефлекторного приступа малыш почти тотчас же засыпает и крепко спит не менее часа.
Также лечение лекарственными средствами и физиопроцедурами требуется, если при частых АРП была выявлена какая-либо патология со стороны нервной системы. В любом случае консультация и обследование у невролога необходимы.
Диагностический поиск
Для диагностики, а вернее для того, чтобы отличить АРП от других приступообразных состояний, в частности, от эпилепсии, применяется электроэнцефалография (ЭЭГ). Это методика регистрации биоэлектрических потенциалов головного мозга.
ЭЭГ – высокоточный способ отличить истинные эпилептические припадки от приступов другого рода, в том числе АРП. В современных клиниках есть возможность круглосуточной записи показателей физиологической мозговой деятельности одновременно с видеонаблюдением. Наряду с ЭЭГ, требуется электрокардиография для исключения болезней сердца, приводящих к остановке дыхания, а также спирография – метод, позволяющий уточнить причину остановки дыхания. Необходимо такое обследование в случаях сомнений относительно происхождения припадков или недостаточно четкого описания, представленного родителями.
Остановка дыхания вследствие спазма мускулатуры дыхательных путей бывает при бронхиальной астме и попадании инородного тела. При этих состояниях наблюдается кашель с приступами удушья у ребенка, при этом на фоне затянувшегося пароксизма может быть выраженная экспираторная одышка (на выдохе). Здесь не обойтись без прицельной консультации пульмонолога и аллерголога.
Медикаментозное лечение АРП
Если же у вашего ребенка наблюдаются частые и тяжелые приступы задержки дыхания, то их можно купировать при помощи медикаментозного лечения, но делается это лишь по назначению врача.
Как и другие болезни нервной системы человека, АРП лечится с использованием нейропротекторов, седативных препаратов, а также витаминов группы В. Предпочтение отдают, как правило, лекарственным средствам «Пантогам», «Пантокальцин», «Глицин», «Фенибут», а также глютаминовой кислоте. Курс лечения длится примерно 2 месяца.
Седативные препараты для детей лучше заменять настоями успокоительных трав или готовыми экстрактами пустырника, корней пиона и т. п. Кстати, дозы рассчитываются в зависимости от возраста малыша (одна капля на год жизни). Например, если ребенку 4 года, то ему следует принимать по 4 капли лекарства трижды в день (курс — от двух недель до месяца). Хороший эффект дают также и ванны с хвойным экстрактом и морской солью.
Как и другие болезни нервной системы человека, АРП лечится с использованиемнейропротекторов, седативных препаратов, а также витаминов группы В. Предпочтение отдают, как правило, лекарственным средствам «Пантогам», «Пантокальцин», «Глицин», «Фенибут», а также глютаминовой кислоте. Курс лечения длится примерно 2 месяца.
Седативные препараты для детей лучше заменять настоями успокоительных трав или готовыми экстрактами пустырника, корней пиона и т. п. Кстати, дозы рассчитываются в зависимости от возраста малыша (одна капля на год жизни). Например, если ребенку 4 года, то ему следует принимать по 4 капли лекарства трижды в день (курс — от двух недель до месяца). Хороший эффект дают также и ванны с хвойным экстрактом и морской солью.

Приступы самостоятельно проходят по достижению малышом трех лет, ну а в большинстве и того раньше в год или в два года.
Лечить АРП не имеет смысла, единственно что может назначить врач, это неспецифическое лечение, которое будет направлено на приведение в норму нервной системы малыша, улучшение метаболистических процессов в головном мозге. К такому лечению относят:
- ноотропы;
- седативные растительные лекарства;
- витамины группы В;
- физиопроцедуры.
К специфическому же лечению можно отнести профилактические беседы с детским психологом и непосредственно с родителями
Что делать во время приступа?
Прежде всего, не впадать в панику самим. Эмоциональное состояние окружающих взрослых передается малышу, и если растерянность и страх «подогревать», то будет только хуже. Сделайте задержку дыхания сами. Почувствуйте, что с вами и малышом от временной задержки дыхательных движений не произошло ничего страшного. Подуйте на носик малыша, похлопайте его по щекам, пощекочите. Любое такое воздействие поможет ему быстрее прийти в себя и задышать.

При длительном приступе, особенно с судорогами, положите малыша на ровную постель и поверните его голову набок. Так он не захлебнется рвотными массами, если его стошнит
Брызните на него холодной водой, оботрите лицо, осторожно пощекочите
Если во время приступа родители «рвут на себе волосы», то состояние малыша утяжеляется. После приступа, даже если были судороги, дайте малышу отдохнуть. Не будите его, если он уснул
Важно после приступа сохранять спокойствие, говорить негромко, не шуметь. При нервозной обстановке приступ может повториться. При любом приступе с судорогами нужно проконсультироваться с неврологом
Только врач сможет отличить АРП от эпилепсии или других неврологических расстройств
При любом приступе с судорогами нужно проконсультироваться с неврологом. Только врач сможет отличить АРП от эпилепсии или других неврологических расстройств.
Договоритесь с врачом о консультации, если это случилось впервые. Нужно отграничить болезнь и аффективную реакцию. Если приступ был уже не раз, а болезни нет, нужно подумать о воспитании малыша.
Если с малышом такое случилось впервые, следует вызвать детскую «скорую помощь», особенно в том случае, если возникли судороги. Педиатр оценит тяжесть состояния и решит вопрос, требуется ли госпитализация. Ведь не всегда родители могут в полной мере уследить за малышом, и так могут проявиться последствия черепно-мозговой травмы, отравления или острого заболевания.
Простые правила для родителей
Задача родителей – научить малыша распоряжаться своим гневом и яростью так, чтобы это не мешало жить остальным членам семьи.

Недовольство, гнев и ярость – естественные человеческие эмоции, никто от них не застрахован. Однако для малыша должны быть созданы границы, которые переходить он не вправе. Для этого нужно вот что:
Родители и все взрослые, живущие с ребенком, должны быть едины в своих требованиях. Нет ничего пагубнее для ребенка, когда один разрешает, а другой запрещает. Ребенок вырастает отчаянным манипулятором, от которого потом страдают все. Определить в детский коллектив. Там иерархия выстраивается естественным образом, ребенок научается «знать свое место в стае». Если приступы происходят по дороге в сад, нужна консультация детского психолога, который конкретно укажет, что нужно делать. Избегать ситуаций, когда возникновение приступа вероятно. Утренняя спешка, очередь в супермаркете, долгая прогулка на пустой желудок – все это провоцирующие моменты
Нужно так распланировать день, чтобы малыш был сыт, имел достаточный отдых и свободное время.
Переключать внимание. Если ребенок расплакался и плач усиливается, нужно постараться отвлечь чем-нибудь – проезжающей машиной, цветком, бабочкой, снегопадом – чем угодно. Нужно не дать эмоциональной реакции «разгореться»
Нужно не дать эмоциональной реакции «разгореться».
Четко обозначить границы. Если ребенок точно знает, что он не получит игрушку (конфету, гаджет) ни от бабушки, ни от тети, если запретили папа или мама, то после самого отчаянного плача он все равно успокоится. Все происходящее нужно проговаривать спокойным тоном. Объяснить, почему плач бесполезен. «Посмотри, никто в магазине не плачет и не кричит. Нельзя – значит нельзя». Чувствительным детям нужно добавить, что мама или папа его очень любят, он хороший, но есть правила, которые не позволено нарушать никому. Называть вещи своими именами и проговаривать последствия капризов. «Ты сердишься, и я это вижу. Но если ты будешь продолжать плакать, то успокаиваться тебе придется одному в своей комнате». С детьми нужно быть честными.
Классификация
Каждый ребенок в той или иной ситуации ведет себя по-разному, а отрицательные эмоции могут проявляться на любой внешний раздражитель. По степени выраженности своего проявления данное психоэмоциональное расстройство делится на два основных типа, а именно:
- Бледный аффективно-респираторный приступ. Наиболее распространен среди маленьких детей и проявляется в виде громкого плача, а иногда даже крика. Его можно наблюдать после того, как малыш упал во время прогулки на улице, ему не дали его любимую игрушку, либо же делают укол в учреждении здравоохранения. В период бледного приступа у детей может периодически не только задерживаться вдох воздуха, но и замедляться пульс. Если ребенок длительное время не успокаивается, то приступ становится все более выраженным, а психоэмоциональное состояние ухудшается. В 20% случаев бледный аффективно-респираторный приступ заканчивается нехваткой воздуха, предобморочным состоянием или потерей сознания на несколько минут.
- Синий аффективно-респираторный приступ. Этот тип нарушения поведения малыша отличается ярким выражением гнева, плохого настроения, агрессии. Дети начинают громко кричать, плакать, падать на пол и кататься по нему. Все эти действия направлены на то, чтобы любым способом добиться желаемого результата, заполучить то, что запрещают ему родители. Дыхание становится глубоким, но в тот же момент носит прерывистый ритм. Во время вдоха мышцы грудной клетки резко сокращаются и происходит задержка дыхания. На лице у ребенка вокруг губ, глаз и крыльев носа появляется легкий синюшный оттенок. Это признаки незначительного кислородного голодания и превышения концентрации углекислого газа в венозной крови. Через 5-10 минут дыхание приходит в норму и ритм сокращений мускулатуры грудной клетки полностью восстанавливается.
При затяжных эпизодах синих аффективно-респираторных приступов синюшность кожного покрова меняется на бледность, ребенок становится слабым и кажется, что силы его полностью покинули. Напряженные мышцы теряют свой тонус, истерика прекращается и дети впадают в ступор.